Приобретенные энцефалопатии - характеристика кратко
а) Гипоксически-ишемическая энцефалопатия. Острая кислородная недостаточность (РаO2 <40 мм рт.ст.), выраженная гипотензия (систолическое давление <70 мм рт.ст.) или сочетание этих двух факторов вызывает потерю сознания в течение нескольких минут. Если парциальное давление кислорода и АД возвращаются к норме через 3-5 мин, необратимых повреждений мозга не возникает. Длительная гипоксия и ишемия приводят к тяжелому поражению мозга. Исключение составляет состояние гипотермии.
Причинами гипоксически-ишемического или гипоксического поражения мозга являются остановка сердца, шок, сепсис, легочная эмболия, передозировка наркотиков, гиповолемия, обусловленная потерей крови, асфиксия, отравление окисью углерода, утопление и паралич дыхательной мускулатуры (например, при спинальной травме, СГБ и миастении). После успешной реанимации прогноз улучшает умеренная (32-34°С) терапевтическая гипотермия. Во время восстановительного периода могут возникнуть фокальные или генерализованные эпилептические припадки и миоклонус. Перманентный постгипоксический синдром проявляется деменцией, зрительной агнозией, паркинсонизмом с когнитивными нарушениями, личностными изменениями, дистонией, мозжечковой атаксией, интенционной или акционной миоклонией (синдром Ланса-Адамса) и амнестическим синдромом.
Отсроченная постгипоксическая лейкоэнцефалопатия характеризуется апатией и нарушением когнитивных функций, которые появляются спустя несколько дней или недель после выхода из комы.
б) Энцефалопатия при респираторных нарушениях. См. статьи на сайте - просим пользоваться поиском выше.
в) Эпилептическая энцефалопатия. Формы эпилепсии, плохо поддающиеся лечению (например, синдром Отахара, синдром Веста, синдром Драве, синдром Леннокса-Гасто, синдром Ландау-Клеффнера), приводят к развитию прогрессирующей психомоторной дисфункции. Заболевание обычно начинается в раннем возрасте.
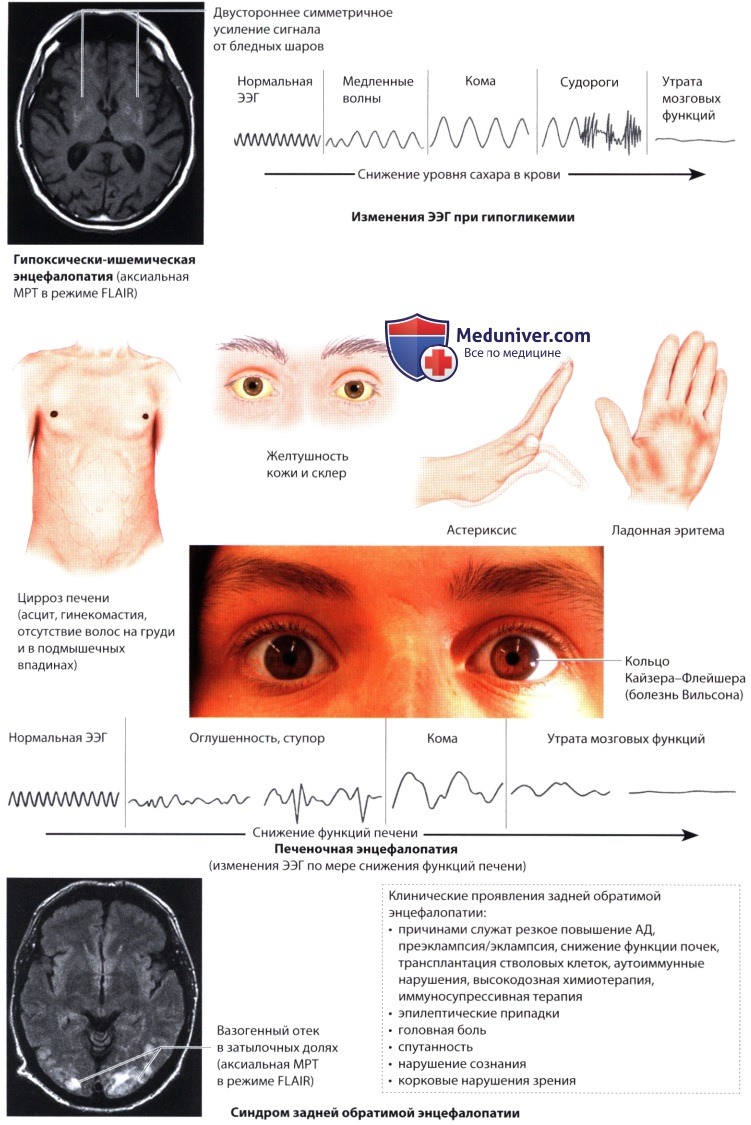
г) Гипогликемия. Если концентрация глюкозы в крови надает ниже 40 мг/дл, возникают острые поведенческие нарушения (беспокойство, чувство голода, повышенная тревожность, спутанность сознания). Дальнейшее снижение уровня глюкозы вызывает потерю сознания (судороги, расширение зрачков, бледность кожи, поверхностное дыхание, брадикардию, снижение мышечного тонуса). Для предупреждения тяжелого поражения мозга необходимо внутривенное введение глюкозы. Подострая гипогликемия вызывает замедление мыслительного процесса, дефицит внимания и гипотермию. Хроническая гипогликемия вызывает изменение поведения и атаксию (например, при опухоли островкового аппарата поджелудочной железы).
д) Гипергликемия. Диабетический кетоацидоз характеризуется тошнотой, жаждой, болью в животе и дыханием Куссмауля (глубокое ритмичное дыхание с нормальной частотой). Уровень глюкозы в крови >250 мг/дл (pH ↓, РСO2 ↓, НСO3- ↓,). При гиперосмолярном гипергликемическом состоянии концентрация глюкозы в крови >600 мг/дл. Наибольшему риску подвержены пожилые пациенты с инсультом, пневмонией, деменцией или получающие недостаточное количество жидкости. Это состояние характеризуется спутанностью сознания, летаргией и комой.
Печеночная/портосистемная энцефалопатия развивается у пациентов с тяжелой печеночной недостаточностью, внутрипеченочным или внепеченочным шунтом. Венозный шунт может образоваться спонтанно (при циррозе) или в результате хирургической операции (портокавальный анастомоз, трансъюгулярный внутрипеченочный стент). Клинические признаки: изменение поведения, различные неврологические симптомы (повышение или снижение рефлексов, симптом Бабинского, ригидность, снижение мышечного тонуса, астериксис, дизартрофония, тремор, кома), изменения ЭЭГ (генерализованные симметричные δ-/трехфазные волны). Диагностика базируется на клинических проявлениях и исключении других причин энцефалопатии (интоксикация, сепсис, менингоэнцефалит, нарушения электролитного баланса). Вспомогательным методом служит обнаружение повышенной концентрации аммония в сыворотке артериальной крови.
Синдром Рея, при котором страдают печень и ЦНС, обычно развивается у детей после вирусных инфекций и часто ассоциирован с назначением салицилатов. Симптомы: диарея, рвота, психомоторное возбуждение, спутанность, летаргия, судороги и кома.
е) Болезнь Вильсона. См. статьи на сайте - просим пользоваться поиском выше.
ж) Баланс натрия и воды. Концентрация натрия в сыворотке отражает регуляцию водного баланса почками (осморегуляцию). Гипоталамус, который содержит осморецепторы, контролирует чувство жажды и секрецию АДГ, которые, в свою очередь, определяют количество поглощаемой жидкости и осмоляльность мочи. Осмоляльность (количество осмотически активных частиц в 1 кг воды) плазмы зависит от содержания в ней ионов натрия, глюкозы и мочевины. Гипергидратация снижает осмоляльность плазмы. При этом уменьшается жажда и секреция АДГ, что приводит к уменьшению потребления воды и выделению мочи низкой концентрации. Происходит восстановление нормального уровня гидратации. Дегидратация вызывает противоположные изменения, что тоже приводит к восстановлению нормального содержания воды в организме.
Регулирование баланса натрия почками (регуляция объема) поддерживает нормальный кровоток в тканях. Прессорецепторы каротидного синуса и предсердий представляют собой афферентное плечо рефлекса, контролирующего экскрецию натрия почками. Его эфферентное плечо представлено симпатической, ренин-ангиотензин-альдостероновой системами и натрийуретическими пептидами. При гиповолемии и гиперволемии обычно нарушается баланс и натрия, и воды.
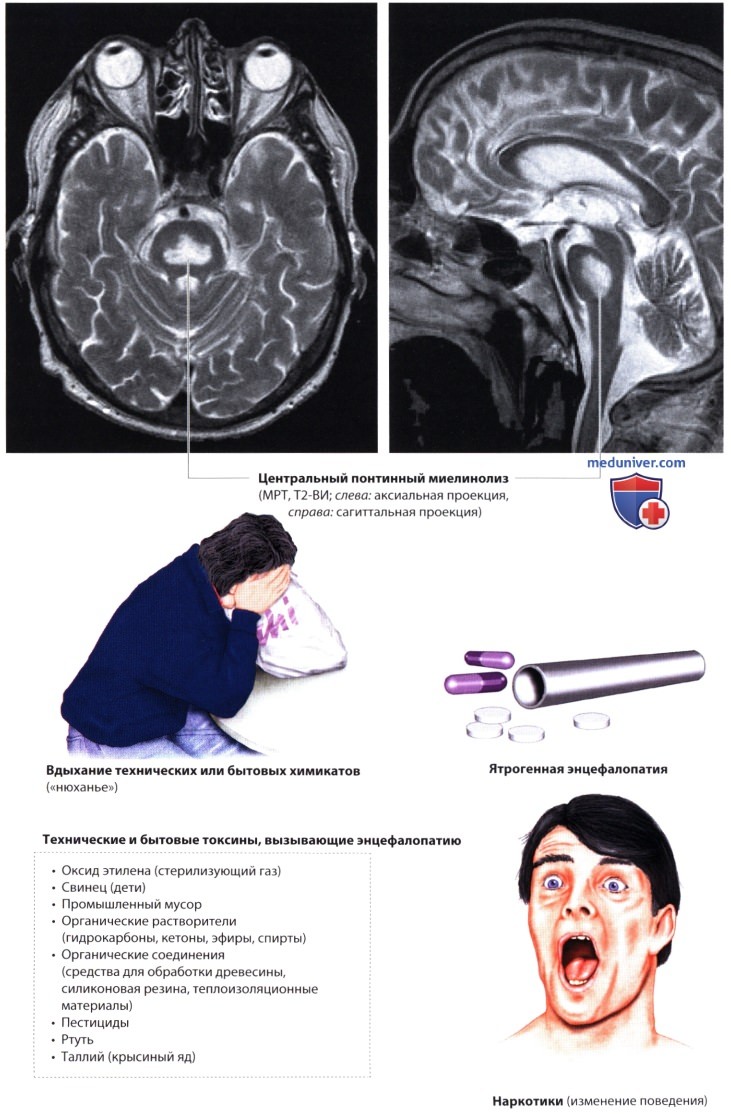
При различных неврологических заболеваниях (например, СГБ, травме головы, менингоэнцефалите, САК, острой порфирии) возникает синдром неадекватной секреции АДГ (СНСАДГ). Этот синдром характеризуется нормоволемией, низкой осмоляльностью плазмы, непропорционально высокой концентрацией мочи и гипонатриемией. Чем быстрее развивается гипонатриемия, тем тяжелее ее клинические проявления (спутанность, судороги, нарушение сознания). СНСАДГ следует отличать от церебрального синдрома солевого истощения, который характеризуется гиповолемией, высокой концентрацией мочи, гипонатриемией и дегидратацией. Эти синдромы требуют разного лечения. Слишком быстрая коррекция гипонатриемии является основной причиной центрального понтинного миелинолиза. Другими причинами служат гиперосмоляльность плазмы и истощение.
У пациента с тяжелым системным заболеванием (например, после операции, при алкоголизме) в течение нескольких дней развиваются тетраплегия, псевдобульбарный паралич и синдром «запертого человека». Менее тяжелая форма центрального понтинного миелинолиза характеризуется спутанностью сознания, дизартрией и параличом взора. Осмотическая демиелинизация может затрагивать и другие области мозга (экстрапонтинный миелинолиз): мозжечок, латеральное коленчатое тело, наружную и внутреннюю капсулу и гиппокамп.

з) Кальций/магний. Гиперкальциемия вызывает неспецифические симптомы, а также апатию, прогрессирующую мышечную слабость и нарушения сознания (вплоть до комы). Гипокальциемия характеризуется повышенной мышечной возбудимостью (мышечные спазмы, ларингоспазм, тетания, симптомы Хвостека и Труссо, галлюцинации, депрессия и эпилептические судороги). Гипомагниемия имеет сходные клинические проявления.
и) Уремическая энцефалопатия может стать осложнением острой или хронической почечной недостаточности. Она характеризуется изменениями поведения (апатия, когнитивные нарушения, дефицит внимания, спутанность сознания, галлюцинации), головной болью, дизартрией и двигательными нарушениями (миоклонус, дистония, тремор, астериксис). При прогрессировании энцефалопатии могут развиться судороги и кома. Дифференциальную диагностику проводят с субдуральной гематомой, печеночной и гипертензивной энцефалопатией и нарушением водно-электролитного баланса. Похожий неврологический синдром может развиться после гемодиализа, обусловленного отеком мозга (диализный синдром нарушенного равновесия - дизэквилибриум-синдром). Риску подвержены пожилые люди и дети, а также пациенты с травмой головы, инсультом и злокачественной гипертензией.
к) Эндокринная энцефалопатия характеризуется возбуждением с галлюцинациями, повышенной тревожностью, апатией, депрессией или эйфорией, раздражительностью, бессонницей, замедлением психомоторной деятельности и нарушениями сознания. Она может развиться (с различной степенью тяжести) при болезни Кушинга, терапии высокими дозами кортикостероидов, болезни Аддисона, гипер- или гипотиреозе, гипер- или гипопаратиреозе.
л) Энцефалопатия, обусловленная системным заболеванием. К неврологическим симптомам при синдроме полиорганной дисфункции, возникающей в результате сепсиса, ожоговой болезни, травмы и синдрома системного воспалительного ответа, относятся спутанность сознания, миоклонус, тремор, психомоторное возбуждение, нарушение концентрации и ориентации. Очаговая неврологическая симптоматика отсутствует. Иногда отмечается менингизм, но анализ ЦСЖ не выявляет признаков менингоэнцефалита. Имеются неспецифические изменения ЭЭГ (генерализованная 0- и 5-волновая активность). Если основное заболевание успешно лечится, энцефалопатия полностью разрешается.
м) Аутоиммунные и паранеопластические энцефалопатии опосредованы иммунной системой. Антитела обнаруживаются в сыворотке и/или ЦСЖ. Аутоиммунная энцефалопатия обычно проявляется подострыми когнитивными нарушениями, галлюцинациями или психозом, миоклонусом, судорогами и очаговыми неврологическими симптомами. Ее не всегда можно отличить от паранеопластической энцефалопатии как клинически, так и с помощью определения антител. Всегда необходимо исключать злокачественную опухоль.
Паранеопластические нарушения возникают как результат непрямого воздействия новообразования. Важно исключить локальную опухоль или метастазы, осложнения лечения или такие вторичные эффекты опухоли, как инсульт, коагуляционные или метаболические нарушения. Ассоциированные опухоли часто имеют небольшие размеры и могут быть обнаружены только с помощью КТ, ФДГ-ПЭТ или ФДГ-ПЭТ/КТ (более подробно см. отдельные статьи на сайте - просим пользоваться поиском выше). Первичные и вторичные церебральные васкулиты также могут стать причиной энцефалопатии.
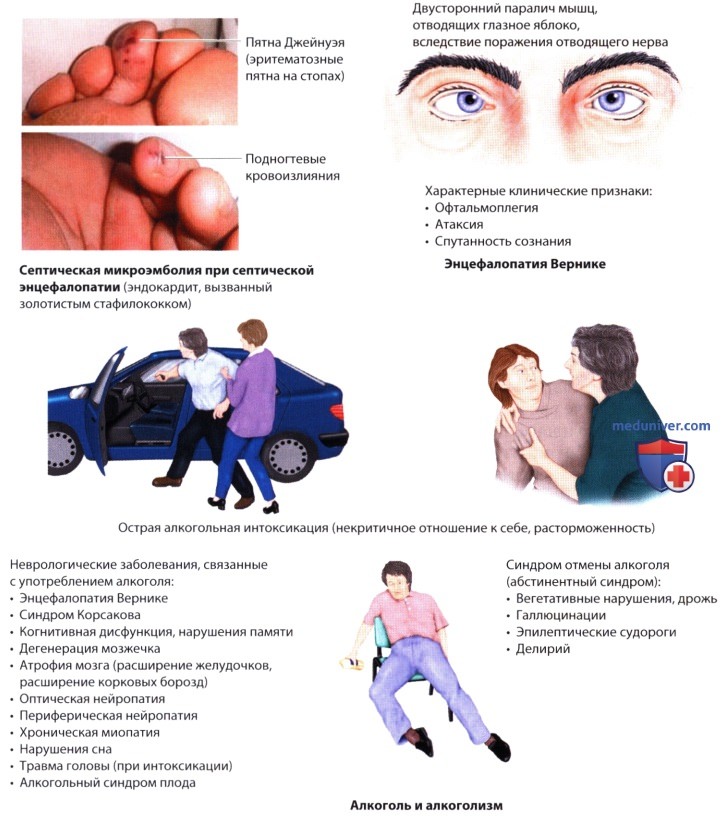
н) Синдром Вернике-Корсакова. Энцефалопатия Вернике характеризуется взор-индуцированным или диссоциированным нистагмом, офтальмоплегией (паралич отводящего нерва, паралич содружественного взора, иногда миоз), атаксией при стоянии и ходьбе, спутанностью сознания, апатией и сомнолентностью. Для корсаковского синдрома характерны антероградная и ретроградная амнезия, апатия, конфабуляции, могут снижаться спонтанность и инициативность. У большинства пациентов имеется сочетание этих двух синдромов, получившее название синдрома Вернике-Корсакова.
При этом могут наблюдаться полинейропатия, автономная дисфункция (ортостатическая гипотензия, тахикардия, одышка при физической нагрузке) и аносмия. Причиной этих синдромов является дефицит витамина В1 (тиамина), который возникает при алкоголизме или истощении (злокачественные опухоли, заболевания ЖКТ, парентеральное питание без тиамина). Дефицит тиамина приводит к нарушению функции тиаминзависимых ферментов. МРТ выявляет поражение паравентрикулярных (таламус, гипоталамус, сосцевидные тела) и периакведуктальных областей (средний мозг, двигательные ядра X ЧН, вестибулярные ядра, верхняя часть червя мозжечка). Лечение: немедленное внутривенное введение тиамина (100-500 мг) в растворе глюкозы, коррекция гипомагниемии. Примечание: введение глюкозы без тиамина пациенту с латентным или нераспознанным дефицитом тиамина может вызвать или усугубить энцефалопатию Вернике.
о) Синдром задней обратимой энцефалопатии. При острой гипертензии, эклампсии, заболевании почек, сепсисе или иммуносупрессии развиваются спутанность сознания, головная боль, судороги, корковые нарушения зрения. КТ и MPT выявляют отек, кровоизлияния и поражение сосудов. Энцефалопатия разрешается самостоятельно в течение 2-3 нед. после устранения каузативных факторов. Клинически это состояние сходно с СОЦВ.
п) Ятрогенные энцефалопатии. При дифференциальной диагностике энцефалопатии и принятии клинических решений (анализ соотношения риска/преимуществ) нужно помнить о неврологических побочных эффектах диагностических исследований и лекарственной терапии. Такие побочные эффекты легко спутать с неврологическими дефектами другой этиологии.
р) Алкогольная энцефалопатия. Алкоголь (этанол) - вещество, которое угнетает ЦНС. После употребления алкоголя вначале в результате растормаживания появляются эйфория и гиперактивность. По мере возрастания концентрации алкоголя в крови повышается самоуверенность, возникают некритичное отношение к себе, атаксия, взрывные реакции, агрессивность, затем нарушение сознания, автономная дисфункция (гипотермия, гипотензия, угнетение дыхания), кома и смерть. Люди различаются по степени толерантности к алкоголю, что обусловлено адаптивными процессами в головном мозге. Нередко встречаются сопутствующие интоксикации другими веществами (седативными, снотворными, наркотическими).
Следует помнить и о возможной травме головного мозга. Патологическая интоксикация после приема относительно небольшого количества алкоголя относится к редким нарушениям, характеризуется взрывом эмоций и деструктивным поведением, после чего наступает сон. После пробуждения пациент ничего не помнит о прошедших событиях.
с) Алкогольный абстинентный синдром: снижение количества алкоголя или полное воздержание от него после длительного употребления вызывает острые вегетативные нарушения (потоотделение, тахикардию, бессонницу, тошноту, рвоту), тремор, нарушение концентрации, тоску и повышенную тревожность. Эти начальные проявления, которые возникают при абстиненции и нарастают в течение 24—36 ч, имеют тенденцию проходить через 4-5 дней. Случаются эпилептические судороги. Алкогольный делирий, который случается у 2-5% алкоголиков, начинается через 48-72 ч после последнего приема спиртного. Он характеризуется зрительными, тактильными, слуховыми и обонятельными галлюцинациями, тремором и автономной гиперактивностью.
Течение абстинентного синдрома могут осложнять системные заболевания, которые сами являются осложнениями алкоголизма (болезни печени и поджелудочной железы, пневмония, сепсис, нарушение электролитного баланса, синдром Вернике-Корсакова). Необычной формой абстинентного синдрома является слуховой алкогольный галлюциноз без вегетативных симптомов или дезориентации.
Поздние осложнения алкоголизма: с хроническим злоупотреблением алкоголем связаны разнообразные нарушения, хотя их причиной может быть не только алкоголизм. Атрофия мозга, особенно атрофия лобных и височных долей и мозжечка, обнаруживается при КТ и МРТ и, по-видимому, является обратимой при условии воздержания от алкоголя. Атрофия мозжечка преимущественно затрагивает передневерхнюю область червя (атаксия при стоянии и ходьбе). При алкогольной деменции атрофия мозга сопровождается когнитивными нарушениями. Симптомы деменции отличаются от симптомов, составляющих синдром Вернике-Корсакова.
Кроме того, могут возникнуть центральный понтинный миелинолиз и табачно-алкогольная амблиопия (двустороннее нарушение остроты зрения и дефекты поля зрения, обусловленные, вероятно, дефицитом витаминов В1, В6, В12). Алкогольный синдром плода (врожденные мальформации, гиперактивность, дефицит внимания, нарушение двигательного контроля) встречается у 5% детей, рожденных женщинами, злоупотребляющими алкоголем.
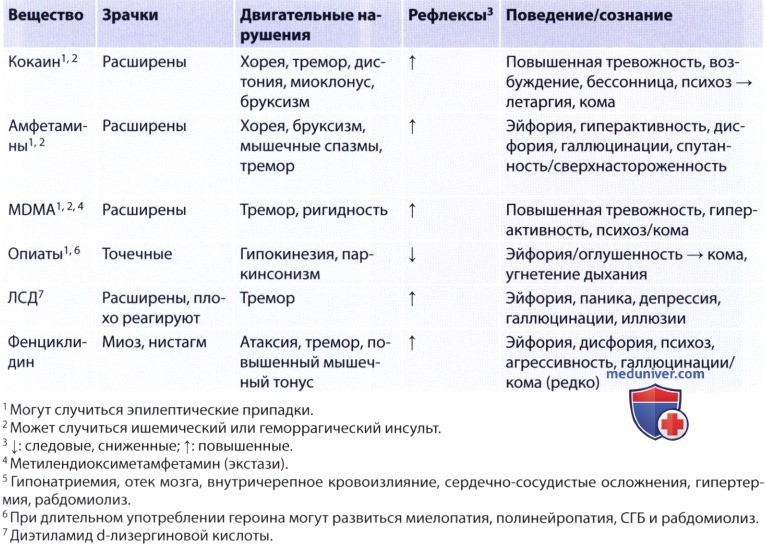
т) Злоупотребление наркотическими веществами (substance abuse). Неврологические симптомы при злоупотреблении различными веществами представлены в таблице.
- Читать "Черепно-мозговая травма (ЧМТ) - характеристика кратко"
Редактор: Искандер Милевски. Дата публикации: 7.4.2020

