Цереброваскулярные синдромы - характеристика кратко
а) Бассейн сонной артерии:
1. Плечеголовной (брахиоцефальный) ствол. Окклюзия брахиоцефального ствола эмболами, перемещающимися из дуги аорты, приводит к тем же клиническим проявлениям, что и окклюзия внутренней сонной артерии. У пациентов с хорошим коллатеральным кровотоком симптоматика отсутствует.
2. Общая сонная артерия. Окклюзия общей сонной артерии встречается крайне редко, и даже если она возникает, то протекает бессимптомно благодаря адекватному коллатеральному кровотоку. Если симптомы все-таки появляются, они идентичны симптомам окклюзии внутренней сонной артерии.
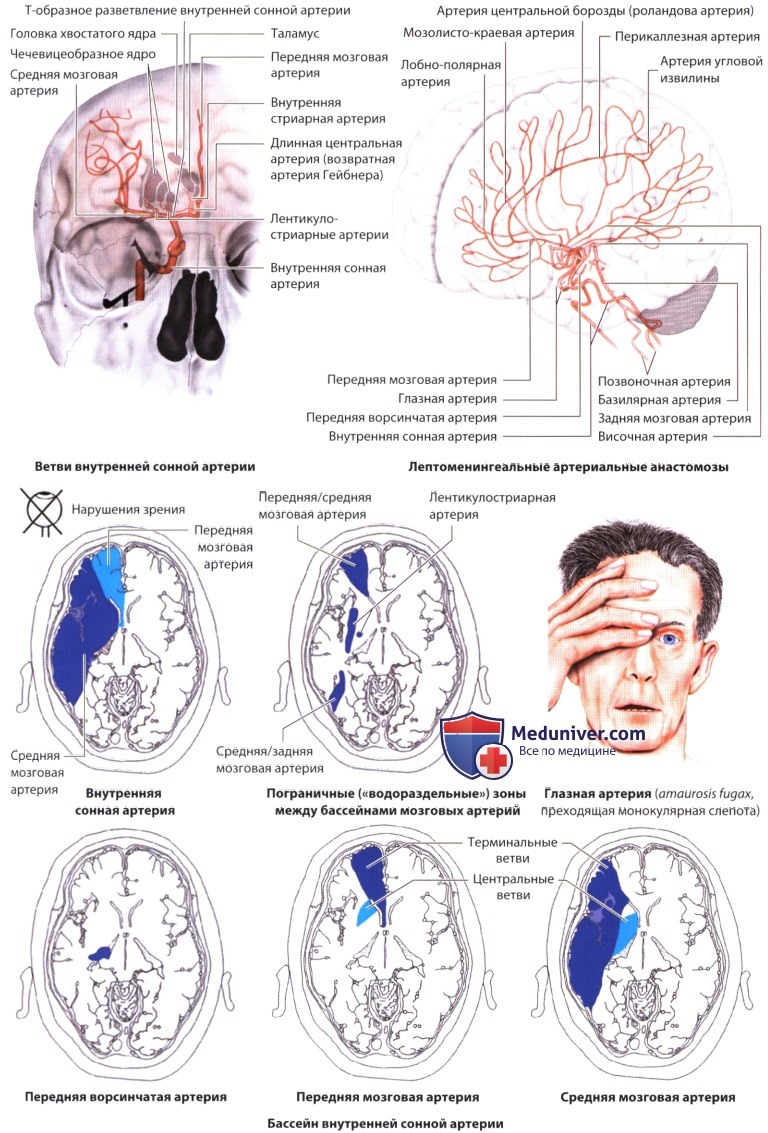
3. Внутренняя сонная артерия. Инфаркты в бассейне средней мозговой артерии случаются чаще, чем в бассейне передней мозговой артерии. Если просвет внутренней сонной артерии перекрывается, а коллатеральный кровоток через виллизиев круг недостаточен, развивается обширный инфаркт передних двух третей полушария, в том числе базальных ганглиев. Возникают нарушения сознания, контралатеральные гемиплегия и нарушения чувствительности, содружественное отклонение глаз в сторону поражения, гомонимная гемианопсия и парциальный синдром Горнера (отсутствует ангидроз).
При инфаркте доминантного полушария возникает глобальная афазия. Если задняя мозговая артерия отходит непосредственно от внутренней сонной артерии (так называемый фетальный тип строения задней мозговой артерии), возникает поражение затылочной доли. При неадекватном коллатеральном кровотоке возникают инфаркты пограничных зон (зон «водораздела») или между бассейнами крупных мозговых артерий в верхних отделах теменной и лобной долей, а также субкортикальных областей на границе лентикулостриарного и лептоменингеального артериальных бассейнов. Окклюзия дистального отдела внутренней сонной артерии с вовлечением в процесс проксимальной передней и средней мозговой артерий (Т-образное разветвление внутренней сонной артерии; сегменты А1 и M1) вызывает обширный, угрожающий жизни инфаркт (злокачественный инсульт).
Глазная артерия. Окклюзия глазной артерии приводит к внезапной слепоте (феномен «черной занавески» или концентрическое сужение полей зрения), которая часто бывает временной (amaurosis fugax - транзиторная монокулярная слепота). Требуется проведение дифференциальной диагностики, так как такие же симптомы возникают и при других глазных болезнях.
Передняя ворсинчатая артерия. Инфаркт в бассейне этой артерии в зависимости от точной локализации и распространенности вызывает комбинированные или изолированные контралатеральные двигательные и сенсорные нарушения, афазию, геминеглект, ухудшение памяти и ориентации в пространстве. Реже возникают гемиатаксия, гомонимная квадрантная анопсия (верхняя и нижняя) и экстрапирамидные нарушения.
Передняя мозговая артерия. При окклюзии этой артерии наблюдается контралатеральный гемипарез, обычно наиболее выраженный в дистальных отделах нижней конечности (иногда только нижней конечности). Инфаркт в бассейне центральной ветви передней мозговой артерии (сегмент А1, возвратная артерия Гейбнера) вызывает брахиофациальный гемипарез (сочетание пареза мышц руки с поражением мышц лица и языка), иногда в комбинации с дистонией. Двусторонний инфаркт в бассейне передней мозговой артерии (когда обе артерии имеют общее начало) и инфаркт в бассейне корковых ветвей передней мозговой артерии вызывает абулию, афазию Брока (доминантное полушарие), персеверацию, появление хватательного и ладонно-подбородочного рефлекса, паратонию (т.е. сопротивление пассивным движениям) и недержание мочи. Поражение верхней и средней лобных извилин или передней порции поясной извилины вызывает дисфункцию мочевого пузыря.
Дисконнекционные синдромы, развивающиеся при поражении мозолистого тела, характеризуются идеомоторной апраксией, дисграфией и тактильной аномией левой руки.
Средняя мозговая артерия. При окклюзии главного ствола (сегмент M1) возникает контралатеральный гемипарез или гемиплегия с соответствующим сенсорным дефицитом, гомонимная гемианопсия и глобальная афазия (доминантное полушарие) или контралатеральный геминеглект (игнорирование половины пространства) с апраксией конечностей (недоминантное полушарие). Окклюзия задней главной ветви вызывает гомонимную гемианопсию или квадрантную анопсию, а также афазию Вернике, глобальную афазию (доминантное полушарие), апраксию и дискалькулию (недоминантное полушарие). Окклюзия центральной главной ветви вызывает слабость мышц плеча и лица на противоположной стороне и утрату чувствительности. Окклюзия передней ветви в доминантном полушарии приводит к афазии Брока.
При окклюзии периферических ветвей возникает монопарез мышц лица, кисти или руки. Окклюзия лентикулостриарных артерий, в зависимости от локализации, вызывает (чисто моторные) гемипарез/гемиплегию или гемипарез с атаксией (лакунарный инфаркт).
б) Вертебробазилярный бассейн:
1. Подключичная артерия. Стеноз или окклюзия подключичной артерии проксимальнее выхода из нее позвоночной артерии вызывают обратный ток крови в позвоночной артерии, который усиливается при вытягивании пораженной руки - синдром подключичного обкрадывания. В результате рука быстро утомляется, возникает боль. Реже отмечаются вертиго и другие стволовые симптомы. Наблюдается разница АД на руках (давление на пораженной руке ниже, чем на здоровой).
2. Позвоночная артерия. При стенозе позвоночной артерии возникают различные комбинации симптомов, в том числе дефекты поля зрения, дизартрия, дисфагия, односторонний или двусторонний паралич конечностей с нарушениями чувствительности или без них, атаксия, дропатаки (вследствие ишемии головного мозга) и нарушения сознания. Односторонняя окклюзия позвоночной артерии (в результате диссекции) приводит к развитию инфаркта в бассейне задней нижней мозжечковой артерии.
3. Мозжечковые артерии. Обширные инфаркты мозжечка могут вызвать компрессию ствола мозга и гидроцефалию. Задняя нижняя мозжечковая артерия. Инфаркт дорсолатеральной области продолговатого мозга вызывает (обычно неполный) синдром Валленберга. Часто страдают только ветви, идущие в мозжечок, что приводит к появлению вертиго, головной боли, атаксии, нистагма и латеропульсии.
Передняя нижняя мозжечковая артерия. Окклюзия этой артерии встречается редко. При этом на стороне поражения наблюдаются потеря слуха, синдром Горнера, атаксия конечностей и диссоциированная утрата чувствительности лица, а на противоположной стороне - диссоциированная утрата чувствительности туловища и конечностей (главным образом, верхних) и нистагм.
Верхняя мозжечковая артерия. При окклюзии возникают ипсилатеральный синдром Горнера, атаксия конечностей, дисдиадохокинез и контралатеральная гиперестезия и гипалгезия.
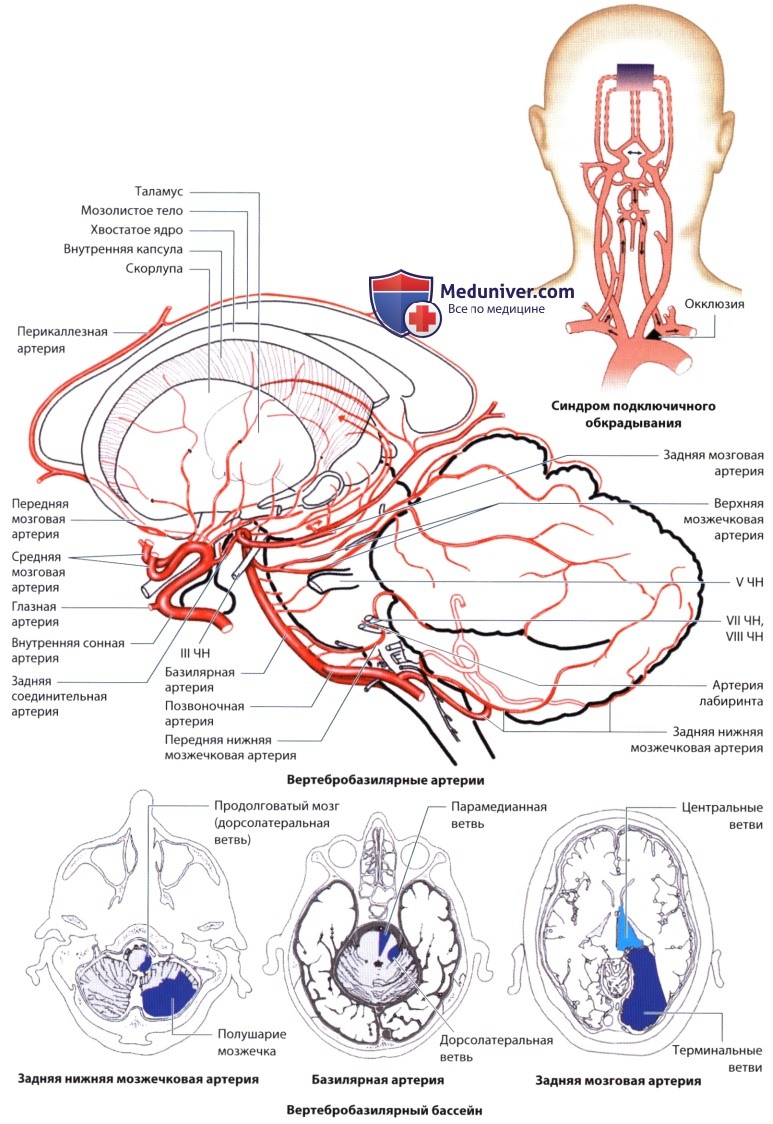
в) Базилярная артерия. Окклюзия базилярной артерии. Ранние симптомы тромбоза базилярной артерии, которые могут возникать до полного развития клинической картины, неспецифичны. Это неустойчивость, дизартрия, головная боль, изменения психики. При окклюзии базилярной артерии происходят нарушения сознания (от оглушения до комы) и психики (галлюцинации, конфабуляции, психоз), возникают тетрапарез и глазодвигательные нарушения (диплопия, паралич вертикального или горизонтального взора). Окклюзия верхушки базилярной артерии (с. 479) возникает при наличии артериального или кардиального источника эмболии. Инфаркт моста, при котором не страдает его задняя часть (покрышка), вызывает тетраплегию и мутизм с сохранением чувствительности и вертикальных движений глаз (синдром «запертого человека»).
При парамедианном инфаркте в бассейне базилярной артерии обычно страдает мост, при дорсолатеральном инфаркте - мозжечок. Окклюзия артерии лабиринта (ветвь передней нижней мозжечковой артерии) вызывает ротационное вертиго, тошноту, рвоту и нистагм.
г) Задняя мозговая артерия. Полная односторонняя окклюзия задней мозговой артерии встречается редко. При этом возникают симптомы, сходные с симптомами инфаркта в бассейне средней мозговой артерии. Односторонняя окклюзия корковой ветви вызывает гомонимную гемианопсию с сохранением макулы (ее кровоснабжение осуществляет средняя мозговая артерия), двусторонняя окклюзия - кортикальную слепоту, а иногда - синдром Антона. Окклюзия центральной ветви приводит к развитию инфаркта таламуса (синдром Дежерина-Русси), который вызывает транзиторный контралатеральный гемипарез, спонтанную боль («таламическая боль»), нарушения чувствительности, атаксию, абазию, хореоатетоз, появление «таламической кисти» (сгибание в пястно-фаланговых и переразгибание в межфаланговых суставах) и гомонимную гемианопсию. Если страдают ветви, идущие в средний мозг, возникает ипсилатеральный паралич III ЧН, сопровождающийся различными контралатеральными нарушениями, в том числе гемипарезом/гемиплегией, (рубральным) тремором, атаксией и нистагмом. Изолированная гемигиперестезия связана с лакунарным инфарктом таламуса.
- Читать "Периферическая нейропатия - характеристика кратко"
Редактор: Искандер Милевски. Дата публикации: 30.3.2020

