Инфекционный панникулит - причины, диагностика, лечение
1. Клиника инфекционного панникулита:
- Вызывается самыми разными инфекционными возбудителями, в том числе бактериями, грибами, паразитами и вирусами.
- Адипозная ткань (АТ) может служить резервуаром для различных инфекций.
- Развивается вследствие первичной инокуляции или гематогенного распространения; состояние пациентов может быть иммунодефицитным.
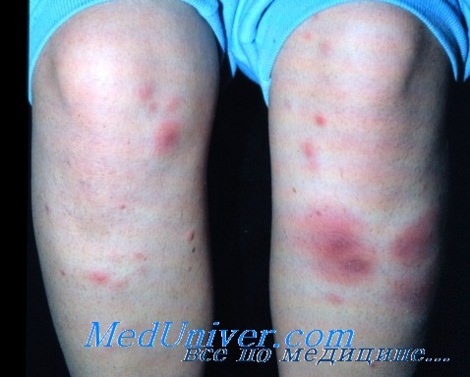
- Наблюдаются эритематозные бляшки, узлы, абсцессы, язвы с гнойными выделениями.
2. Гистопатология инфекционного панникулита:
- Гнойные гранулемы в жировой дольке.
- При первичных кожных инфекциях эпицентр воспаления находится в поверхностном слое дермы; при вторичных инфекциях эпицентр расположен глубоко в сетчатом слое дермы и подкожно-жировой клетчатке.
- Для выявления микроорганизмов необходимы специальные окрашивания, посевы на культуру и серологические исследования.
3. Терапия инфекционного панникулита:
- Проводится соответствующая противомикробная терапия, выбранная согласно результатам тестов на чувствительность.
а) Эпидемиология. Непосредственной причиной инфекционного панникулита является инфекционный возбудитель. Инфекция АТ вызывается бактериями, микобактериями, грибами, простейшими и вирусами. Первичные инфекции, развившиеся при прямой инокуляции возбудителя на участке раны (после травмы, хирургической процедуры, катетера, инъекции, акупунктуры), обычно проявляются одиночными очагами, которые могут увеличиваться и локально распространяться.
Вторичные инфекции, вызванные сепсисом и гематогенным распространением возбудителя, могут проявляться как одиночными, так и множественными очагами. У пациентов с иммунодефицитом микроорганизмы могут быть многочисленными и идентифицируются при рутинном гистопатологическом исследовании или при применении специальных красителей. У иммунокомпетентных пациентов микроорганизмов может быть мало, и рутинными гистологическими методами или с помощью специальных красителей они не всегда выявляются, поэтому для их идентификации необходим положительный результат культурального анализа или серологических исследований. Недавние сообщения об инфекционных этиологиях в сочетании с различными аутоиммунными болезнями включают: панникулит, вызванный Staphylococcus aureus при ювенильном дерматомиозите, панникулиты, ассоциированные с инфекциями Mycobacterium и Histoplasma при ревматоидном артрите, и диффузный фузариоз с острой лимфобластной лейкемией.
б) Симптомы и клиника. Клиническая картина инфекционного панникулита варьирует от флуктуирующих или абсцедирующих очагов с гнойными выделениями и изъязвлениями до неспецифических, эритематозных, плотных, нефлуктуирующих подкожных бляшек и узлов, зудящих бляшек и очагов по типу узловатой эритемы. Глубокие узлы или бляшки не всегда флуктуируют, сверху над такими узлами могут развиваться пустулы, флуктуирующие папулы и язвы.
Самыми распространёнными участками локализации инфекции являются голени и ступни, но могут поражаться также верхние конечности, туловище и лицо. Иммунодефицит различной этиологии является частым, но не универсальным сопутствующим состоянием. Иммунодефицит ассоциируется с более распространенными очагами по типу абсцессов, содержащих нетуберкулезные микобактерии, в то время как у иммунокомпетентных пациентов чаще встречаются гранулемы. Грибковые инфекции наблюдаются в следующих клинических ситуациях: (1) локализованный, занесенный извне панникулит при мицетоме, хромобластомикозе и споротрихозе; или (2) панникулит, ассоциированный с системной диссеминацией грибковой инфекции у пациентов с нормальной иммунной функцией, или панникулит в связи с оппортунистической грибковой инфекцией у индивидуумов с иммунодефицитом.
Клинические признаки варьируют в зависимости от исходной ситуации, вида возбудителя и иммунокомпетентного или иммунодефицитного состояния пациента.
в) Гистология инфекционного панникулита. Оценка панникулита на наличие инфекций должна включать гистопатологическое исследование с помощью специальных красителей для всех типов организмов, а также посев на культуру и тестирование биопсийного материала на чувствительность. У пациента с иммунодефицитом микроорганизмов может быть множество и их несложно идентифицировать, но у иммунокомпетентного пациента микроорганизмы при рутинном гистологическом исследовании или при применении специальных красителей не всегда обнаруживаются, поэтому для идентификации возбудителя необходим положительный результат культурального анализа или серологических исследований. Иммуноокрашивание поликлональными антителами к антигену бациллы Кальметта Герена (BCG) демонстрирует перекрестную реактивность со многими бактериями, микобактериями и грибами с минимальным фоновым окрашиванием и считается хорошим скрининговым инструментом для обнаружения микроорганизмов в залитых парафином образцах ткани, когда традиционные красители дают отрицательный результат.
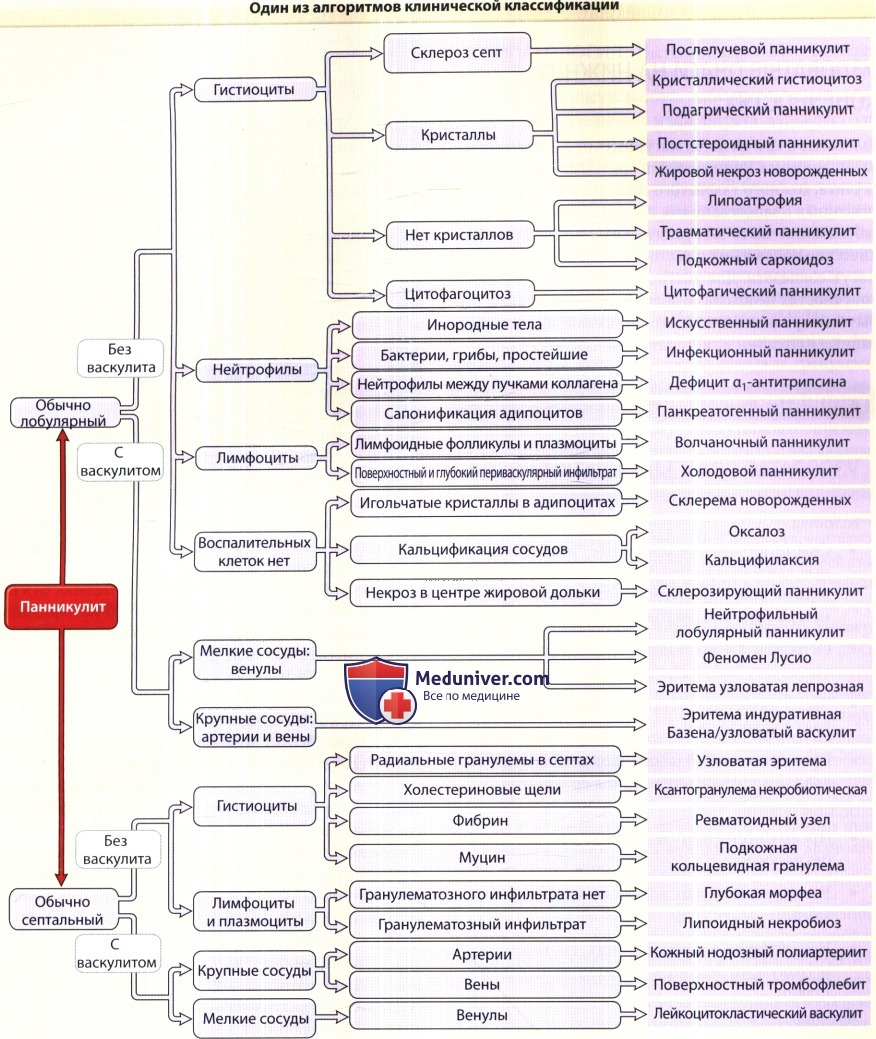
Молекулярный метод ПЦР применяется для обнаружения микобактериальных инфекций. Гистопатологические признаки могут варьировать в зависимости от возбудителя и его вирулентности, иммунного статуса и срока существования очага на момент биопсии. Некоторые авторы классифицируют инфекционный панникулит как преимущественно лобулярный, однако инфекционный панникулит нередко имеет смешанную септально-лобулярную картину; сообщалось также о преимущественно септальном, напоминающем узловатую эритему нейтрофильном панникулите в случае бактериальной и грибковой этиологий. Поверхностный слой дермы является эпицентром воспаления при инфекциях, приобретенных в результате прямой инокуляции или в случае постоянного ношения катетера, в отличие от более глубокого воспаления вследствие гематогенного распространения, поражающего глубокие сетчатые слои дермы и подкожно-жировую клетчатку.
Как правило, в типичном случае подкожно-жировая клетчатка содержит плотный инфильтрат из нейтрофилов с примесью лимфоцитов и макрофагов, нередко распространяющийся в расположенные над ним слои дермы с частым образованием абцесса. Patterson и соавт. дополнительно отметили характерные особенности подкожной ткани у большинства пациентов из проанализированных 15 случаев инфекционного панникулита бактериальной, атипичной микобактериальной и грибковой природы, независимо от конкретного возбудителя.
К этим признакам относятся геморрагия, сосудистая пролиферация, очаги базофильного некроза и некроз потовых желез. Изменения поверхностных тканей очага, такие как паракератоз, акантоз и спон-гиоз, наблюдались во всех случаях при наличии доступного для исследования эпидермиса. Во всех 15 случаях имелись изменения в дерме, чаще всего отек верхнего слоя дермы, диффузный и периваскулярный воспалительный инфильтрат, часто с выраженными нейтрофилами, пролиферация толстостенных сосудов и очаговая или диффузная геморрагия. При наблюдении любого из перечисленных признаков специальное окрашивание на бактерии, микобактерии и грибы является обязательным, может также потребоваться дополнительное им-муногистохимическое исследование или амплификация методом ПЦР.
Другие гистопатологические изменения могут указывать на более специфическую этиологию. Гнойные гранулемы, образованные эпителиоидными гистиоцитами вокруг скоплений нейтрофилов, могут наблюдаться при панникулите, вызванном атипичными микобактериями. Творожистые гранулемы, хотя встречаются редко, возбуждают подозрение на туберкулезный панникулит. Сообщалось о случае панникулита вследствие цитомегаловирусной инфекции как о преимущественно септальном панникулите с многочисленными включениями ЦМВ внутри эндотелиальных клеток.
г) Дифференциальная диагностика инфекционного панникулита. Дифференциальный диагноз включает панникулит с дефицитом α1-антитрипсина (α1АТ), панкреатический панникулит, травматический и артифициальный панникулит. Важно помнить, что присутствие одного из вышеназванных диагностических типов панникулита не исключает инфекцию, как в случае α1АТ-панникулита, сочетанного с гистоплазмозом лимфоузлов.
д) Лечение инфекционного панникулита. Терапия варьирует в зависимости от подозреваемого или известного возбудителя, его культуры и чувствительности. В случае таких бактерий, как МТБ, и паразитов, таких как Т. cruzi, с их известной способностью сохраняться в АТ в латентном состоянии необходимо применение соответствующих антибиотиков и адекватной продолжительности терапии, антибиотики выбирают, исходя из их способности воздействовать на неспособные к репликации организмы.
- Рекомендуем далее ознакомиться со статьей "Панникулит при дефиците α1-антитрипсина - причины, диагностика, лечение"
Оглавление темы "Панникулит (воспаление подкожной жировой клетчатки).":- Диагностика и лечение узловатой эритемы
- Индуративная эритема Базена (узловатый васкулит) - причины, диагностика, лечение
- Липодерматосклероз - причины, диагностика, лечение
- Инфекционный панникулит - причины, диагностика, лечение
- Панникулит при дефиците α1-антитрипсина - причины, диагностика, лечение
- Панкреатический панникулит - причины, диагностика, лечение
- Волчаночный панникулит - причины, диагностика, лечение
- Панникулит при дерматомиозите - причины, диагностика, лечение
- Цитофагический гистиоцитарный панникулит - причины, диагностика, лечение
- Подкожный жировой некроз новорожденных (ПЖНН) - причины, диагностика, лечение

