Подкожный жировой некроз новорожденных (ПЖНН) - причины, диагностика, лечение
1. Клиника подкожного жирового некроза новорожденных (ПЖНН):
- Ограниченные от красного до фиолетового цвета подкожные узлы или бляшки с предпочтительной локализацией на ягодицах, плечах, щеках и бедрах.
- В некоторых случаях гиперкальциемия, проявляется даже намного позже, чем острый эпизод; редко гипертриглицеридемия, гипогликемия, тромбоцитопения, анемия.
2. Гистопатология подкожного жирового некроза новорожденных (ПЖНН):
- Преимущественно лобулярный панникулит без васкулита.
- Плотный воспалительный инфильтрат из лимфоцитов, гистиоцитов, липофагов и многоядерных гигантских клеток.
- Расщелины в форме иглы, часто в радиальном расположении, в цитоплазме гистиоцитов и многоядерных гигантских клеток.
3. Терапия подкожного жирового некроза новорожденных (ПЖНН):
- Узлы и бляшки обычно разрешаются спонтанно.
- Контроль гиперкальциемии в течение 6 месяцев с начала заболевания, при развитии гиперкальциемии проводится соответствующее лечение.
а) Эпидемиология. Подкожный жировой некроз новорожденных (ПЖНН) — редкий панникулит, который развивается в первые несколько недель жизни. Он проявляется у доношенных новорождённых с анамнезом перинатальных проблем, таких как аспирация мекония, асфиксия, гипотермия (например, для операции на сердце или применение льда по поводу суправентрикулярной тахикардии), гипоксемия, судороги, сепсис, преэклампсия, факторы, требующие кесарева сечения, роды щипцами, тяжелая неонатальная анемия, употребление кокаина матерью и/или задержка в развитии. Подкожный жировой некроз новорожденных (ПЖНН) может осложняться гиперкальциемией и редко гипертриглицеридемией, гипогликемией, тромбоцитопенией и анемией.
б) Этиология и патогенез подкожного жирового некроза новорожденных (ПЖНН). Причина неизвестна, но предполагается участие гипотермии или гипоксии. Возможные объяснения включали также биохимический дефект в составе или метаболизме жировой клетчатки новорожденных, приводящий к кристаллизации, жировому некрозу и последующему воспалению после холодового стресса. Гиперкальциемия может быть связана с повышенными уровнями 25-гидрокси витамина D3-1α гидроксилазы в гранулематозном инфильтрате очагов.
Еще одно объяснение учитывает присутствие у новорожденных бурой жировой ткани с её главной функцией, состоящей в быстром преобразовании жировых запасов в тепло в условиях холодового стресса. Бурая жировая ткань широко представлена в ранние годы жизни. Функция бурой жировой ткани, максимальное количество которой относительно веса тела присутствует при рождении, когда наиболее необходима несократительная генерация тепла, связана с незрелостью механизма тепловой регуляции у новорожденных и состоит в обеспечении младенца «термогенным жакетом».
Клетки бурой жировой ткани пропускают ионы водорода через внутреннюю мембрану митохондрий для генерации тепла вместо синтеза АТФ для других метаболических процессов. Этот комплексный механизм использует изоформу разобщающего белка 1 (UCP1), специфичную для бурой жировой ткани, цитозольные жирные кислоты и ионы Са2+.
в) Симптомы и клиника подкожного жирового некроза новорожденных (ПЖНН). Очаги представляют собой четко отграниченные, эритематозные или фиолетовые, неподвижные, плотные узлы или бляшки, расположенные на спине, плечах, руках, ягодицах, бедрах или лице, но обычно не встречаются на передней части туловища. В одном случае при проведении МРТ признаки, указывающие на жировой некроз, наблюдались в стенке брюшной полости, а также в жировой ткани, окружающей печень, селезенку и почку. Размер подкожных узлов варьирует от нескольких миллиметров до максимально 11 см, они могут быть одиночными или множественными, иногда имеют неправильную форму, хотя обычно четко ограничены.
В редких случаях флуктуирующие узлы могут выделять маслянистый или бледный белый материал. Тепло при прикосновении к очагам не ощущается, они могут быть совершенно безболезненными, но иногда для контроля боли требуется морфин.
г) Гистопатология (морфология). ПЖНН характерно является преимущественно лобулярным панникулитом с очаговым некрозом жировой дольки и плотным воспалительным инфильтратом из лимфоцитов, гистиоцитов и гигантских клеток инородного тела; между жировыми клетками могут попадаться несколько эозинофилов. Многие адипоциты сохраняют очертания клетки, но содержат мелкие эозинофильные цепочки и гранулы, а также иглообразные расщелины в радиальном расположении. На замороженных срезах эти расщелины заняты кристаллами с двойным лучепреломлением, представляющими собой триглицериды.
Похожие кристаллы и расщелины могут также наблюдаться в цитоплазме многоядерных гигантских клеток. На поздней стадии в очагах может наблюдаться фиброз и участки кальцификации в жировых дольках; последнее явление обнаруживается также рентгенографически.
д) Дифференциальная диагностика. В дифференциальный диагноз входят целлюлит, рожистое воспаление и холодовой панникулит (если состояние вызвано холодом). В отличие от ПЖНН, в гистологической картине холодового панникулита отсутствуют иглообразные щели в подкожной жировой ткани. К другим детским заболеванием из группы панникулитов с гистологическим признаком иглообразных щелей относятся склерема новорожденных, проявляющаяся диффузным уплотнением кожи у младенцев, подвергшихся стрессовым воздействиям, и постстероидный панникулит. Описан лишь один младенец с клиническими признаками диффузного уплотнения кожи вследствие склеремы и одновременным наличием фиолетовых узлов ПЖНН.
Постстероидный панникулит развивается у детей обычно в течение 10 дней (диапазон 1-40 дней) после быстрого прекращения системной терапии высокими дозами стероидов.
е) Течение и прогноз подкожного жирового некроза новорожденных (ПЖНН). Подкожный жировой некроз новорожденных (ПЖНН) — обычно доброкачественный процесс с неосложненным течением и отличным прогнозом. Очаги регрессируют в период от нескольких недель до 6 месяцев, некоторые разрешаются с атрофией. Однако во время и даже после разрешения панникулита возможны метаболические осложнения. К ним относятся гипрекальциемия, тромбоцитопения, гипертриглицеридемия, связанная, вероятно, с жировым некрозом, и анемия. Гиперкальциемия может протекать без симптомов и осложнений, но может сопровождаться симптомами, задержкой развития, раздражительностью, лихорадкой рвотой гипотонией, судорогами, полиурией и полидипсией и даже летальным исходом.
Кальцификация мягких тканей может происходить и разрешаться без признаков гипрекальциемии, либо кальций может откладываться в почках и сердечно-сосудистой системе. Гиперкальциемия может начинаться с задержкой до шести месяцев после появления кожных очагов; поэтому необходим регулярный контроль сывороточных уровней кальция.
ж) Лечение подкожного жирового некроза новорожденных (ПЖНН). Узлы ПЖНН разрешаются спонтанно, и в большинстве случаев терапия должная быть консервативной, за исключением флуктуирующих очагов, когда помогает аспирация для предотвращения вскрытия, инфекций, некроза и рубцевания. Сывороточные уровни кальция необходимо периодически контролировать. При выявлении гиперкальциемии лечение, проводимое детским эндокринологом, будет включать гидратацию, применение диуретика фуросемида, выводящего кальций из организма, и диету с низким содержанием кальция и витамина D. Диуретики, усиливающие выведение кальция, могут также индуцировать дегидратацию, что требует тщательного контроля.
Если этих мероприятий недостаточно для контроля гиперкальциемии, применяются системные глюкокортикоиды, поскольку они вмешиваются в метаболизм витамина D и блокируют активный синтез витамина D макрофагами в воспаленной жировой ткани; однако, несмотря на ответ на системные стероиды, может, тем не менее, развиться нефрокальциноз. Для лечения гиперкальциемии при ПЖНН применялись бифосфонаты первого и второго поколения, в том числе этидронат, клодронат, и памидронат. Однако, несмотря на быстрый ответ на памидронат, может развиться нефрокальциноз.
Интенсивность и продолжительность гиперкальциемии и гиперкальциурии может быть важным фактором в развитии нефрокальциноза; это требует тщательного раннего контроля и распознания гиперкальциемии, поскольку быстрое терапевтическое вмешательство, понижающее уровни кальция в сыворотке и моче, может быть наилучшей терапевтической модальностью для профилактики дистрофической кальцификации.
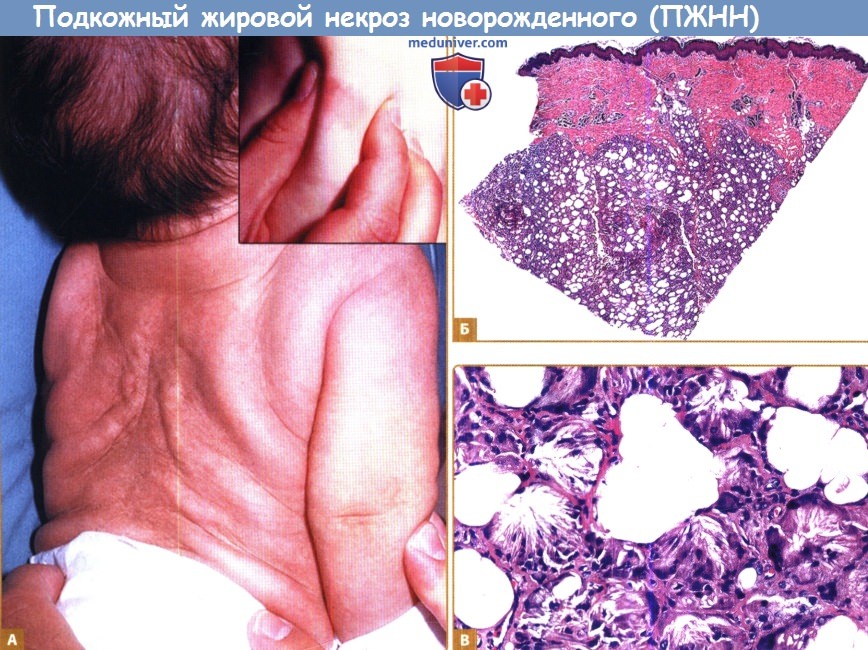
А. Ограниченный, уплотненный подкожный узел на спине.
Б. При 40-кратном увеличении наблюдается преимущественно лобулярный панникулит.
В. При более сильном увеличении видны узкие иглообразные щели в цитоплазме адипоцитов, гистиоцитов и многоядерные гигантские клетки.
- Вернуться в оглавление раздела "дерматология."
Оглавление темы "Панникулит (воспаление подкожной жировой клетчатки).":- Диагностика и лечение узловатой эритемы
- Индуративная эритема Базена (узловатый васкулит) - причины, диагностика, лечение
- Липодерматосклероз - причины, диагностика, лечение
- Инфекционный панникулит - причины, диагностика, лечение
- Панникулит при дефиците α1-антитрипсина - причины, диагностика, лечение
- Панкреатический панникулит - причины, диагностика, лечение
- Волчаночный панникулит - причины, диагностика, лечение
- Панникулит при дерматомиозите - причины, диагностика, лечение
- Цитофагический гистиоцитарный панникулит - причины, диагностика, лечение
- Подкожный жировой некроз новорожденных (ПЖНН) - причины, диагностика, лечение

