Лечение остеомиелита лобковой и седалищной костей. Хирургический доступ
Для резекции лобковой или седалищной кости также необходим широкий доступ. При резекции седалищной кости лучшим следует признать задний подход типа Кохера, модифицированный А. В. Капланом. Этот разрез может быть еще более расширен за счет продолжения его на заднюю поверхность верхней трети бедра. Резекцию лобковой кости осуществляют из разреза, который начинается на уровне лонного сочленения и идет вдоль пупартовой (паховой) связки, а затем по гребню крыла подвздошной кости. Радикальная резекция лобковой кости может быть безопасно выполнена после выделения и мобилизации магистральных сосудов и бедренного нерва.
Выделение и мобилизация магистральных сосудов от верхней трети бедра до общей подвздошной артерии необходимы в случаях, когда приходится производить резекцию лобковой и седалищной костей. Такую резекцию применяют при диффузной и диффузно-очаговой формах поражения этих костей, при которых паллиативные операции не приводят к успеху.
Выполняется она следующим образом. Широкий разрез кожи и подкожной клетчатки ведут от середины гребня подвздошной кости вдоль пупартовой (паховой) связки до уровня лонного сочленения. Пупартову (паховую) связку выделяют и отсекают как от передней верхней ости подвздошной кости, так и от бугорка лонной кости; косые и поперечная мышцы живота пересекаются сразу над гребнем подвздошной кости, а прямая мышца живота — также у лонного сочленения. Из такого разреза открывается хороший доступ в полость малого таза. Мелкие ветви перевязываются и пересекаются, а магистральные сосуды мобилизуются и берутся на резиновые дренажи. В полости малого таза перевязываются и пересекаются запирательные сосуды и нерв. Выделяется бедренный нерв, который в полости таза лежит на подвздошно-поясничной мышце и легко обнаруживается под фасцией.
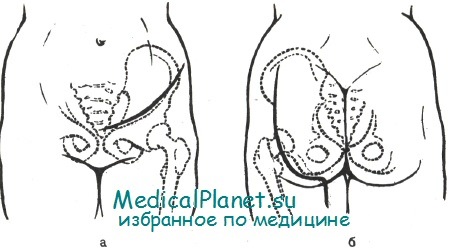
а — передний; б — задний.
На уровне горизонтальной ветви лобковой кости пересекается пояснично-подвздошная мышца. Распатором выделяют внутритазовую, а затем и наружную поверхность лонного сочленения, вокруг которого проводится пила Джильи, и оно пересекается. От нижней ветви лобковой кости отсекают приводящие мышцы бедра. Острым долотом пересекают лобковую, а затем седалищную кость на уровне их перехода в тело подвздошной кости. Пересечь лобковую и седалищную кости можно также пилой Джильи, если ее провести вокруг основания этих костей ниже задней нижней ости подвздошной кости. Чтобы не пересечь вертлужную впадину, пилу нужно направлять в сторону здоровой половины таза почти горизонтально, а после пересечения седалищной кости переводить ее в более вертикальное положение. Для удаления лобковой и седалищной костей необходимо также отсечь сухожилия мышц, прикрепляющихся к седалищному бугру, и две плотные связки — крестцово-остистую и крестцово-бугровую.
Образовавшийся дефект переднего тазового кольца не требует пластического замещения. Функция конечности после такой резекции не нарушается.
Пластическое замещение дефекта мы не производим и после резекций других отделов таза, крестца или позвоночника. Там, где это оказывается возможным, к дефекту фиксируются отдельными швами предлежащие мышцы. Операция обычно заканчивается промыванием раны антисептическими растворами, вакуумированием ее, обработкой ультразвуком, отсасыванием оставшейся жидкости и введением протеолитических ферментов или препарата КФ. Чрезвычайно важно обеспечить полноценное дренирование. Дренажи вводят в рану и выводят из нее через отдельные проколы кожи, и рана послойно зашивается наглухо. Приточно-отсасывающее дренирование осуществляется до полной санации раневой полости.
Показателем такой санации является выделение из дренажной трубки чистой промывной жидкости. Обычно дренирование продолжается 2, иногда 3—4 нед.
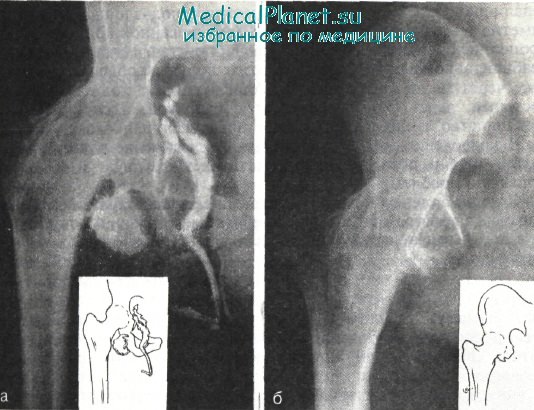
На рисунке представлены рентгенофистулограммы до операции и рентгенограмма после операции, произведенной по вышеописанному типу больному В., 48 лет, который много лет страдал тяжелым остеомиелитом лобковой и седалищной костей. Через 3 года после радикальной резекции лобковой и седалищной костей здоров.
После радикальных оперативных вмешательств раны в подавляющем большинстве случаев заживают первичным натяжением. Из оперированных нами больных с хроническим остеомиелитом таза рецидив Резекция подвздошной кости, лобковой, седалищной или лобковой и седалищной костей, а также крестцово-подвздошного сочленения заметно не отражается на функции оперированной конечности, если в процесс не был вовлечен тазобедренный сустав. Никаких специальных реабилитационных мероприятий этим больным обычно не проводят. Уже через месяц после операции они начинают ходить при помощи костылей, через 1,5—2 мес ходят с палочкой, а спустя 2—2,5 мес большинство из них перестают пользоваться и палочкой.
В заключение следует подчеркнуть, что лечение раневой инфекции костей таза и позвоночника представляет трудную и не до конца решенную проблему.
Лечение больных с таким осложнением должно быть комплексным, главным элементом комплекса лечебных мероприятий остается хирургическое вмешательство — радикальная своевременно выполненная операция.
- Читать далее "Кожно-фасциально-костная пластика дефектов голени по Г.А. Умярову"
Оглавление темы "Гнойные осложнения в травматологии":- Пример лечения хронического остеомиелита таза и позвоночника
- Пример лечения множественных свищей при хроническом остеомиелите таза
- Остеофлебография при остеомиелите костей - техника
- Хирургический доступ при остеомиелите костей таза
- Пример лечения остеомиелита подвздошно-крестцового сочленения
- Лечение остеомиелита лобковой и седалищной костей. Хирургический доступ
- Кожно-фасциально-костная пластика дефектов голени по Г.А. Умярову
- Аутотрансплантация кожи и кости на сосудистой ножке
- Клиника гнойного раневого артрита - признаки
- Диагностика гнойного раневого артрита - рентгенография

