Лечение диабетической стопы
Лечение тяжелого осложнения нейропатии, диабетической стопы, должно быть комплексным. Первоочередной задачей является нормализация гликемии. В случае развития гнойно-некротических осложнений необходим перевод больных с СД-2, получающих лечение пероральными сахароснижающими средствами, на инсулин, а больных с СД-1 с пролонгированных форм инсулина на инсулины короткого действия. Это правило оправданно при появлении большинства поздних осложнений диабета.
Основное внимание уделяется коррекции микроциркуляторного кровотока путем нормализации реологических показателей крови. С этой целью используются препараты пентоксифиллина, тиклид и аспирин.
Для снижения гематокрита используют гемодилюцию внутривенным введением растворов оксиэтилированного крахмала. Менее желательно назначение раствора реополиглюкина, учитывая возможность неблагоприятного действия на почки.
При угрожающем снижении кровотока по артериям нижних конечностей, нарастающих признаках ишемии стопы, появлении трофических изменений показано применение препаратов, содержащих алпростадил — синтетический аналог простагландина Е1 (вазопростан). Вазопростан назначают внутривенно капельно, очень медленно, целесорбразно использование инфузомата.
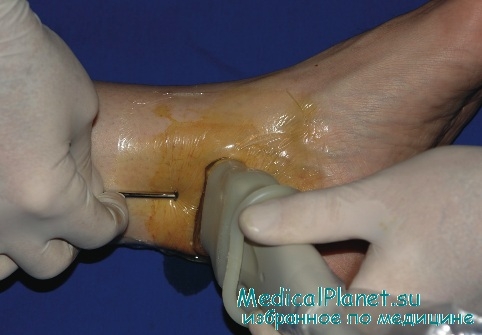
Определенную сложность представляет лечение трофической язвы, сухой и влажной гангрены. Эти осложнения возникают у больных с декомпенсированным или неполноценно компенсированным СД, поэтому необходима коррекция гипогликемизирующей терапии, как показано выше. Обработка язвы включает удаление каллезных краев и струпьев, мешающих эпителизации. Местное лечение состоит из применения очищающих и антисептических жидкостей и мазей, таких как диоксиколь, ацемин, фибролан, винилин, фурацилин, диоксидин и др. Важным условием эффективности терапии является полный покой и разгрузка пораженной конечности.
Акронекроз концевой фаланги или всего пальца лечат консервативно до появления выраженной демаркации, после чего производят аккуратное удаление отмершего участка с лечением образовавшегося дефекта как трофической язвы.
При выраженных метаболических нарушениях и нарастании эндогенной интоксикации, обусловленных развитием гнойно-некротического процесса, возникает необходимость хирургического вмешательства и радикального удаления очага инфекции.
Н.М. Доценко рекомендует в таких случаях проведение лазерной некрэктомии, используя лазерные установки «Скальпель-1», «Ромашка-1» (h = 10,6 нм при плотности мощности излучения до 80 Вт/см2), позволяющие получать «эффект выпаривания». Автор указывает, что при применении такой терапии достигаются:
• максимальное удаление некротических тканей в ране;
• обработка зон сухожильного некроза;
• создание демаркационной борозды при влажном некрозе;
• обработка выступающей части сухожилия в гранулирующей ране.
Для активизации репаративных процессов и условной стерилизации раны, при вялотекущем заживлении и неэффективности местного лечения, автор рекомендует в качестве заключительного этапа хирургической операции использовать лазерную санацию (быстрое равномерное сканирование раневой поверхности при плотности мощности излучения 20 Вт/см2). Лазеротерапию предлагает дополнять введением антиоксидантов (мексидол по 100-200 мг в сутки в течение 5 дней).
- Рекомендуем далее ознакомиться со статьей "Лечение острых нервно-психических расстройств при диабете"
Оглавление темы "Лечение осложнений сахарного диабета":- Клиника диабетической нейропатии. Диагностика
- Обследование при диабетической нейропатии. Критерии полинейропатии
- Электронейромиография (ЭНМГ) при диабетической нейропатии
- Лечение диабетической нейропатии
- Лечение ортостатической гипотензии и тахикардии при диабете
- Лечение эректильной дисфункции при диабете. Терапия импотенции
- Лечение желудочно-кишечных расстройств при диабете
- Лечение диабетической стопы
- Лечение острых нервно-психических расстройств при диабете
- Терапия декомпенсаций диабета. Лечение гипогликемических расстройств

