Гликогеновая болезнь (гликогеноз) - клиника, проявления
Под названием гликогеновой болезни (гликогенозов) объединяется группа заболеваний, для которых свойственно накопление гликогена в органах и тканях. Заболевания относят к наследственным, вызванным нарушением активности одного из ферментов, участвующих в обмене гликогена.
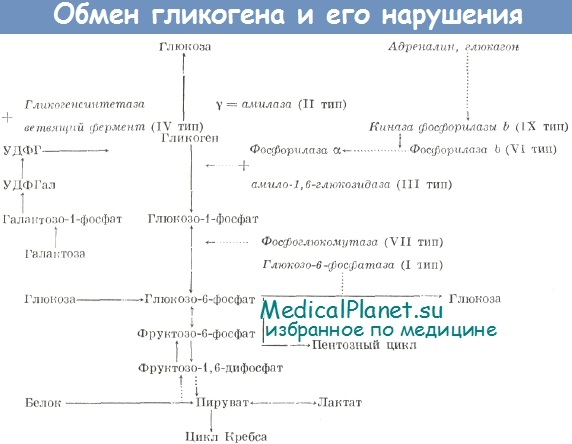
Клиническая картина, особенность протекания и степень тяжести гликогеновой болезни зависят не только от того, активность какого фермента и в какой ткани нарушена, но также и от того, в какой степени эти нарушения воздействуют на различные звенья обмена веществ. Поэтому при изучении гликогеновой болезни важно знать не только место дефекта фермента в цепи превращений гликогена, но и как этот дефект влияет на образование тех или иных метаболитов.
К настоящему времени в мировой литературе имеется большое количество работ, посвященных этой проблеме. Описано несколько сотен случаев этого заболевания. Известно, что распространенность всех типов гликогеновой болезни составляет 1:40 000.
В ряде стран созданы специальные центры по изучению этого тяжелого заболевания. В них проводят биохимический анализ пораженных тканей с целью установления ферментного дефекта, вызвавшего заболевание.
В отечественной литературе описано около 40 случаев гликогеновой болезни. Диагноз заболевания ставился главные образом на основании клинических, а в некоторых случаях — клинико-анатомических наблюдений.
В настоящее время в Институте биологической и медицинской химии РАМН совместно с Институтом педиатрии и детской хирургии, а также ордена Институтом педиатрии РАМН и кафедрой госпитальной педиатрии 2-го МОЛГМИ им. Н. И. Пирогова проводится работа по выявлению и точному установлению диагноза гликогеновой болезни. Обследовано 140 больных с подозрением на гликогеновую болезнь, из них у 25 установлен диагноз гликогеновой болезни.
Клиническая картина гликогеновой болезни разнообразна. По клиническим признакам различают три основные формы заболевания:
1) печеночную,
2) мышечную и
3) генерализованную.
Печоночная форма. Клиника этого заболевания хорошо изучена (Л. О. Бадалян и соавт., Andersen). Признаки заболевания проявляются обычно па первом году жизни, хотя развитие ребенка в этом периоде жизни протекает нормально или лишь несколько замедленно. Начиная с 8—9-го месяцев один раз в 2 мес либо чаще отмечаются приступы гипогликемии. Приступы характеризуются временной потерей сознания и клоническими судорогами верхних и нижних конечностей. Иногда наблюдается только судорожное подергивание верхних конечностей. Приступы начинаются до еды или рано утром, их появление можно предотвратить приемом сладкой воды.
Внешний вид детей очень характерен: маленький рост, большой живот, непропорционально худые конечности, «кукольное» лицо. При пальпации живота отмечается увеличение печени, размеры которой сильно варьируют. Печень может выступать из-под края реберной дуги на 5 см либо занимать 2/3 брюшной полости. Селезенка, как правило, не пальпируется.
Наиболее опасный возраст — первые 4—5 лет. В этот период частые гипогликемические кризы сопровождаются другими метаболическими нарушениями: выраженным метаболическим ацидозом, кетонемией. Интеркуррептные заболевания (острые респираторные заболевания, колиэнтериты) утяжеляют течение основного патологического процесса.
С возрастом состояние больных улучшается, что можно объяснить развитием компенсаторных механизмов обмена. Соответствующий режим питания также может оказать благоприятное влияние на течение заболевания.
Интеллект, как правило, не нарушен, хотя описаны единичные случаи заболевания с нарушением центральной нервной системы (Hug и соавт.).
При исследовании крови иногда обнаруживают нормохром-ную анемию и тромбоцитопению. Количество лейкоцитов в периферической крови и формула белой крови соответствуют норме. СОЭ несколько повышена. Общий анализ мочи но выявляет каких-либо отклонений от нормы. Ионный состав крови в пределах нормы, содержание остаточного и общего азота не повышено. Общее количество белка и его распределение по фракциям, концентрация билирубина и его фракций также соответствуют норме. Жировой обмен у больных с гликогеновой болезнью в ряде случаев резко отличается от нормы. Так, например, концентрация липидов в плазме достигает 30—50 г/л, в основном за счет неэстерифицированных жирных кислот (НЭЖК). В ряде случаев резко увеличивается содержание холестерина.
Клиническим проявлением гиперлипемии является появление специфических высыпаний в виде ксантом (Cornblath, Schwartz). Высыпания появляются тогда, когда концентрация липидов плазмы превышает 30 г/л.
Часто наблюдаются значительные повышения концентрации лактата, ацетона и кетоновых тел в крови.
Изменения активности «печеночных» ферментов (аспартатаминотрансферазы, аланинамипотрапсферазы, фруктозо-1,6-дифосфатальдолазы) в сыворотке крови, являясь показателем деструктивных изменений гепатоцитов, не всегда наблюдаются у больных гликогеновой болезнью. Активность этих ферментов в сыворотке крови резко повышается при возникновении интеркуррентных заболеваний, после травм или оперативного вмешательства.

При прижизненном гистохимическом исследовании печени заметно сильное разрастание коллагеновой соединительной ткани, богатой фибробластами. Печеночные пласты неравномерны по размеру и неправильны по форме, гепатоциты полиморфны, ядра их мелки и оттеснены к периферии, часть гепатоцитов находится в состоянии нерезкой белковой дистрофии. Печеночные клетки богаты гликогеном. Часто в печеночных клетках обнаруживается большое количество липидов. Последние находятся в виде крупных, средних и мелких включений. Распределение липидов и гликогена в гепатоцитах печеночных долек обычно равномерно (McAdams и соавт.).
У взрослых в зависимости от типа заболевания симптомы гликогеноза проявляются по-разному. Так, например, известно, что симптоматика болезни Гирке практически полностью исчезает к 16—18 годам. Однако в ряде случаев основные симптомы заболевания — гепатомегалия и гипогликемия — не исчезают.
Мышечная форма. Основные симптомы заболевания появляются с 7—10 лет. Больные становятся малоподвижными, быстро утомляются при физических нагрузках. В случае физической работы больным требуются короткие промежутки отдыха, что способствует восстановлению их работоспособности. В дальнейшем мышечная слабость прогрессирует. Появляются боли в интенсивно работающих мышцах после длительных физических упражнений, сердцебиение и одышка. Перечисленные симптомы возникают в основном к 25—35 годам.
Внешний вид больных не изменен. Границы сердца чуть расширены. Симптомы изменения печени и почек не обнаруживаются.
При специальном осмотре выявляются умеренно выраженная атрофия мышц и их гипотония. Физическая работа приводит к спазмам, уплотнению и быстрой потере мышечной силы в интенсивно работающих мышцах.
В крови и моче, как правило, нет каких-либо значительных отклонений от нормы, хотя в некоторых случаях наблюдают увеличение активности «мышечных» ферментов плазмы, таких, как креатинфосфокиназа, аспартат- и аланинаминотрансфераза, но оно не достигает величин, наблюдаемых, например, при прогрессирующей мышечной дистрофии.
При гистохимическом исследовании видны различной величины мышечные волокна, с разной степенью дегенерации, вплоть до некроза. Мышечные волокна вакуолизированы. Вакуоли наполнены гликогеном и расположены, как правило, под сарколеммой, а некоторое количество их находится между миофибриллами, оттесняя ядра клетки к периферии. Количество ядер не изменено.
Прогноз заболевания благоприятен, хотя известны и летальные исходы в 20—30 лет.
Генерализованная форма гликогеноза характеризуется тем, что практически во всех органах и тканях больного накапливается значительное количество гликогена. Клиническая картина этой формы гликогеноза не похожа на клиническую картину печеночной и мышечной форм.
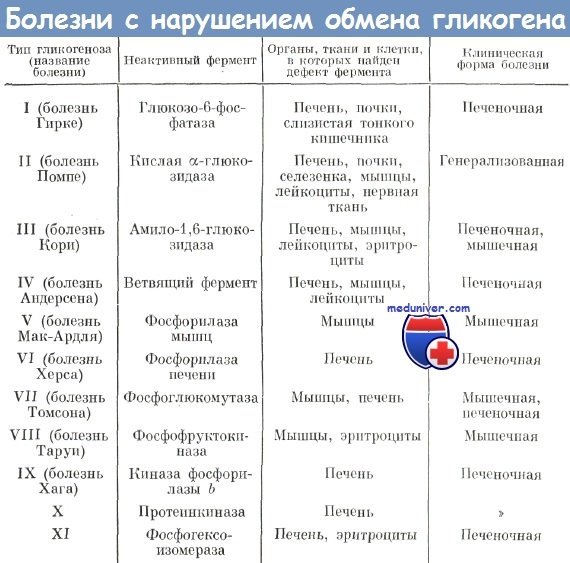
Hers в 1963 году показал, что генерализованная форма гликогеноза вызвана дефицитом лизосомального фермента — кислой а-глюкозидазы (у-амилазы). Активность фермента отсутствует в печени, мышцах, селезенке, лейкоцитах и мозге (Hers, Van Hoof). Позднее было обнаружено, что при таких типах гликогеновой болезни, как болезнь Кори (III тип гликогеноза) или болезнь Андерсена (IV тип гликогеноза), дефицит ферментов, участвующих в обмене гликогена, наблюдается не только в печени, но и в мышцах, лейкоцитах, эритроцитах. Эти данные заставили многих исследователей отнести болезнь Кори и болезнь Андерсена к генерализованной форме гликогеноза.
Распределение гликогеновой болезни по формам заболевания, основанное на клинических данных, является в настоящее время лишь рабочей классификацией клиницистов.
- Рекомендуем далее ознакомиться со статьей "I тип гликогеноза (болезнь Гирке) - причины, клиника"
Оглавление темы "Нарушения обмена углеводов у детей":- Гликогеновая болезнь (гликогеноз) - клиника, проявления
- I тип гликогеноза (болезнь Гирке) - причины, клиника
- II тип гликогеноза (болезнь Помпе) - причины, клиника
- III тип гликогеноза (болезнь Кори) - причины, клиника
- IV тип гликогеноза (болезнь Андерсена) - причины, клиника
- V тип гликогеноза (болезнь Мак-Ардля) - причины, клиника
- VI тип гликогеноза (болезнь Херса) - причины, клиника
- VII, VIII типы гликогеноза (болезни Томсона, Таруи) - причины, клиника
- IX тип гликогеноза (болезнь Хага) - причины, клиника
- Методы диагностики гликогенозов (гликогеновой болезни) - анализы

