Бронхиальная астма при беременности - течение, прогноз
Хотя бронхиальная астма встречается во всем мире, она все же, по-видимому, более распространена среди городского населения. Согласно имеющимся данным, ее частота колеблется от 0,5 до 9% и в среднем составляет 3,5% [Smith]. Астмой заболевают в любом возрасте. В некоторых случаях астма, вероятно, тесно связана с атопическим дерматитом, сенной лихорадкой и другими формами аллергии.
В развитии болезни могут играть роль иммунологические и физиологические факторы, инфекционные заболевания и вегетативная нервная система. Более того, аллергологи и специалисты в области физиологии легких не могут придти к единому соглашению в отношении четкого определения астмы. Это, несомненно, обусловлено сложными взаимодействиями между астмой и другими легочными заболеваниями, такими, как эмфизема и хронический бронхит, а также недостаточным пониманием многих главных генетических и негенетических факторов, вносящих определенный вклад в развитие болезни [Bias, Marsh].
Генетика бронхиальной астмы
В ранних сообщениях, касающихся генетики астмы, речь шла о наследовании в соответствии с простыми менделевскими закономерностями [Drinkwater, Adkinson]. И только в 1967 г. Leigh и Marley впервые предположили, что это заболевание наследуется полигенно — мультифакториально. Гипотеза авторов была подтверждена результатами близнецовых исследований.
На основании опроса 7000 пар близнецов, родившихся в Швеции, Edfors-Lubs установил конкордантность монозиготных и дизиготных близнецов по астме, равную соответственно 19% и 4,8%, по аллергическому риниту — 21,4% и 13,7% и по экземе — 15,5% и 4%. Хотя наследственные факторы вносят определенный вклад в предрасположенность к развитию аллергических болезней, но не определяют, по-видимому, какое именно нарушение будет у данного больного. Более подробное обсуждение иммуногенетики астмы и родственных аллергических состояний читатель может найти в последнем обзоре Bias и Marsh.
Клинические проявления бронхиальной астмы
Бронхиальная астма характеризуется приступами одышки, свистящего дыхания и кашля, обусловленными временным сужением бронхов в результате спазма их гладкой мускулатуры, отека слизистой оболочки и сгущения слизи. У большинства больных астма проявляется острыми приступами продолжительностью в несколько часов или дней, разделенных ремиссиями, во время которых симптомы выражены в меньшей степени или отсутствуют вовсе.
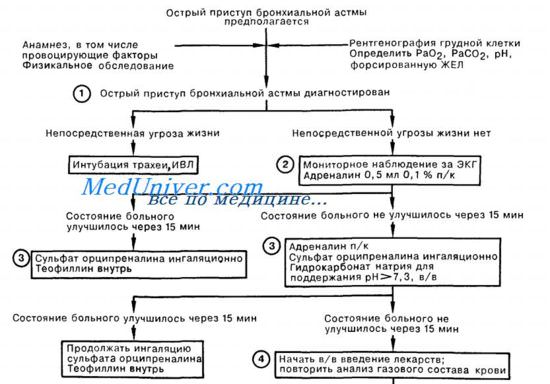
В момент приступа отмечают выраженные в той или иной мере учащение дыхания, цианоз, перераздувание грудной клетки, подключение к дыханию дополнительных мышц; и слышимые на расстоянии хрипы. Обычно РаСО2 остается нормальным или даже может быть низким, так как остаточной вентиляции достаточно для удаления двуокиси углерода. Однако нередко при астме средней тяжести имеет место артериальная гипоксемия. Часто приступ сопровождается утомлением и дегидратацией. Астматическим статусом называют тяжелый, длительный приступ, продолжающийся обычно в течение более 24 ч. Такое состояние чревато остановкой дыхания и смертью.
Акушерские аспекты бронхиальной астмы
Влияние беременности на течение астмы непредсказуемо. По данным таблицы Weinstein и сотр., у 1/3 больных астмой состояние улучшается с беременностью, у 1/3 — не изменяется и у Уз — ухудшается. Женщин, страдающих до зачатия тяжелой астмой, отличает тенденция худшего прогноза во время беременности в плане:
1) потребности в стероидной терапии или
2) появления еженедельных приступов.
В числе 30 861 родов, учтенных кооперативным перинатальным исследованием, были беременности 227 женщин с бронхиальной астмой [Gordon et al.]. Из этих 227 женщин 5 умерли от астмы или ее осложнений. Риск недоношенности для потомков женщин, страдающих астмой, не был достоверно увеличен, но их перинатальная заболеваемость оказалась в 2 раза выше, чем для всех других детей, включенных в анализ. У 16 женщин с тяжелой астмой 28% беременностей окончились перинатальной смертью, 35% — рождением детей с низкой массой тела и 12,5% потомков в возрасте 1 года имели неврологические нарушения.
Мероприятия во время беременности в отношении женщин, страдающих астмой, включают:
1) психогенную поддержку;
2) контроль за факторами окружающей среды;
3) десенсибилизацию;
4) исключение сенсибилизирующих медикаментов (например, ацетилсалициловая кислота, фенобарбитал натрия, пенициллин);
5) профилактическое введение антибиотиков и, возможно;
6) введение натрия кромолина (однако о тератогенности этого нового препарата пока нет окончательного суждения) [Kochenour, Lavery].
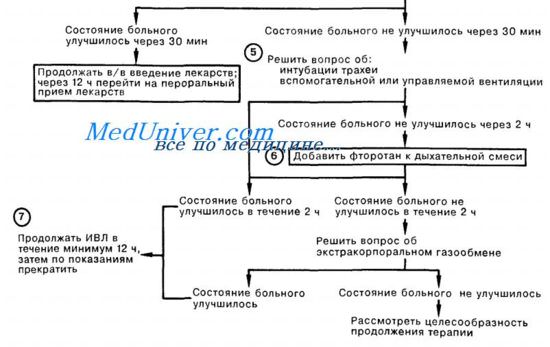
Острые приступы астмы надо немедленно купировать соответствующими медикаментами (например, норадреналин, аминофиллин, стероиды), проводить гидратацию, оксигенацию, применять бронхорасширяющие средства в аэрозоле и в крайних случаях прибегать к механической вентиляции.
Следует свести до минимума применение в родах наркотических препаратов, барбитуратов и других форм седатации, так как этим веществам свойственно подавлять дыхательный центр и кашлевой рефлекс. При отсутствии акушерских показаний к кесареву сечению предпочтительнее роды через естественные родовые пути. Наконец, местная или проводниковая анестезия лучше, чем ингаляционный наркоз, так как они не влияют на дыхательный обмен.
- Рекомендуем далее ознакомиться со статьей "Влияние беременности на почки"
Оглавление темы "Патология почек при беременности":- Бронхиальная астма при беременности - течение, прогноз
- Влияние беременности на почки
- Почечная недостаточность при беременности - течение, прогноз
- Гемодиализ при беременности - течение, прогноз
- Беременность после трансплантации почки - течение, прогноз
- Наследственный нефрит (синдром Альпорта) при беременности - течение, прогноз
- Болезнь Фабри при беременности - течение, прогноз
- Синдром ногтей и коленной чашечки при беременности - течение, прогноз
- Нефрит с глухотой и тромбоцитопенией при беременности - течение, прогноз
- Почечный тубулярный ацидоз при беременности - течение, прогноз

