Ортотопическая трансплантация печени: показания, противопоказания, этапы
Со времени внедрения в клиническую практику ортотопической трансплантации печени Starzl и соавт. в 1963 году техника ее выполнения значительно усовершенствовалась. Оригинальная техника включала резекцию нижней полой вены реципиента и использование экстракорпорального веновенозного шунтирования.
Большая практика и более частое использование технических вариантов в педиатрической трансплантации печени привели к разработке методик гепатэктомии у реципиента с сохранением полой вены без веновенозного шунта, как с использованием временного портокавального шунта, так и без него, независимо от анатомических особенностей и общего состояния реципиента.
Любая ортотопическая трансплантация печени характеризуется тремя этапами: этап до удаления печени, этап без печени и этап после возвращения печени. Техника ортотопической трансплантации печени как с сохранением нижней полой вены пациента, так и без него будет описана в соответствии с этими тремя этапами.
а) Показания:
1. Хроническая печеночная недостаточность (цирроз) вследствие:
- Хронического гепатита В, В и D (совместно) или С
- Алкогольного заболевания печени
- Аутоиммунного гепатита
- Криптогенного цирроза
- Врожденного фиброза печени
- Первичного и вторичного билиарного цирроза
- Первичного склерозирующего холангита
- Атрезии желчных путей
2. Метаболические заболевания печени:
- Болезнь Вильсона
- Дефицит альфа 1-антитрипсина
- Гемохроматоз
- Протопорфирия
3. Сосудистые заболевания:
- Синдром Бадда-Киари
4. Острая печеночная недостаточность:
- Вирус [гепатиты А, В, D (совместно), Е]
- Интоксикации (например, ацетаминофен, бледная поганка)
- Остро декомпенсировавшееся хроническое заболевание печени (например, болезнь Вильсона)
- Тяжелая травма печени
- Синдром Бадда-Киари
5. Метаболические нарушения (например, тирозинемия, семейная амилоидная полинейропатия, первичная гипероксалурия)
6. Опухоли печени:
- Печеночноклеточный рак: одиночные опухоли размером менее 5 см или до трех опухолей с наибольшим размером до 3 см (миланский критерий, расширенные критерии определяются конкретным клиническим центром)
- Метастазы нейроэндокринных опухолей
- Доброкачественные (поликистоз печени, гигантская гемангиома, болезнь Кароли)
б) Противопоказания:
- Нелеченная системная инфекция или сепсис
- Внепеченочное злокачественное заболевание
- Необратимая полиорганная недостаточность
в) Предоперационное обследование и подготовка к операции:
1. Лабораторные исследования. Печеночные пробы, гемостаз, функция почек, электролиты, серологические тесты на гепатиты и ВИЧ.
2. Ультразвуковое допплеровское исследование. Выяснение проходимости и состояния кровотока в печеночных сосудах (воротная вена, печеночная артерия и печеночные вены).
3. КТ-сканирование или МРТ. Опухоли, сосудистые коллатерали, аневризмы селезеночной артерии или тромбозы сосудов внутренних органов.
4. МРХПГ или ЭРХПГ. Может быть показано при первичном склерозирующем холангите.
5. Ангиография. В случае тромбоза воротной вены, планируемой ретрансплантации и при печеночноклеточном раке для трансартериальной хемоэмболизации.
6. Классификация. Согласно критериям Чайлда-Пью (билирубин, альбумин, протромбиновое время/международное нормализованное отношение (МНО), асцит, энцефалопатия) и/или согласно балльной оценке Модели для заболевания печени в терминальной стадии (Model for End-Stage Liver Disease, MELD) (креатинин сыворотки, билирубин, MHO).
7. Гистологическое исследование. Биопсия трансплантата при подозрении на стеатоз.
г) Ортотопическая трансплантация печени: этап до удаления печени:
1. Доступ, экспозиция, ревизия и диссекция печеночно-двенадцатиперстной связки. После подреберного разреза рассекаются круглая и серповидная связка. Следует соблюдать осторожность, чтобы не повредить большие коллатерали или реканализированную пупочную вену в составе пупочной связки, полнокровные вследствие портальной гипертензии. Устанавливается ретрактор (например, ретрактор Томпмона), после чего тщательно мобилизуется правая и левая половина печени. Левая и правая треугольные связки, а также венечная связка пересекаются, как для левосторонней и правосторонней гемигепатэктомии; печеночно-желудочная связка пересекается электрокаутером или после поэтапной перевязки. Аберрантную или добавочную левую печеночную артерию следует выделить и перевязать. Все эти этапы необходимо выполнить с особой тщательностью, так как портальная гипертензия и последующее расширение сосудистого русла приводит к большей хрупкости сосудов, которые предрасположены к кровотечению.
Затем нужно пропальпировать печеночно-двенадцатиперстную связку и попытаться выявить аберрантную правую печеночную артерию, которая может отходить от верхней брыжеечной артерии и идти позади общего желчного протока. С вентральной стороны связки брюшина рассекается с выделением собственной печеночной артерии.
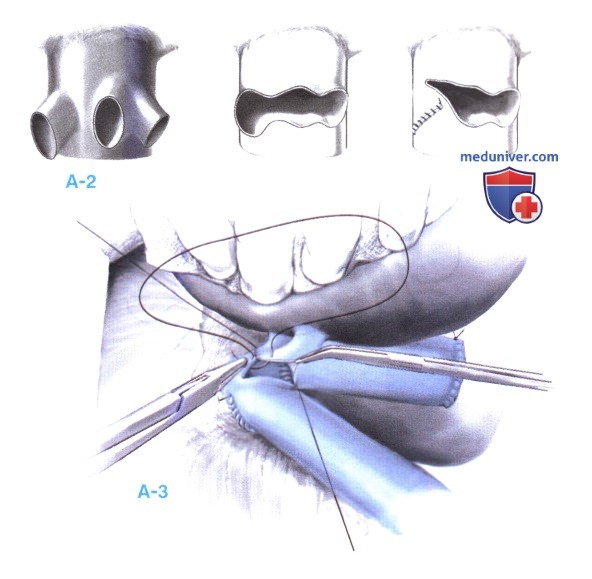
A. Выделите собственную печеночную артерию по направлению к печени. Перевяжите и пересеките левую и правую печеночную артерию дистальнее бифуркации (А-1).
Б. Обойдите общий желчный проток как можно выше в воротах печени (обычно на уровне пузырного протока или выше), сохранив достаточное количество ткани вокруг него, чтобы избежать деваскуляризации. Снова поищите аберрантную правую печеночную артерию при ее наличии. Пересеките общий желчный проток, а также перевяжите и пересеките аберрантную правую печеночную артерию, если она имеется (А-2).
B. Полностью выделите воротную вену из окружающих тканей по всей длине печеночно-двенадцатиперстной связки.

2. Мобилизация нижней полой вены под печенью. На этом этапе операции слои для диссекции отличаются от слоев, используемых при классической (с резекцией нижней полой вены) технике и технике с сохранением полой вены (ярусная техника). Последняя техника более сложна, однако при этом не прерывается венозный возврат по нижней полой вене и обеспечивается меньший период теплой ишемии при имплантации, так как нужно наложить всего один, а не два анастомоза с нижней полой веной. Обе техники описаны отдельно.
Классическая техника резекции нижней полой вены. Печень поворачивается влево и обнажается нижняя полая вена под печенью. Выделяется и пересекается между лигатурами правая надпочечниковая вена. Нижняя полая вена мобилизуется по окружности путем рассечения электрокаутером складки брюшины вдоль ее правой стенки. Следует соблюдать осторожность, чтобы не повредить правую печеночную вену. Та же техника диссекции используется с левой стороны вены.
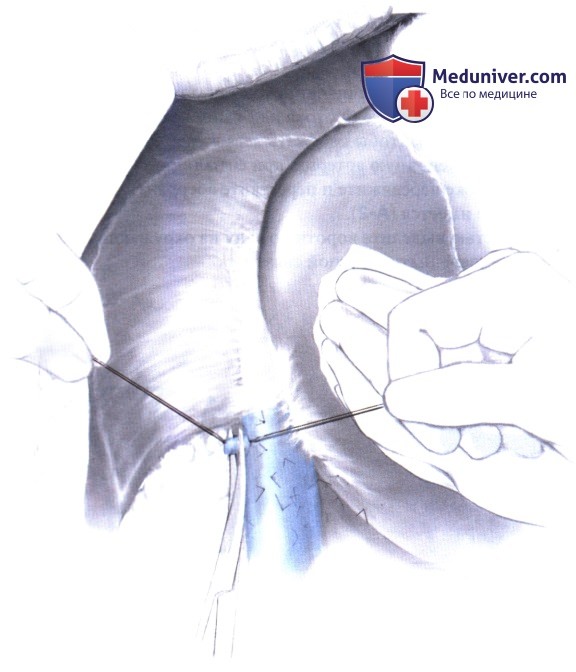
Техника с сохранением нижней полой вены (ярусная техника). Для этого правая печень поворачивается влево в вверх, чтобы адекватно обнажить правую и переднюю стороны нижней полой вены позади печени. Разделяется ткань между позадипеченочным сегментом нижней полой вены и задней поверхностью печени. Все небольшие спигелиевые вены, дренирующие хвостатую долю и правые дополнительные вены, если таковые имеются, раздельно перевязываются и пересекаются снизу вверх. Таким образом, достигаются печеночные вены. Правая печеночная вена обходится и пересекается эндоскопическим сосудистым сшивателем. Точное наложение сшивателя близко к паренхиме печени позволяет надежно пересечь правую печеночную вену без сужения позадипеченочного сегмента полой вены. Пересечение правой печеночной вены позволяет повернуть печень далее влево, а также безопасно и гораздо проще выделить среднюю и левую печеночную вену.
Некоторые хирурги создают временный портокавальный шунт «конец в бок», чтобы уменьшить венозное давление во внутренних органах и выраженность кровотечения, а также облегчить мобилизацию печени (не показано).
В случае повторной трансплантации печени после ранее выполненной классической трансплантации с замещением нижней полой вены, ранее вшитый аллотрансплантат нижней полой вены сохраняется. Слой между паренхимой и предыдущей донорской нижней полой веной останется интактным. В случае ретрансплантации после трансплантации с сохранением нижней полой вены трансплантат можно удалить без нарушения кровотока по нижней полой вене.
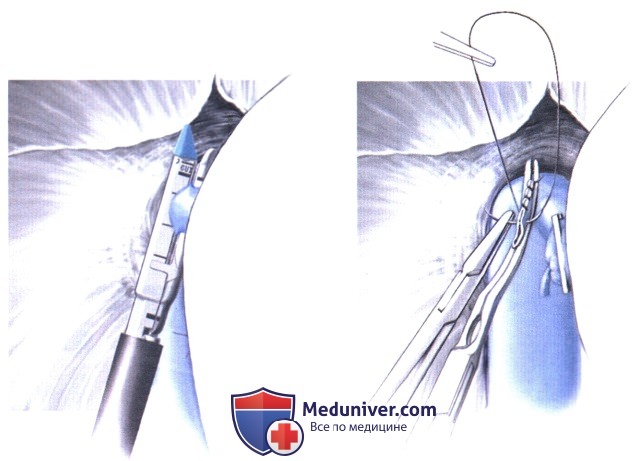
3. Этап без печени. Удаление печени реципиента. Перед завершением гепатэктомии у реципиента аргоновым коагулятором выполняется гемостаз забрюшинной площадки. Непокрытые брюшиной площадки обычно не зашиваются, чтобы сохранить максимально доступное пространство для аллотрансплантата.
Классическая техника резекции нижней полой вены. Перевяжите и пересеките воротную вену максимально высоко в воротах (А-1). Наложите сосудистые зажимы на нижнюю полую вену над и под печенью, и пересеките ее (А-2).
Техника с сохранением нижней полой вены (ярусная техника). После пережатия и пересечения воротной вены высоко в воротах печени, средняя и левая печеночная вена перекрываются зажимами, пересекаются, после чего печень реципиента удаляется.
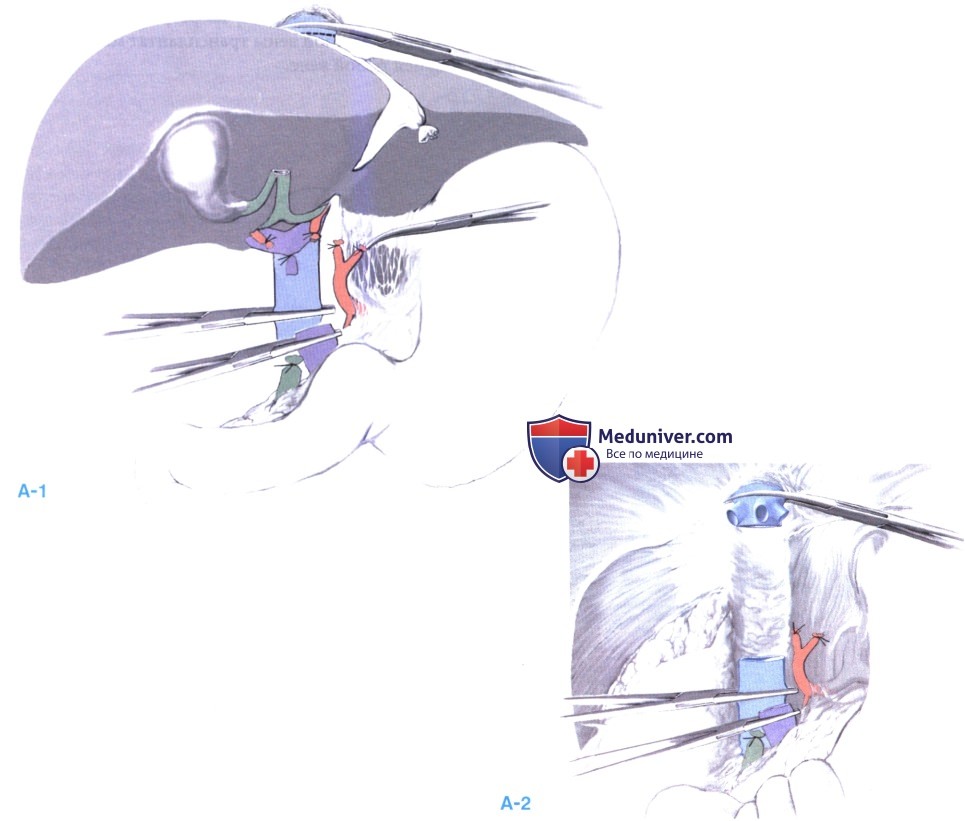
4. Анастомоз нижней полой вены.
Классическая техника с резекцией нижней полой вены. Полая вена реципиента сшивается над печенью с аналогичным отделом донорской печени «конец в конец» непрерывным полипропиленовым швом 3-0. Перед каждым стежком стенка сосуда выворачивается, чтобы достичь хорошего сопоставления эндотелиальных слоев.
Аналогичным образом сшивается полая вена ниже печени. Для отведения воздуха позади печени, в полую вену можно ввести аспирирующий катетер. На этом этапе не затягивайте подпеченочный анастомоз (А-1).
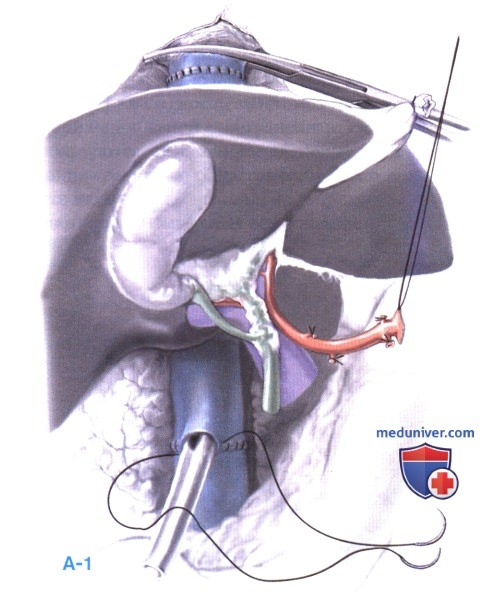
Техника с сохранением нижней полой вены (ярусная техника). Позадипеченочный сегмент нижней полой вены трансплантата требует тщательной подготовки на препараторском столе. Верхняя манжета полой вены укорачивается до края печеночных вен. Нижняя манжета трансплантата укорачивается до уровня первой крупной вены, дренирующей сегмент 1, а затем обшивается непрерывным швом из полипропилена 4-0 или 5-0. Через этот шов можно ввести аспирующий катетер, чтобы облегчить промывание печени перед реперфузией (см. ниже).
С этого момента, для анастомозирования донорской и реципиентной полой вены могут использоваться три различных метода:
а) Анастомоз «конец в конец». Устья трех печеночных вен соединяются, чтобы создать широкое отверстие для анастомоза над печенью (А-2). Затем выполняется анастомоз «конец в конец» с надпеченочной частью нижней полой вены донорской печени (А-3). Эта техника становится все менее популярной из-за риска обструкции венозного оттока (частичной) вследствие перегиба этого относительно узкого анастомоза.
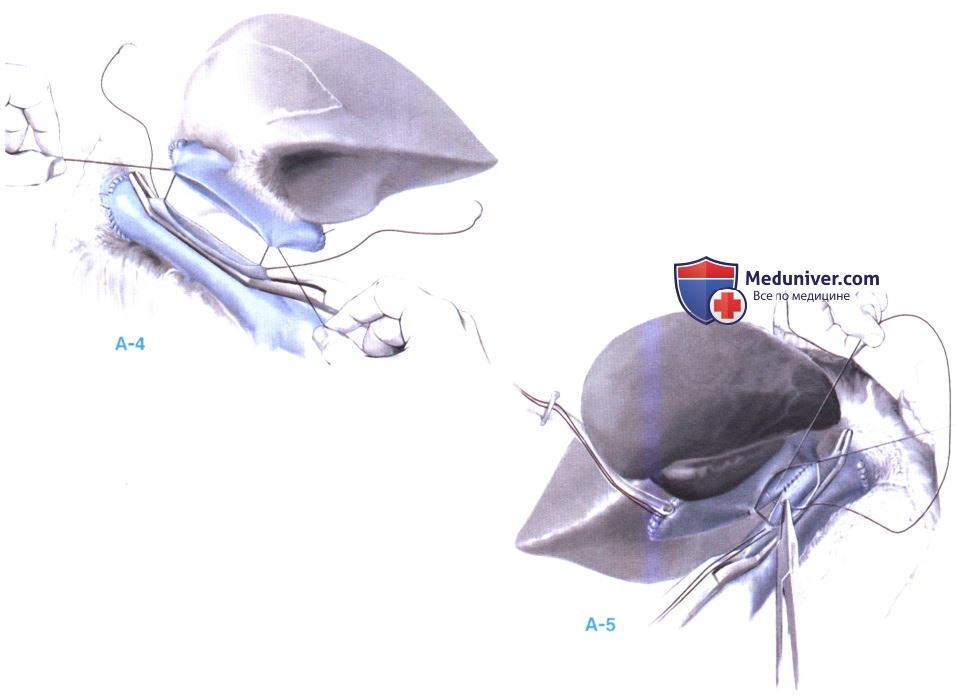
б) Анастомоз «бок в бок». Донорский надпеченочный сегмент нижней полой вены также ушивается непрерывным полипропиленовым швом 4-0, и на ее левой задней стороне делается разрез длиной 6 см. Чтобы достичь оптимального дренирования венозного аллотрансплантата и создать условия для последующих процедур, таких как биопсия через яремную вену или установка внутрипеченочного портосистемного шунта, этот разрез должен распространяться на устья главных печеночных вен (А-4). Между левой задней стенкой донорской нижней полой вены и передней стенкой полой вены реципиента накладывается широкий анастомоз в условиях частичного пережатия полой вены реципиента (А-4). Анастомоз накладывается справа (или слева) двумя непрерывными швами из полипропилена 4-0. Наложение этого анастомоза упрощается при использовании специального зажима для полой вены.
в) Анастомоз «конец в бок». Надпеченочному концу донорской нижней полой вены с дорзальной стороны придается форма лопатки размером более 4 см, что дает возможность наложить широкий анастомоз. Передняя стенка полой вены реципиента частично пережимается, как описано выше. Затем накладывается широкий (> 6 см) косой анастомоз «конец в бок» между лопатовидной надпеченочной полой веной аллотрансплантата и полой веной реципиента. Для этого используются две полипропиленовые нити 4-0 (А-5). Преимущество этой техники по сравнению с анастомозом, наложенным «бок в бок», состоит в возможности наложения максимально широкого анастомоза и более прямолинейном кровотоке из печеночных вен в нижнюю полую вену.
5. Анастомоз воротной вены. С этого момента операция практически одинакова как при классической технике, так и при технике с сохранением полой вены.
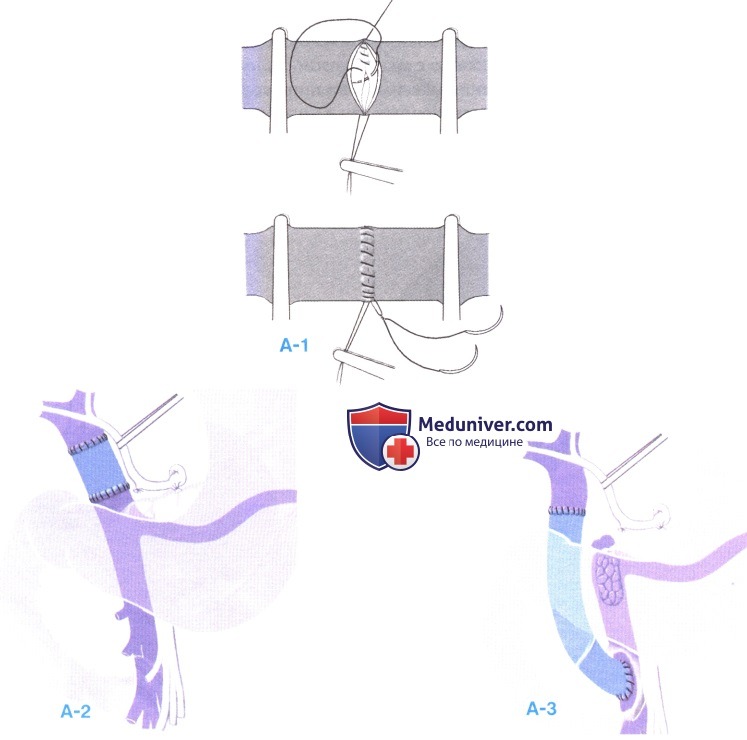
После укорочения воротной вены донора до нужной длины она анастомозируется «конец в конец» непрерывным полипропиленовым швом 5-0 или 6-0. Избегайте перегиба или ротации, промойте воротную вену реципиента, чтобы удалить все сгустки. Убедитесь в адекватном коэффициенте прироста, составляющем примерно 3/4 диаметра сосуда (А-1).
Когда воротная вена реципиента не подходит для анастомоза (например, после продолжительного тромбоза) или когда две культи воротной вены слишком коротки, то для удлинения воротной вены донора или в качестве мигрирующего трансплантата в верхнюю брыжеечную вену можно использовать общую подвздошную вену донора (А-2, А-3). В случае тромбоза воротной вены, реканализации можно добиться тромбэктомией с выворачиванием.
6. Этап после возвращения печени. Реперфузия донорской печени. Реперфузию можно выполнить различными способами:
- Снимите сосудистый зажим с воротной вены и перфузией 300-400 мл крови через катетер, установленный в подпеченочном сегменте нижней полой вены, удалите воздух, консервационный раствор и калий из трансплантата. Извлеките катетер из нижней полой вены и затяните шов на надпеченочном сегменте полой вены. Затем медленно снимите сосудистые зажимы с надпеченочного и подпеченочного сегментов полой вены (в случае классической операции) или зажим с передней части нижней полой вены (при операции с сохранением полой вены).
- При анастомозировании воротной вены трансплантат можно также промывать ретроградно через нижнюю полую вену. Преимуществом этой техники является полное восстановление венозного возврата к сердцу по полой вене еще до реперфузии трансплантата.
- После реперфузии печени, ее местное промывание теплым солевым раствором облегчает согревание.
- В некоторых клиниках перед реперфузией печень промывают раствором альбумина.
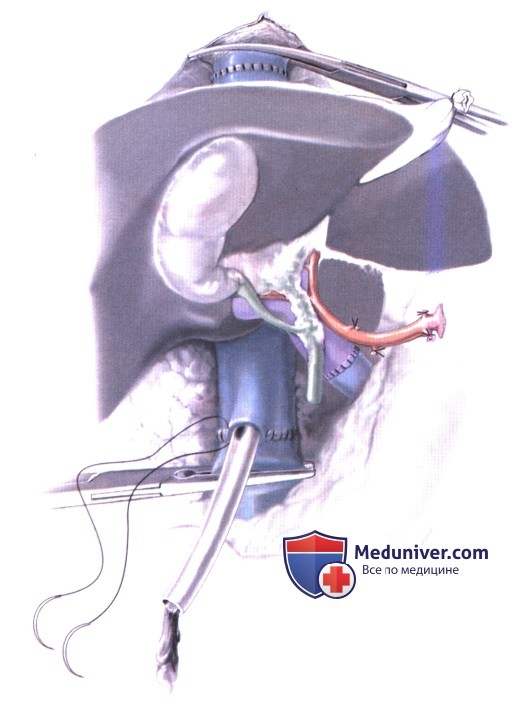
7. Артериальный анастомоз. Существует несколько вариантов артериального анастомоза. В большинстве случаев накладывается анастомоз «конец в конец» между общей печеночной артерией или чревным стволом донора и общей печеночной артерией или бифуркацией левой и правой печеночных артерий реципиента. Используется непрерывный или узловой шов из полипропилена 6-0 или 7-0 (А-1). В зависимости от длины и диаметра сосудов возможны альтернативные места анастомозирования. Перед завершением анастомоза артерию реципиента следует тщательно промыть для удаления сгустков.
Добавочные или аберрантные донорские артерии следует реваскуляризировать либо путем прямого анастомозирования с реципиентной артерией, либо путем анастомозирования с культей желудочно-двенадцатиперстной артерии или селезеночной артерии трансплантата (А-2.1, А-2.2, А-2.3).
Когда реципиентная артерия не подходит для трансплантации (например, имеется тромбоз печеночной артерии или выраженный стеноз чревного ствола), следует наложить прямой анастомоз с аортой выше чревного ствола или ниже почечных сосудов, используя для этого сегмент подвздошной артерии донора. В некоторых случаях донорская артерия достаточно длинна, чтобы наложить прямой анастомоз между донорским чревным стволом и аортой реципиента выше его чревного ствола (А-3). Когда используется вставка из подвздошной артерии, ее можно сшить «конец в бок» с аортой выше чревного ствола после удаления печени реципиента (А-4) или с аортой ниже почечных артерий, когда планируется наложение анастомоза после реперфузии печени через воротную вену (А-5). В последнем случае пережатие аорты в ходе наложения анастомоза не помешает перфузии трансплантата через воротную вену.
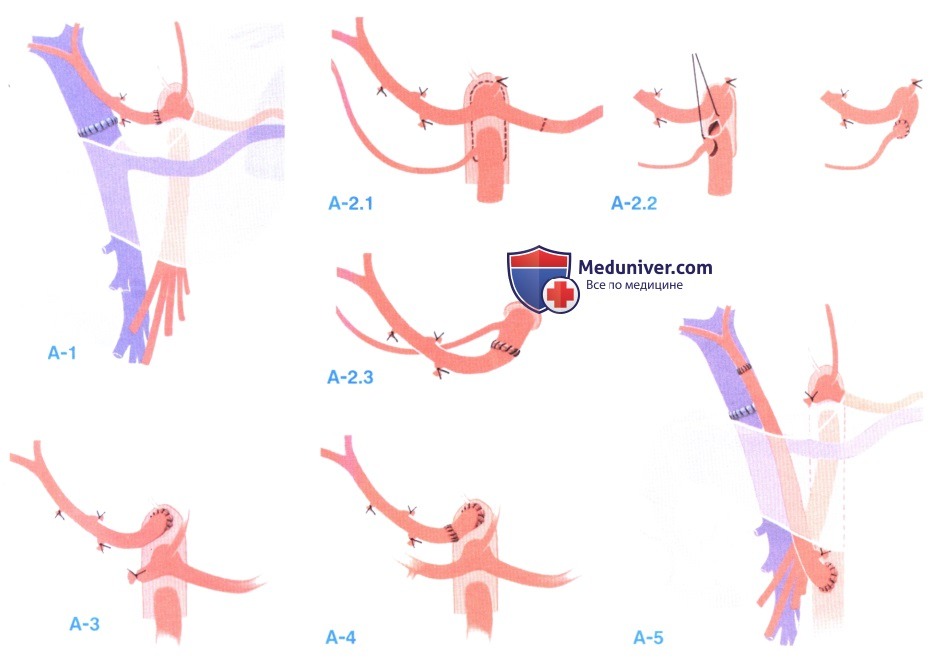
8. Реконструкция желчного протока. Желчные протоки укорачиваются как со стороны донора, так и со стороны реципиента до достижения адекватной перфузии с обеих сторон. Анастомоз протока можно выполнить «конец в конец» одиночными швами из PDS от 5-0 до 7-0. Альтернативой является анастомоз «бок в бок» (как описано в главе по билиарным анастомозам). Желчный катетер можно ввести через реципиентную часть протока и провести через анастомоз с помощью Т-образного дренажа. У пациентов с первичным заболеванием желчных протоков, таким как первичный склерозирующий холангит, дренаж желчи обычно приходится восстанавливать путем гепатикоеюностомии Y-образной петлей по Ру. Однако, если исключены внепеченочные стриктуры и воспаление, некоторые хирурги предпочитают накладывать прямой анастомоз протоков.
Перед ушиванием живота устанавливаются три вакуумных дренажа (дренажи Редона или дренажи Джексона-Пратта): два под диафрагму (один с левой и один с правой стороны) и подпеченочный дренаж за анастомоз.
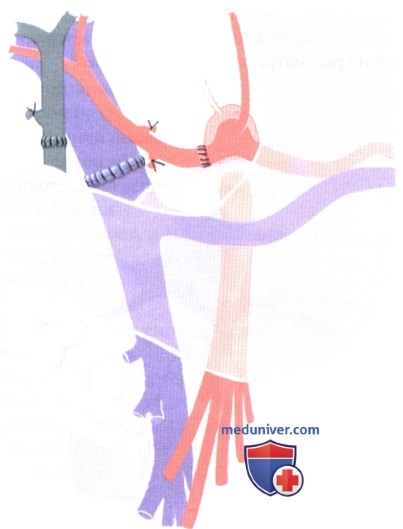
Веновенозный шунт (необязательно). В зависимости от того, как принято в том или ином хирургическом центре, веновенозный шунт применяется систематически, иногда или не используется вовсе. Если веновенозный шунт применятся на этапе, когда реципиент находится без печени, он обычно включает дренаж воротной вены (а) и нижней части тела (б) через левую большую подкожную вену в левую подмышечную, плечевую или внутреннюю яремную вену. Альтернативой прямому канюлированию культи воротной вены является канюлирование нижней брыжеечной вены. Для этого чаще всего используется центробежный насос «Biopump» с канюлями, имеющими гепариновое покрытие. Перед подключением канюли обрабатываются физиологическим или эквивалентным ему раствором.
В левой паховой области, сразу же под паховой связкой выполняется продольный разрез длиной 6 см. Проксимальный конец большой подкожной вены выделяется и обводится лигатурами. После перевязки с дистальной стороны канюля веновенозного шунта вводится с проксимальной стороны через небольшой разрез в вене и продвигается в бедренную вену. Воротную вену можно канюлировать либо непосредственно, введя и зафиксировав канюлю в культе воротной вены реципиента, либо путем канюлирования нижней брыжеечной вены. Подмышечная вена канюлируется, как и подкожная вена бедра, через небольшой продольный разрез в левой подмышечной впадине. Во внутреннюю яремную вену чрескожно можно ввести катетер большого диаметра.
В некоторых клиниках накладывается временный портосистемный шунт, который не рассматривается в этой статье.
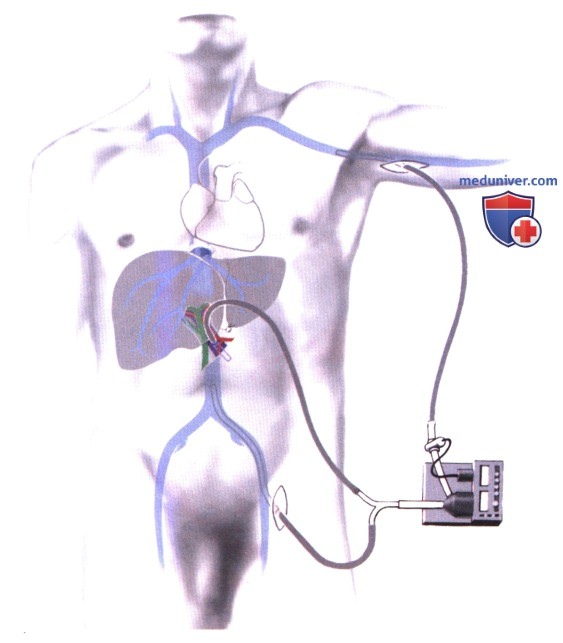
г) Послеоперационные исследования:
- Лабораторные исследования: печеночные пробы, исследования гемостаза, функции почек, мониторинг уровня иммуносупрессивных препаратов
- Ультразвуковое допплеровское исследование: проверка проходимости сосудов печени
- Биопсия печени, если клинически подозревается отторжение
д) Послеоперационные осложнения:
1. Ранние (до 14 дней):
- Тромбоз или стеноз печеночной артерии
- Первичное отсутствие функции печени (смерть пациента без ретрансплантации)
- Первичная плохая функция печени (критерии зависят от конкретной клиники)
- Острое отторжение
- Выраженный асцит
- Синдром Бадда-Киари
- Тромбоз воротной вены
- Желчеистечение
- Кровотечение
2. Промежуточные/поздние (до 14 дней):
- Острое или хроническое отторжение
- Инфекция брюшной полости
- Внутрибрюшной абсцесс
- Инфицированный асцит
- Системные инфекции
- Вирусные (например, цитомегаловирус или вирус Эпштейна-Барра)
- Грибковые
- Бактериальные
- Желчные осложнения
- Внутри- и/или внепеченочный стеноз и/или образование осадка
- Сосудистые осложнения
- Тромбоз печеночной артерии
- Тромбоз воротной вены
- Перекрытие венозного оттока
- Рецидив заболевания
- Злокачественного
- Посттрансплантационные лимфопролиферативные нарушения
- Рак кожи (как осложнение иммуносупрессивной терапии)
е) Лечение наиболее частых осложнений:
- Первичное отсутствие функции печении (менее 5% случаев): ранняя ретрансплантация
- Отторжение: усиление иммуносупрессии
- Тромбоз печеночной артерии: немедленная хирургическая тромбэктомия с внутрипеченочным тромболизисом или без него. Если развивается тяжелая ишемическая желчная стриктура или некроз печени, следует подумать о ретрансплантации
- Инфекционные осложнения лечатся как обычно (например, чрескожное дренирование и соответствующая антиинфекционная терапия)
- Асцит/отек: избегайте перегрузки жидкостью в первую неделю после трансплантации, при необходимости назначьте диуретики
ж) Советы опытного хирурга:
- Как при классической методике, так и при технике с сохранением вены центральное венозное давление следует сохранять на минимально возможном уровне. В противном случае отделение печени от позадипеченочного сегмента нижней полой вены и диссекция спигелиевых вен затрудняется, что приводит к повышенной кровопотере.
- После реперфузии трансплантата обычно отмечается короткий период гипотензии. Это может быть вызвано кровотечением или метаболическими изменениями («постперфузионный синдром»). Если возникает кровотечение из нижней полой вены (позадипеченочного сегмента) или дорзальной поверхности печени, перед попыткой наложения каких-либо швов временно тампонируйте позадипеченочное пространство и дождитесь стабилизации гемодинамики.
- В случае дооперационного тромбоза воротной вены тщательно согласуйте время операции у донора и реципиента, чтобы сократить продолжительность ишемии. Перед началом имплантации аллотрансплантата определите метод портальной реваскуляризации. В первую очередь наложите артериальный анастомоз и восстановите артериальный кровоток в печени. Это даст больше времени для удаления сгустков и выполнения анастомоза воротной вены без увеличения времени как «холодной», так и «теплой» ишемии.
Видео техники комбинированной пересадки печени с шунтом верхней брыжеечной вены
- Вернуться в "раздел статей по хирургии"
Редактор: Искандер Милевски. Дата публикации: 11.2.2020

