Радиочастотная абляция опухолей печени: показания, противопоказания, этапы
а) Показания:
1. Нерезектабельные злокачественные опухоли печени (например, гепатоцеллю-лярная карцинома, метастазы колоректального рака, нейроэндокринные опухоли, некоторые другие виды метастазов)
2. Опухоли размером менее 5 см (наиболее эффективна для очагов <3 см)
3. Паллиативное лечение симптоматических опухолей (например, нейроэндокринные метастазы)
4. Предварительный этап для пересадки печени (гепатоцеллюлярная карцинома)
5. Доступы:
- Открытый:
- В сочетании с резекцией
- Если планировалась резекция, но при лапаротомии была выявлена нерезектабельная опухоль
- При сложной анатомической ситуации или в отдельных случаях, когда требуется множественная абляция
- Чрескожный: в этом атласе не обсуждается
- Лапароскопический:
- Пациент соответствует основным требованиям к этому доступу
- Очаг (очаги) доступны для лапароскопического вмешательства
- Чрескожный: в этом атласе не обсуждается
б) Противопоказания:
- Внепеченочное поражение (кроме случаев, когда внепеченочные очаги могут быть удалены или при паллиативных показаниях)
- Расположение опухоли в области ворот печени
- Тяжелая коагулопатия или тромбоцитопения
- Асцит
- Ранее выполненный билиодигестивный анастомоз (относительное противопоказание, обусловленное повышенным риском возникновения абсцесса печени после радиочастотной абляции, РЧА)
в) Предоперационные исследования и подготовка к операции:
1. КТ или МРТ. Оценка резектабельности и определения возможности выполнения абляции.
2. ПЭТ. Оценка внепеченочных очагов (например, при колоректальных метастазах).
3. В операционной. Заземляющие пластины (различаются в зависимости от производителя РЧА):
- Помещаются на удалении более 50 см от электрода
- Ориентировка длинной оси пластин перпендикулярно оси тела
- Использование несколько пластин, при необходимости
г) Методы визуализации. Для локализации очага, проведения зондов и мониторинга абляции используется лучевая визуализация. Необходимо принять во внимание следующие особенности каждого метода наведения.
1. Ультразвуковое исследование:
- Наиболее часто используемый метод
- Недорогой метод с визуализацией в реальном времени
- Иногда очаг определяется с трудом
- Повышение эхоплотности очага и снижение эходоступности, вызванные образованием микропузырьков
- Микропузырьки затрудняют получение истинного представления о размерах зоны коагуляционного некроза
- Резкое повышение эхогенности может затруднить дальнейшее позиционирование электрода
2. Альтернативные методы: КТ или МРТ:
- Требуется трансаксиальная траектория иглы
- Удобным дополнением является КТ-рентгеноскопия
- Для МРТ требуется соответствующая игла для РЧА
д) Выбор электродов. Для проведения РЧА коммерчески доступны различные зонды (А-1, А-2, А-3). Зонды обычно имеют размер 14-17,5 G, длину 15-25 см, а изолированные канюли содержат от одного до трех прямых игольчатых электродов (ValleyLab) или от пяти до десяти проволочных электродов, изгибающихся в форме крючка (RITA Medical, Boston Scientific). Некоторые из новейших зондов обладают системой охлаждения кончика циркулирующим физиологическим раствором (ValleyLab, Berchtold) или системой его местной инфузии (RTA Medical).

е) Открытая операция:
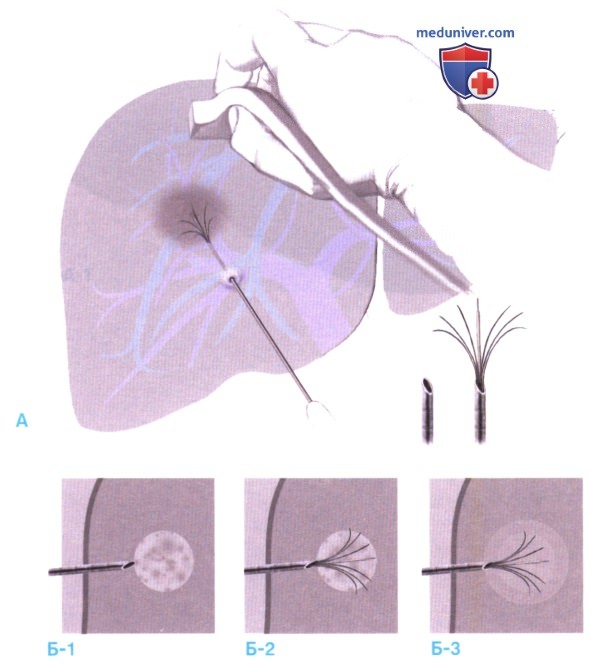
1. Доступ и оценка опухолей. Разрез, ревизия и мобилизация печени выполняются так же, как и при резекции печени. Брюшная полость обследуется с целью выявления внепеченочных очаговых образований. Диагностика дополняется интраоперационным ультразвуковым исследованием (ИОУЗИ) для определения/подтверждения локализации и размеров очагов (А). Устанавливается возможность выполнения абляции, подсчитывается число необходимых абляций.
2. Размещение зондов и абляция опухолей. Электрод ориентируется таким образом, чтобы его траектория лежала в плоскости ультразвукового изображения и не пересекала жизненно важных структур, таких как кровеносные сосуды и желчные протоки. Под контролем визуализации зонд продвигается до тех пор, пока его конец не окажется либо вплотную к проксимальному краю опухоли, либо рядом с ее дистальным краем, в зависимости от типа зонда (Б-1). Развернутый зонд визуализируется в перпендикулярной проекции для подтверждения правильного расположения кончика и его полноценного раскрытия (А). Лучи электрода разворачиваются и в соответствии с указаниями производителя выполняется высокочастотное воздействие (Б-2, Б-3).
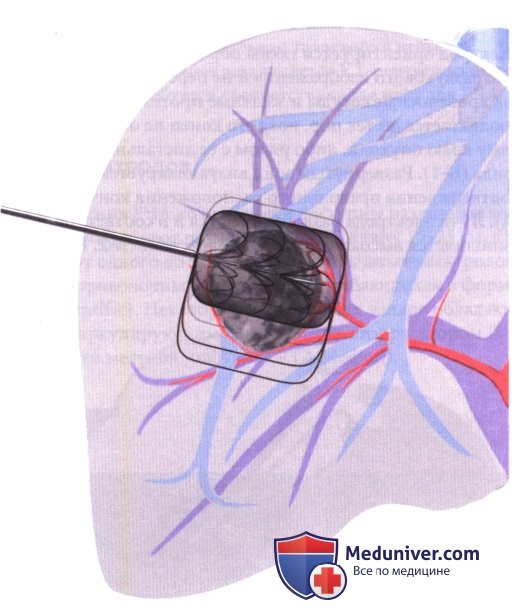
3. Абляция больших очагов или очагов неправильной формы, абляция канала. Для больших очагов или очагов неправильной формы могут потребоваться множественные абляции (при необходимости повторяется Этап 2). Для воздействия на очаг и достижения адекватного объема абляции используется принцип перекрывающихся сфер или цилиндров.
При использовании некоторых устройств, для выжигания стенок пункционного канала и минимизации рассеивания опухолевых клеток выполняется его абляция. Зонд извлекается с шагом 1 см, а при каждом шаге для абляции канала в специальном режиме генератора достигается нагрев более 70 градусов С. Это продолжается до полного извлечения электрода.
ж) Лапароскопическая операция:
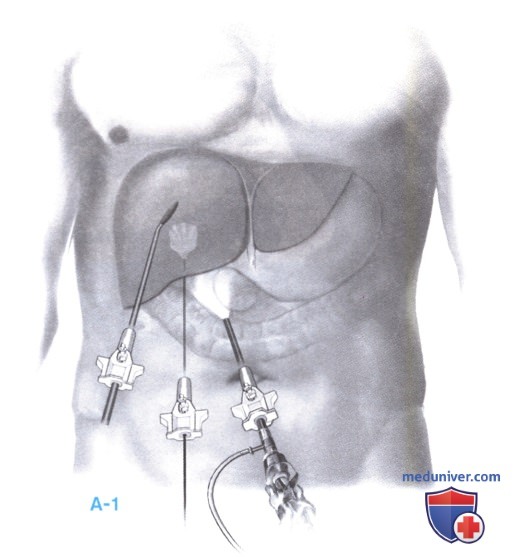
1. Положение пациента и доступ. В зависимости от локализации опухоли (опухолей), пациент укладывается на спину или на левый бок. Устанавливается не менее двух лапароскопических троакаров: 12-мм параумбиликальный порт для камеры и 12-мм порт для лапароскопического ультразвукового датчика по правому фланку. Радиочастотный зонд может вводиться чрескожно, через канюлю или через 5-мм порт в правом подреберье. Если планируется проведение дополнительных операций (например, мобилизация, резекция печени), то может потребоваться большее число троакаров (А-1).
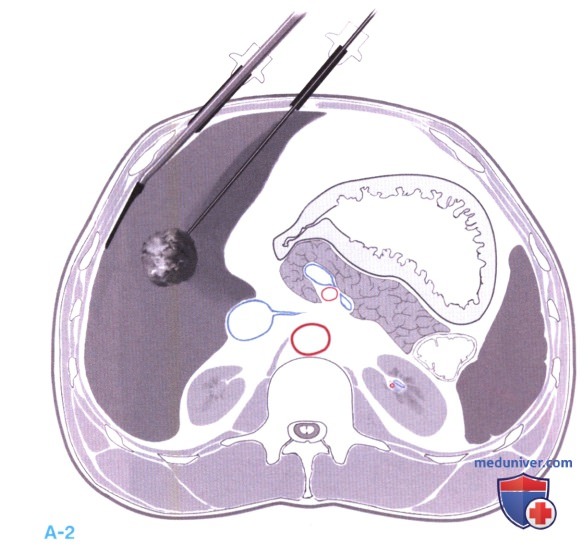
2. Оценка опухолей и абляция. Для определения/подтверждения расположения и размеров очагов жестким или гибким ультразвуковым датчиком выполняется ИОУЗИ. Брюшная полость осматривается с целью выявления внепеченочных очаговых образований. Чтобы облегчить наведение, как описано для открытого доступа, РЧА зонд ориентируется параллельно кристаллу датчика ИОУЗИ (А-2). Ограниченная подвижность датчика может затруднить этот маневр. Процесс абляции и его мониторинг проводятся так же, как и при открытом доступе.
з) Послеоперационные исследования. На 3-7 сутки после операции для оценки полноты абляции выполняется КТ или МРТ.
и) Послеоперационные осложнения:
1. Ближайшие:
- Плевральный выпот
- Кровотечение в канал зонда или в зону пострадиочастотного некроза
- Лихорадка
- Абсцесс печени (более часто при билиодигестивном анастомозе)
- Стриктура желчных путей после выполнения абляции рядом с крупным желчным протоком
- Ожоги от заземляющих пластин
2. Отдаленные:
- Билома
- Желчный свищ
- Асцит
- Печеночная недостаточность
- Артериовенозный свищ
к) Советы опытного хирурга:
- Когда очаг расположен вблизи крупного кровеносного сосуда, термическая энергия от электрода может отводиться из зоны абляции, ограничивая ее эффективность. Это называется также «эффектом радиатора», который можно ограничить перекрытием притока (например, выполнив маневра Прингла) или смещением электрода от крупного сосуда.
- Чтобы избежать выталкивания РЧА зонда при развертывании, его следует стабилизировать на уровне кожи или поверхности печени.
- При некоторых типах устройств, мониторинг профиля электрического сопротивления и наблюдение за развертыванием лучей электрода могут помочь оценить успех абляции в реальном времени.
- В некоторых устройствах подтверждению полноты абляции может помочь температурный профиль, включающий данные об изменении температуры лучей и скорости местного охлаждения.
- Рекомендуем следующую статью "Селективная печеночная внутриартериальная химиотерапия: показания, противопоказания, этапы"
Редактор: Искандер Милевски. Дата публикации: 11.2.2020

