Операция при травме печени: показания, противопоказания, этапы
Повреждения печени наиболее часто (более 90 % всех случаев) сочетаются с другими повреждениями, такими как перелом ипсилатеральных ребер, ушибы легких, другие внутрибрюшные повреждения или травмы конечностей, таза и головы. Повреждения печени классифицируются согласно Шкале повреждения органов, предложенной Американской ассоциацией хирургии травмы (AAST-OIS).
Так как клиническое исследование органов брюшной полости у пациентов с травмой и нарушенным сознанием недостоверно, в качестве дополнения к первичному осмотру должна использоваться Специальная сонографическая оценка (Focused Assessment with Sonography for Trauma, FAST). У гемодинамически нестабильных пациентов со свободной жидкостью в брюшной полости, выявленной при FAST показана диагностическая лапаротомия без дальнейшего обследования. У стабильных пациентов «золотым стандартом» оценки гемоперитонеума, разрывов паренхиматозных органов, а также картирования сосудов является КТ-сканирование, включая трехфазное исследование (артериальное, портальное и венозное) как подготовительный этап к возможной артериальной эмболизации.
Решение об оперативном или неоперативном лечении тупой травмы печени после КТ-сканирования принимается в соответствии со степенью повреждения печени и диагностированными или подозреваемыми другими внутрибрюшными повреждениями, однако при проникающих повреждениях живота стандартная тактика заключается в хирургической ревизии брюшной полости.
а) Неоперативное лечение. Повреждения печени I—III степени следует лечить неоперативно. В случае активного кровотечения (диагностированного по КТ-сканированию) у пациентов с I—IV степенью повреждения следует выполнять ангиографическую эмболизацию. Однако необходимо соблюдать следующие условия:
- Пациент без нарушения сознания
- Гемодинамическая стабильность или быстрая стабилизация после первоначального восполнения потери жидкости
- Исключение гипотермии, ацидоза или тяжелой коагулопатии
- Другие повреждения органов и сосудов брюшной полости несомненно отсутствуют
- Имеется отделение интенсивной терапии с возможностью постоянного мониторинга пульса и артериального давления, повторных измерений гемоглобина, гематокрита и параметров гемостаза, а также тщательного клинического наблюдения и сонографии
- Доступность хирургической бригады
- Доступность артериографии и опытного специалиста в лучевой диагностике
б) Показания к лапаротомии:
- Гемодинамическая нестабильность
- Перитонит
- Другие диагностированные внутрибрюшные повреждения
- Неудача консервативного лечения
в) Операция:
1) Доступ и ревизия брюшной полости. Выполняется срединный разрез с расширением на грудную клетку путем срединной стернотомии, левосторонней или правосторонней торакотомии в зависимости от типа повреждения. Первым шагом при травме является тампонирование всех четырех квадрантов живота, чтобы максимально быстро остановить кровотечение. Следующий шаг - это выявление источника (источников) кровотечения и повреждений путем ревизии всей брюшной полости с особым вниманием к поджелудочной железе и правому забрюшинному пространству. Тампоны удаляются последовательно из каждого квадранта, начиная с неповрежденной области и заканчивая наиболее поврежденной зоной. Производится ушивание повреждений кишечника и желчных путей.
Помимо этого, необходима быстрая трансфузия теплого раствора кристаллоидов и крови. После исключения повреждения полых органов кровь, скопившаяся в брюшной полости, должна быть собрана для аутотрансфузии, например, системой Cell Saver. За массивной гемотрансфузией может последовать коагулопатия разведения, требующая переливания тромбоцитов, свежезамороженной плазмы и/или активированного фактора VII.
В целом, при лапаротомии могут быть выявлены три ситуации:
1. Диффузное массивное кровотечение или остановка сердца при разрезе: Остановка массивного обескровливающего кровотечения требует пережатия аорты и/или нижней полой вены. Доступ к аорте можно получить через стер-нотомию или торакотомию слева, которые позволяют поперечно пережать грудную аорту над диафрагмой и произвести прямой массаж сердца в случае его остановки. Эту ситуацию можно предвидеть, если непрямой массаж сердца выполняется у «умирающего с растянутым животом». К тому же, к брюшной аорте выше почечных сосудов можно подойти через желудочно-печеночную связку или после медиальной ротации селезеночного изгиба ободочной кишки (маневр Мэттокса).
Нижнюю полую вену ниже диафрагмы можно пережать рукой или зажимом после расширенного маневра Кохера или ротацией внутренних органов справа в медиальном направлении (маневр Кэттла-Браша).
2. Отсутствие активного кровотечения из печени:
Простые повреждения печени I, II или III степени без активного кровотечения не требуют дальнейшей хирургической ревизии или лечения.
3. Активное кровотечение из печени: Перейти к Этапу 2.
2) Мануальная компрессия печени. В случае активного кровотечения из печени хирург или еще лучше ассистент выполняет первичную тампонаду путем мануальной компрессии на протяжении не менее 10 мин.
Затем может возникнуть две ситуации:
1. Кровотечение остановлено мануальной компрессией, компетентная операционная бригада для должной оценки ситуации находится в готовности, пациент гемодинамически стабилен, без гипотермии и ацидоза. В этом случае можно принять решение об одноэтапном хирургическом вмешательстве (см. Этап 3).
2. Кровотечение не останавливается, нарастает гемодинамическая нестабильность, гипотермия, ацидоз и коагулопатия. В таком случае требуется выполнение тампонирования печени (см. Этап 9) с пережатием сосудов или без него (см. Этап 10).
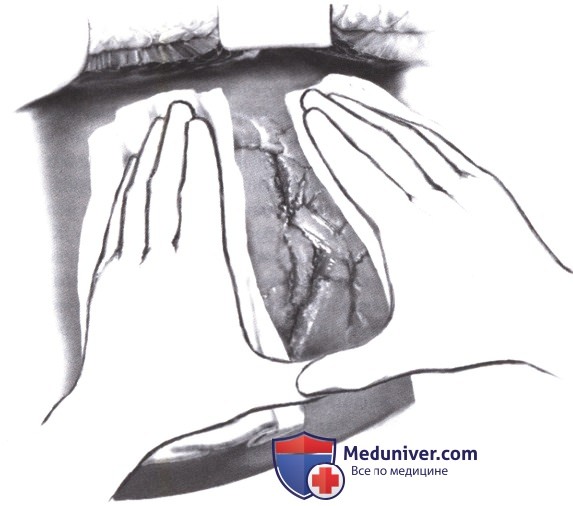
3) Мобилизация печени. Для облегчения ревизии задней поверхности и позадипеченочного сегмента полой вены печень можно полностью мобилизовать. Это нужно сделать аккуратно, избегая повреждения печеночных вен. После диссекции серповидной связки пересекаются венечная и левая треугольная связка. При этом ассистент выполняет мануальную компрессию места разрыва.
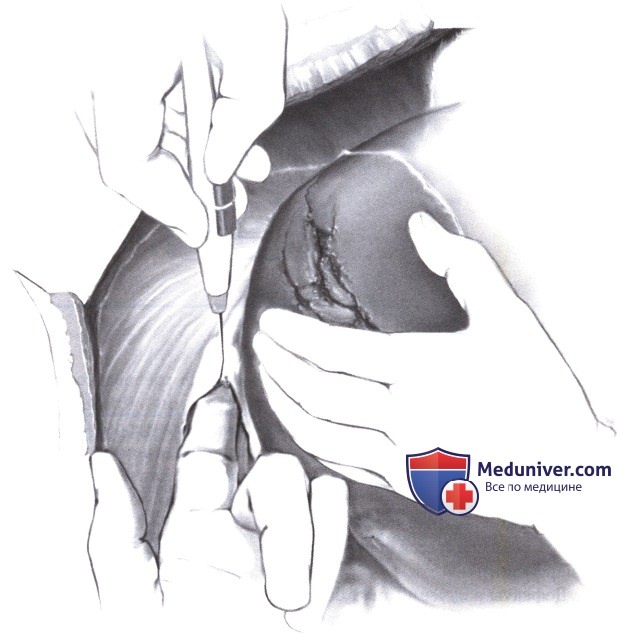
4) Риск повреждения печеночной вены при мобилизации печени. Когда требуется тампонада печени (Этап 9), ее мобилизация не рекомендуется, так как это увеличивает риск повреждения печеночных вен и усугубляет первоначальное повреждение печени.
Большие повреждения печени обычно происходят вследствие отрицательного ускорения при торможении, что приводит к разрыву печени на уровне правой треугольной связки вдоль правой печеночной вены. Это место часто трудно достижимо. Чтобы остановить кровотечение, разрыв нужно сомкнуть путем заведения руки ассистента за место разрыва без какого-либо смещения.
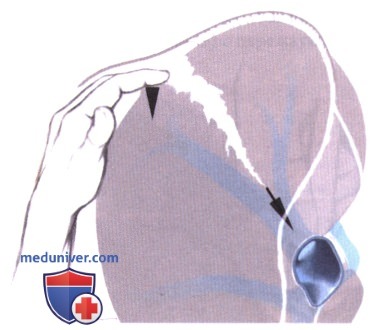
5) Лигирование сосудов. Для осмотра источника кровотечения может потребоваться расширение раны печени пальцами или ретракторами (гепатотомия). Кровоточащие сосуды можно перевязать, клипировать и обработать электрокаутером. Однако следует избегать глубоких швов, которые могут увеличить зоны ишемии.
Хотя может потребоваться маневр Прингла, длительного пережатия сосудов следует по возможности избегать, так как это может усугубить ишемическое повреждение, вызванное гипотонией. Если требуется пережатие ножки дольше 30 минут, рекомендуется перемежающееся пережатие (15 минут пережатия и 5 минут реперфузии).
Дефекты в печени могут быть заполнены сальником на ножке (оментопластика). Это помогает устранить мертвое пространство, тампонирует подсачивание венозной крови и уменьшает риск значительного желчеистечения.
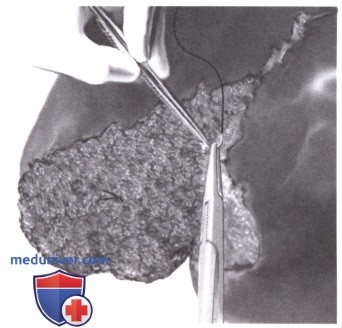
6) Резекционная хирургическая обработка повреждения. Нежизнеспособную ткань печени нужно удалить из-за риска формирования абсцесса. Паренхима печени разделяется рукояткой скальпеля вдоль линии разрыва в плоскости между некровоснабжаемой зоной печени и интактной паренхимой. Встречающиеся сосуды или желчные протоки дважды пережимаются, пересекаются и лигируются. В большинстве случаев предпочтительнее неанатомическая, а не стандартная анатомическая резекция. При протяженных повреждениях обширная резекция печени показана редко.
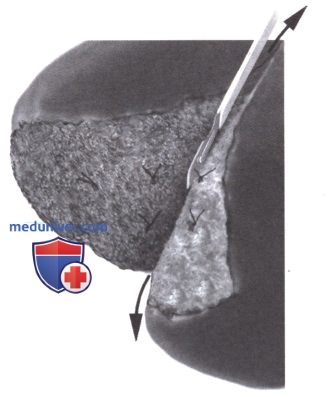
7) Разрыв подкапсульной гематомы. В случае разрыва подкапсульной гематомы, гемостаз достигается аргоновым коагулятором, и на кровоточащую паренхиму приклеивается капсула. Клей можно ввести между паренхимой и глиссоновой капсулой. Может быть также использован заваривающий диссектор (Tissue Link).
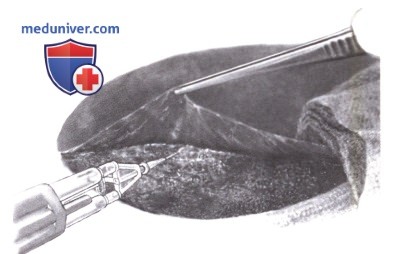
8) Тест с метиленовым синим и холангиография. После завершения процедуры гемостаза целостность желчевыводящих путей проверяется с помощью метиленовой сини. Тест можно выполнить после пункции желчного пузыря в сочетании с пережатием общего желчного протока рукой. Места желчеистечения прицельно лигируются. Отверстие в стенке желчного пузыря нужно тщательно ушить (холецисторрафия). В случае ограниченной травмы печени предпочтительна холецистэктомия, позволяющая выполнить холангиографию через пузырный проток, чтобы выявить желчеистечение по линии разрыва.
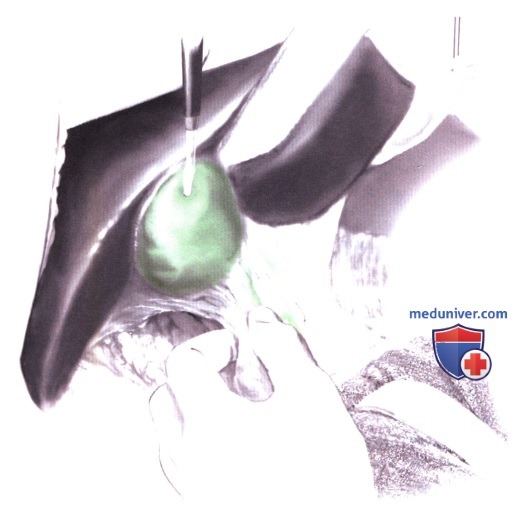
9) Тампонирование. Тампонирование является основным средством быстрого воздействия на кровотечение. Следует прижать печень к диафрагме (в направлении кверху и назад), что весьма эффективно при венозном кровотечении. Марлевые тампоны укладываются вокруг печени - не внутрь разрыва - чтобы сжать его и сохранить прижатие к диафрагме. Однако между печенью и диафрагмой тампоны вводить не следует, чтобы избежать пережатия воротных вен и полой вены, приводящего к уменьшению венозного возврата к сердцу и тромбозу портальной системы. Поднятие диафрагмы способствует значительному повышению давления в дыхательных путях с гиповентиляцией, что нужно принимать во внимание в послеоперационном периоде.
Брюшная полость ушивается с натяжением, без дренажа, чтобы поддержать давление на тампоны. Повышенное внутрибрюшное давление сопряжено с высоким риском развития абдоминального компартмент-синдрома и поэтому требует регулярного наблюдения.
Если кровотечение не останавливается, вновь выполняется мануальная компрессия, и печень снова тампонируется. Если это не приводит к остановке кровотечения, то нужно выполнить частичное или полное выключение печеночного кровотока (Этап 10).
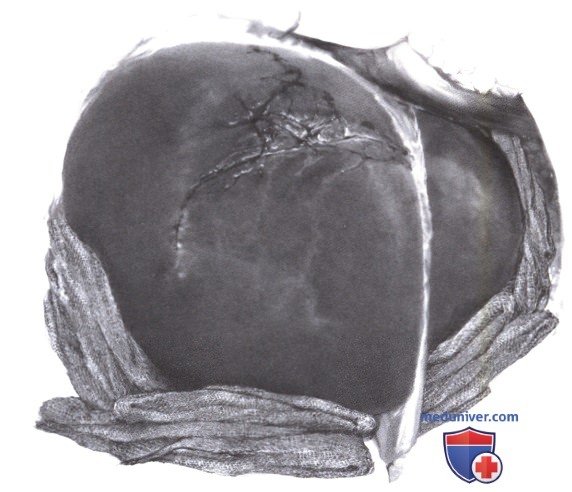
10) Сосудистый контроль кровотечения. Если кровотечение при сложных повреждениях печени не останавливается тампонированием, в случае кровотечения из системы печеночной артерии и воротной системы выполняется маневр Прингла. Это помогает исключить другие источники кровотечения, такие как позадипеченочные вены и полая вена. Если и это действие не приводит к остановке кровотечения (травмы VI степени), выполняется полное исключение печени из кровотока путем пережатия нижней полой вены над диафрагмой (после стернотомии) и под диафрагмой. Раннее и адекватное использование сосудистого контроля позволяет более точно идентифицировать повреждение и остановить кровотечение.
11) Выключение печени из венозного кровотока. В случае повреждения полой вены позади печени в дополнение к маневру Прингла выполняется атриокавальное шунтирование к верхней полой вене или печеночное веновенозное шунтирование, чтобы сохранить венозный возврат во время устранения повреждения позадипеченочного сегмента полой вены. Атриокавальный шунт может быть выполнен введением толстой трубки в нижнюю полую вену дистальнее почечных вен через правое предсердие. В трубке на уровне предсердия вырезаются дополнительные боковые отверстия. Вокруг полой вены на наддиафрагмальном и супраренальном уровне, а также вокруг правого предсердия накладываются турникетные швы.
12) Внутрипеченочная баллонная тампонада. Остановки кровотечения при сквозных проникающих повреждениях печени можно достичь внутрипеченочным баллоном, избегая широкой гепатотомии (трактотомии). Внутрипеченочный баллон изготавливается из дренажа Пенроуза, который работает и как баллон и как полый катетер. Раздувание баллона приводит к тампонаде паренхимы печени. В качестве альтернативы можно использовать простой катетер Фолея. Тампонада поддерживается на протяжении 48 часов.
в) Послеоперационные исследования:
- Послеоперационное лечение в отделении интенсивной терапии требует коррекции гиповолемии и устранения «смертельной триады»: гипотермии, ацидоза и коагулопатии.
- После ушивания брюшной полости для своевременного выявления абдоминального компартмент-синдрома нужно проводить частые измерения внутрибрюшного давления с помощью катетера Фолея, введенного в мочевой пузырь.
- Если было решено выполнить тампонирование, то после реанимационных мероприятий требуется плановое повторное вмешательство для удаления тампонов, а также (по показаниям) для повторного тампонирования, прицельного гемостаза и окончательного закрытия брюшной полости или ее ушивания на вакуумном дренаже. Время выполнения повторной операции зависит от согревания, полноты коррекции ацидоза и коагулопатии, на что обычно требуется 24-48 часов.
г) Осложнения:
1. Ближайшие:
- Кровотечение
- Абдоминальный компартмент-синдром
- Желчеистечение
- Печеночная недостаточность
- Ацидоз, коагулопатия и гипотермия с полиорганной недостаточностью
2. Отдаленные:
- Билома
- Желчный свищ
- Стриктура желчных путей
- Абсцесс и инфицирование гематомы
д) Советы опытного хирурга:
- Не медлите, если нужно позвать на помощь гепатобилиарного хирурга.
- Работайте с опытным анестезиологом.
- Регулярно справляйтесь о температуре и объеме трансфузии.
- Не выполняйте мобилизацию печени до восстановления циркуляторного объема.
- Предупредите анестезиолога перед пережатием крупных сосудов, так как внезапное уменьшение венозного возврата плохо переносится пациентами в состоянии гиповолемии.
- Решение прибегнуть к тампонированию обычно является лучшим в сложной ситуации.
- Рекомендуем следующую статью "Мультиорганный забор печени, поджелудочной железы и тонкой кишки: этапы"
Редактор: Искандер Милевски. Дата публикации: 11.2.2020

