Открытая энуклеация опухоли поджелудочной железы: показания, противопоказания, этапы
Было показано, что энуклеация функционирующих нейроэндокринных новообразований (инсулином, некоторых гастрином) и хорошо отграниченных нефункционирующих нейроэндокринных новообразований размером <2 см является адекватным методом лечения. Злокачественные нейроэндокринные опухоли требуют стандартной анатомической резекции поджелудочной железы.
а) Показания:
- Инсулиномы
- Некоторые гастриномы, соматостатиномы
- Нефункционирующие нейроэндокринные опухоли, обычно размером менее 2 см, с четкими границами, без признаков малигнизации
б) Противопоказания:
- Глюкагонома (эти опухоли обычно злокачественные и требуют анатомической резекции)
- Недавно перенесенный острый панкреатит
- Неконтролируемая коагулопатия/тяжелая тромбоцитопения
- Сопутствующие заболевания, значительно ограничивающие ожидаемую продолжительность жизни
- Активные пептические язвы (пациенты с гастриномой)
- Признаки малигнизации - множественные увеличенные лимфоузлы, метастазы в печени
в) Предоперационные исследования и подготовка к операции:
1. Анамнез:
- Инсулинома: гипогликемические кризы, триада Уиппла
- Гастринома: пептические симптомы, стойкий желудочно-пищеводный рефлюкс, диарея, необычное расположение дуоденальных язв (дистальнее 1-го отдела двенадцатиперстной кишки)
2. Клиническое обследование:
- Инсулинома: подтвержденные эпизоды нейрогликопении (спутанность сознания, амнезия, двоение в глазах, туман перед глазами, кома), выраженность симптомов снижается при назначении глюкозы (триада Уиппла)
- Гастринома: повышенный сывороточный гастрин и желудочная кислотопродукция.
3. Лабораторные исследования:
- Инсулинома:
- Контролируемое 72-часовое голодание; до нейрогликопении и уровня глюкозы плазмы <45 мг/дл
- Повышенный уровень С-пептида (>200 пкмоль/л)
- Повышенный уровень инсулина более или равный 3 (количественный иммунохемилюминесцентный анализ)
- Повышенный уровень проинсулина
- Отрицательный тест на сульфонилмочевину мочи
- Отрицательный тест на антитела к инсулину
- Гастринома (без антисекреторных препаратов):
- Повышение уровня сывороточного гастрина (>500 пкг/мл)
- pH желудочного содержимого <3
- Положительный тест при провокации секретином (если доступно) или тест стимуляции кальцием
4. Топическая диагностика:
- Спиральная КТ с трехфазным контрастированием
- МРТ
- Трансабдоминальная ультрасонография
- Эндоскопическая ультрасонография, тонкоигольная аспирационная биопсия
- Избирательный тест на артериальную стимуляцию кальцием (инсулиномы, гастриномы)
- Сцинтиграфия с октреотидом (в отдельных случаях)
г) Открытая энуклеация:
1. Подготовка, поперечный разрез в эпигастральной области, ревизия, доступ в сальниковую сумку. Уровень глюкозы в плазме следует проверять каждые 20-30 минут при исключении всех содержащих глюкозу жидкостей (только у пациентов с инсулиномой).
Пациента лучше укладывать на спину с расположенными вдоль туловища руками.
Лучше всего выполнить поперечный разрез в эпигастрии. Механический ретрактор с тремя рукоятками облегчает экспозицию и позволяет выполнить тщательную ревизию брюшной полости/таза.
Сначала от поперечно-ободочной кишки слева направо отделяется желудочно-сальниковая связка и открывается полость сальниковой сумки; желудок и сальник отводятся вторым ассистентом в цефалическом направлении, а поперечно-ободочная кишка смещается каудально, открывая поджелудочную железу.
2. Маневр Кохера, мобилизация тела и хвоста, осмотр и пальпация. Перед дальнейшей мобилизацией поджелудочная железа тщательно осматривается и пальпируется. Если опухоль хорошо видна на поверхности или крае железы, и ее расположение соответствует данным предоперационного обследования, то при отсутствии семейного анамнеза или других состояний, предрасполагающих к множественным опухолям, дальнейшая мобилизация может ограничиваться частью поджелудочной железы, содержащей опухоль.
При опухолях, локализованных в головке и области крючковидного отростка, двенадцатиперстная кишка широко мобилизуется по Кохеру, включая связку Трейтца; пересечение правых желудочно-сальниковых сосудов на передней поверхности головки поджелудочной железы и передней нижней поджелудочно-двенадцатиперстной вены у крючковидного отростка облегчает экспозицию головки и уменьшает риск неосторожного повреждения сосудов и кровотечения при дальнейшей диссекции; переднезадняя пальпация головки и крючковидного отростка позволяет обнаружить опухоль в этой области.
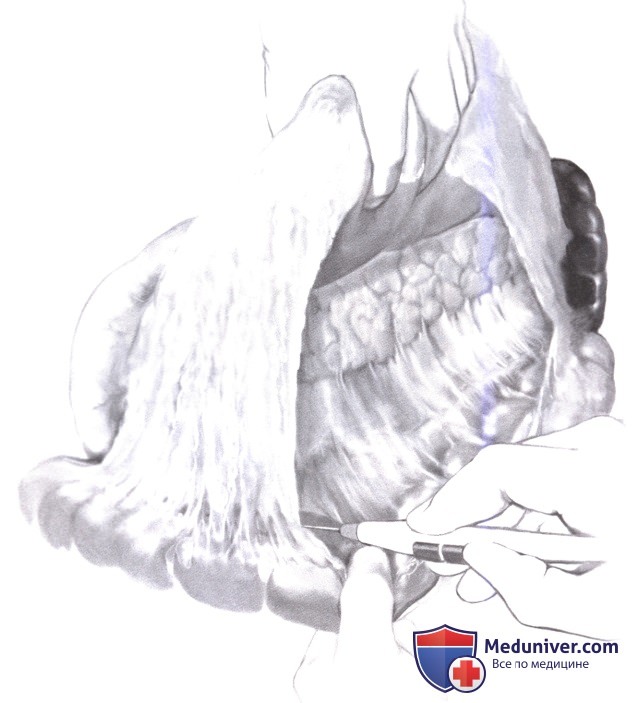
3. Когда опухоль находится в перешейке поджелудочной железы, диссекция ведется в плоскости между нижней поверхностью перешейка железы и подлежащей воротной веной до впадения верхней брыжеечной вены. После экспозиции верхней брыжеечной вены у нижнего края перешейка поджелудочной железы диссекция завершается осторожными движениями указательным пальцем или закругленным концом наконечника аспиратора под прямым обзором; диссекцию следует выполнять непосредственно над веной, это позволит избежать повреждения боковых венозных притоков от крючковидного отростка. У пациентов с инсулиномой это обычно легко выполнимо.
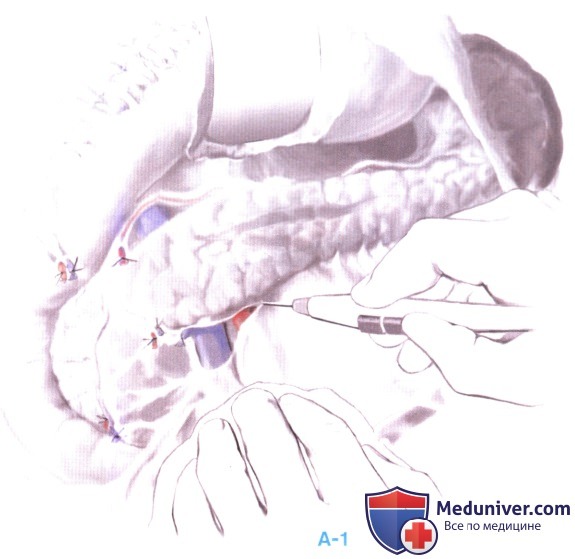
4. Если опухоль находится в теле поджелудочной железы, диссекция продолжается вдоль его бессосудистого нижнего края. Тело поджелудочной железы мобилизуется от нижнего до верхнего края (А-1).
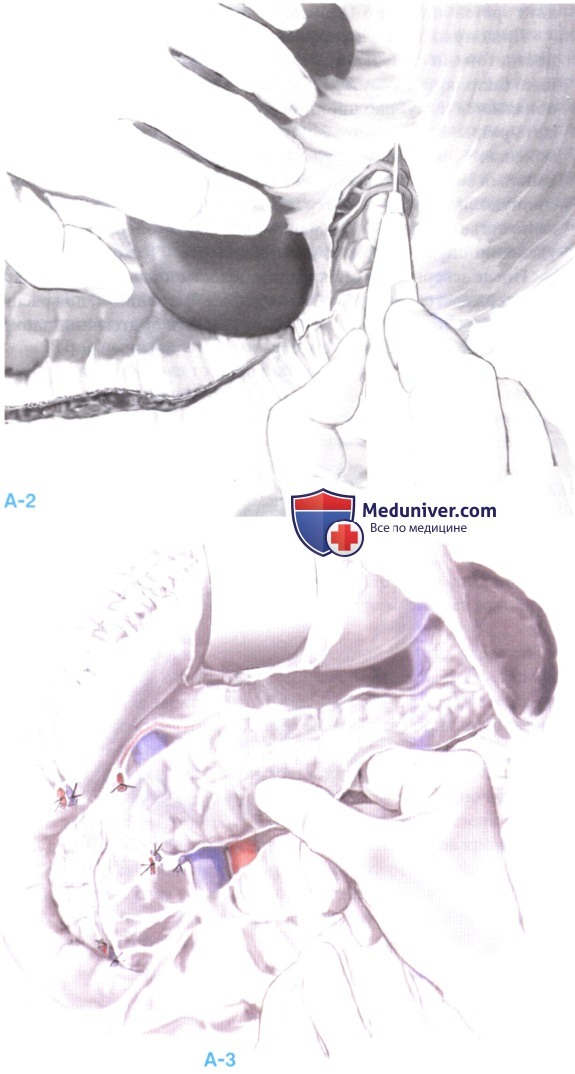
Если опухоль расположена в хвосте поджелудочной железы, наилучшую экспозицию дает мобилизация селезенки путем рассечения ее боковых связок и сращений с почкой и диафрагмой. Если диссекция ведется с сохранением селезенки, короткие желудочные сосуды не пересекаются. (А-2).
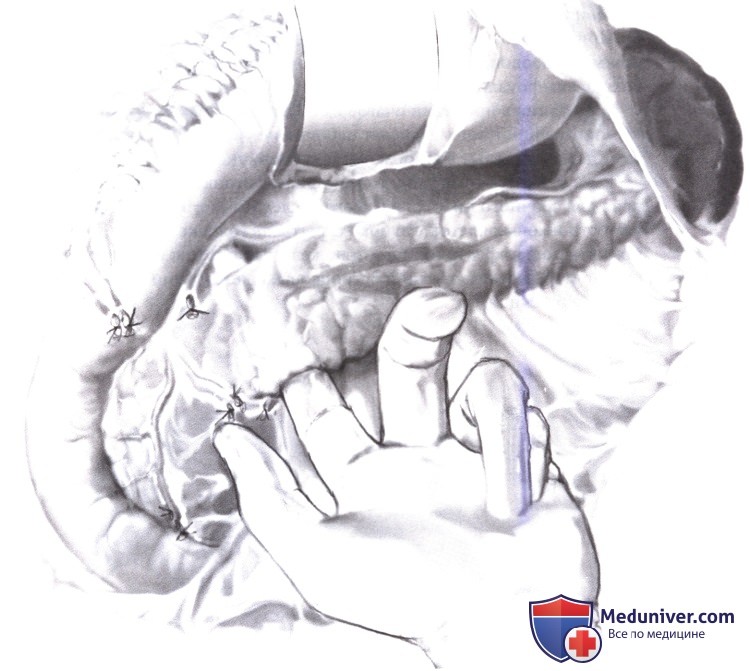
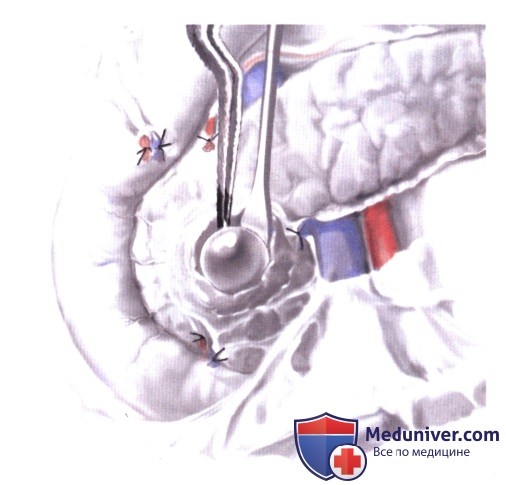
Если опухоль скрыта, все эти маневры следует выполнить до интраоперационного ультразвукового исследования (ИОУЗИ); бимануальная и двухпальцевая пальпация позволяет обследовать железу от головки до хвоста; подозрительные лимфоузлы иссекаются для срочного гистологического исследования (А-3).
Затем выполняется ультразвуковое сканирование 6-Мгц датчиком в продольном и поперечном направлении. Опухоли островковых клеток выглядят как гипоэхогенные образования в паренхиме железы, с более плотной структурой, чем окружающая их паренхима.
При цветовом допплеровском исследовании опухоли островковых клеток обычно имеют ободок, соответствующий зоне усиленного кровотока, чего не бывает вокруг лимфоузлов.
Пальпация в проекции очаговых образований, визуализированных при ультрасонографии, часто выявляет небольшие уплотнения внутри поджелудочной железы, непринятые во внимание при первичной ревизии.
Если остаются сомнения, то выполняется тонкоигольная аспирационная биопсия для срочного цитологического исследования; это особенно важно при опухолях островковых клеток, глубоко скрытых в головке железы, которые могут быть приняты за панкреатический и/или желчный проток; при уверенном цитологическом подтверждении опухоли островковых клеток выполняется панкреатодуоденальная резекция.
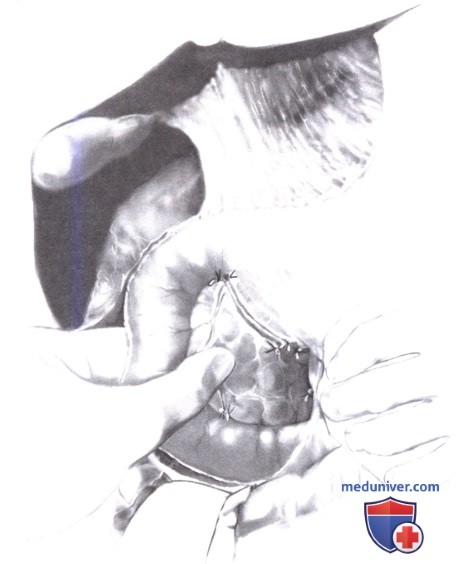
5. Энуклеация. После определения месторасположения опухоли, при отсутствии других патологических находок, необходимо принять решение об энуклеации или резекции; более двух третей инсулином можно безопасно энуклеировать.
При опухолях, пальпируемых в крае железы на ее передней или задней поверхности, тонкий слой ткани, покрывающей опухоль, осторожно рассекается с помощью биполярного каутера и зажима с узкими браншами, подлежащая инсулинома обнажается и глубоко прошивается швом-держалкой в виде восьмерки, чтобы избежать разрыва. Постоянное осторожное потягивание за держалку позволяет увидеть маленькие питающие сосуды, обрабатываемые биполярным каутером или, реже, тонкими металлическими клипсами. Паренхима поджелудочной железы отделяется от опухоли тонкой эндартерэктомической лопаткой. Эндартерэктомическая лопатка помогает отодвинуть паренхиму у основания опухоли, что особенно важно при удалении опухоли, прилежащей к панкреатическому протоку.
После завершения энуклеации целостность главного панкреатического протока подтверждается при ультрасонографии. В прошлом, для расширения панкреатического протока и выявления значительных подтеканий панкреатического сока из места энуклеации вводился секретин.
Если селезенка занимает большой объем или пациент худой, то селезеночную артерию и вену можно отделить от поджелудочной железы путем раздельного перекрытия венозных и артериальных ветвей тонкими металлическими клипсами и/или гармоническим скальпелем; сомнения в отношении проходимости селезеночной вены должны решаться в пользу спленэктомии или перевязки артерии и вены с оставлением селезенки на коротких желудочных сосудах; при большой селезенке необходим первый вариант. Это позволяет в дальнейшем избежать развития левосторонней портальной гипертензии и варикозного расширение вен желудка.
При всех злокачественных опухолях островковых клеток требуется соблюдение онкологических принципов: дистальная резекция поджелудочной железы и спленэктомия или панкреатодуоденальная резекция с регионарной лимфаденэктомией.
После энуклеации/резекции брюшная полость промывается и выполняется гемостаз. Желудок и большой сальник возвращаются на свое место, и брюшная полость ушивается.
При значительной травме протока в теле и хвосте поджелудочной железы лучше всего сразу же выполнить дистальную резекцию поджелудочной железы.
При значительной травме протока в головке железы выполняется:
1) восстановление протока тонким рассасывающимся швом с дренированием;
2) ушивание отверстия на очень тонком силастиковом стенте, проведенном через папиллу, путем помещения петли по Ру поверх места энуклеации; или
3) панкреатодуоденальная резекция (<2 % пациентов). Наружное дренирование настоятельно рекомендуется у всех пациентов.
После удаления инсулиномы концентрация глюкозы в плазме крови определяется каждые 15 минут; повышение концентрации глюкозы на 20 мг/дл в течение первых 30 минут после иссечения обычно говорит об успехе операции, но возможны ложноотрицательные и ложноположительные результаты; в некоторых клиниках доступно срочное определение концентрации инсулина.
Место энуклеации оставляется открытым и к нему подводятся дренажи.
При опухолях более 2 см, расположенных в центре тела или хвоста поджелудочной железы, вероятно лучше всего выполнять дистальную резекцию органа со спленэктомией или без нее, за исключением случаев эксцентричного расположения опухоли.
При опухолях в хвосте поджелудочной железы отделить селезеночные артерию и вену от железы обычно нетрудно, хвостовая часть железы удаляется с помощью сшивающего аппарата; линия скобочного шва усиливается рядом рассасывающихся горизонтальных матрацных швов с захватом панкреатического протока. Устанавливаются дренажи.
Сохранить селезенку при больших опухолях тела поджелудочной железы можно двумя способами. У пациентов с ожирением селезеночная артерия и вена пересекаются в 1-1,5 см от ворот селезенки, оставляя селезенку на коротких желудочных сосудах. После отделения селезенки от источников кровоснабжения и поджелудочной железы селезеночная артерия вновь пересекается и перевязывается у основания. Селезеночная вена также повторно пересекается и перевязывается у места ее слияния с верхней брыжеечной/воротной веной, затем тело и хвост железы удаляются сшивающим аппаратом.
е) Советы опытного хирурга:
- Минимизируйте мобилизацию поджелудочной железы, если расположение опухоли очевидно.
- ИОУЗ помогает при удалении опухоли (энуклеация или резекция); используйте это исследование, чтобы проверить непрерывность главного панкреатического протока после энуклеации.
- Чтобы предотвратить повреждение протока, в ходе энуклеации избегайте швов и монополярной коагуляции; используйте швы-держалки, биполярную каутеризацию, тонкие клипсы и эндартерэктомическую лопатку.
- Оставляйте места энуклеации открытыми.
- Фибриновый клей и октреотид не предотвращают формирование панкреатических свищей.
- Всегда оставляйте дренаж (дренажи).
- Вернуться в "раздел статей по хирургии"
Редактор: Искандер Милевски. Дата публикации: 20.2.2020

