Учет запросов пациента в планировании высоты окклюзии
Рассматривая основные пожелания пациентов, можно с уверенностью сказать, что они касаются эстетики, долгосрочной стабильности применяемых методов лечения, а также рисков, длительности лечения и снижения затрат.
Учитывая распространённость проблем с ВНЧС, пациенты также просят о функциональном восстановлении, но это не всегда является для них приоритетом. В основном пациенты склонны недооценивать проявления дисфункции, особенно когда последние непосредственно не связаны с зубами; им трудно увидеть какую-либо связь, например, между проблемами с шеей, шумом в ушах, нарушениями осанки или головными болями и их типом окклюзии.
Поэтому обязанность клинициста — после тщательной диагностики информировать пациента о гнатологическом подходе, не ограничиваясь полостью рта.
Фиксация признаков и симптомов черепно-шейно-нижнечелюстных расстройств (CCMD — cranial-cervical-mandibular disorder)
Исходя из сказанного выше, с клинической точки зрения необходимо будет считаться с любым из перечисленных аспектов, чтобы установить диагноз, учитывая ожидания пациента.
Во время сбора анамнеза пациент, как правило, ссылается на симптоматику или ряд очень специфических симптомов, которые, в зависимости от субъективного болевого порога, могут быть более или менее значимыми для него. Симптомы, обычно характеризующие дисфункцию:
• головная боль;
• боль в шее и плечах;
• затруднённое жевание;
• чувство дискомфорта при смыкании зубов;
• проблемы с суставом (щелчки, болевые ощущения);
• бруксизм;
• шум в ушах.
Субъективное восприятие боли может привести к ошибочной оценке тяжести дисфункции, если клиницист не исследует тщательно её симптомы. В процессе распознавания и последующего рассмотрения отдельных признаков определяется необходимость углублённого диагностического исследования, результатом которого станет точный диагноз и план лечения (рис. 1).
Тщательное составление гнатологической карты позволит, с одной стороны, установить всю симптоматику до начала лечения, а с другой стороны — контролировать процесс лечения.
Иногда во время лечения пациент может пожаловаться на симптом, который уже был диагностирован, т.е. не был вызван работой клинициста, заранее проинформировавшего пациента о его наличии. Например, блокирование сустава, продолжавшееся в течение многих лет, так что пациент к нему привык, хотя из-за этого при открывании рта возникают щелчки, которые затем могут исчезнуть из-за вращательных движений челюсти.
Может случиться так, что во время лечения снова появится щелчок, который пациент воспримет как осложнение, а не как норму в начальной фазе разблокировки артикуляции.
Указанный факт не станет проблемой, если при первоначальном сборе анамнеза были заданы вопросы для выявления симптомов, на которые пациенты часто не обращают внимания.
На вопрос; «Вы когда-нибудь слышали шумы в суставах?» — пациент ответит положительно, но укажет, что это было давно. Он может добавить, что затем симптомы исчезли, а после появились затруднения при открывании рта, но с течением времени, по его мнению, всё вернулось в норму.
В этом случае пациента необходимо проинформировать о наличии хронического блока, который может быть выявлен в ходе диагностики, и о том, что врач попытается устранить блок во время лечения. Таким образом, рецидив суставных шумов можно рассматривать как положительный признак, а не как отрицательный.
Этот пример подчёркивает, что для успеха более или менее сложного стоматологического лечения мы должны учитывать информацию, полученную из истории болезни, и симптомы, описанные пациентом, и прежде всего признаки, указывающие на дисфункцию (рис. 2). Если стоматолог собирается проводить комплексное лечение, ему следует обратить внимание на все жалобы пациента, в том числе не связанные с полостью рта, а также использовать опыт других специалистов для междисциплинарного решения проблемы.
Некоторые симптомы, такие как головные боли, боли в шее, трудности жевания, проблемы, связанные с ВНЧС, бруксизм, стискивание зубов, тесно связаны с зубными проблемами, поэтому, если не принимать их во внимание, может возникнуть значительный риск неудачного результата лечения. Врач должен быть внимательным при поиске симптомов дисфункции и использовать план диагностики, который будет описан ниже. Когда эти признаки известны клиницисту, они легко обнаруживаются у большинства пациентов (рис. 3).
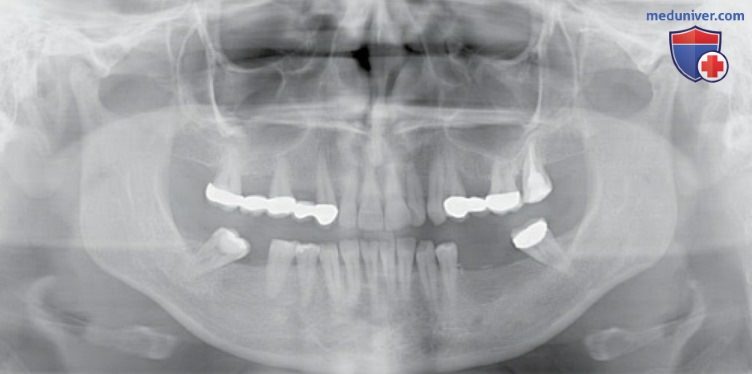
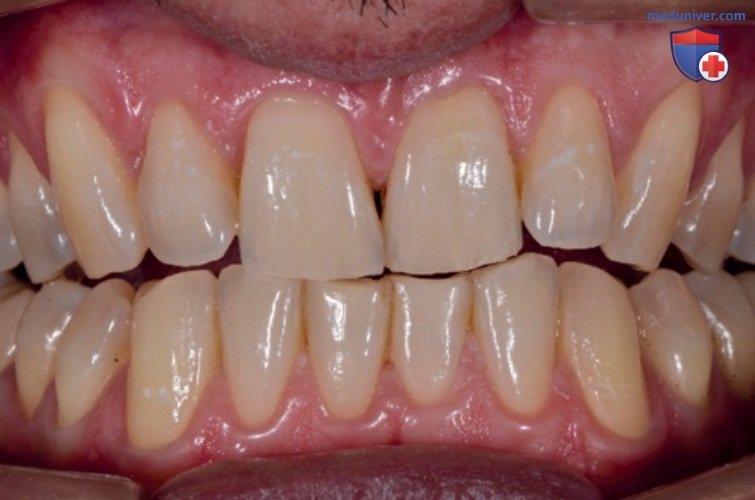
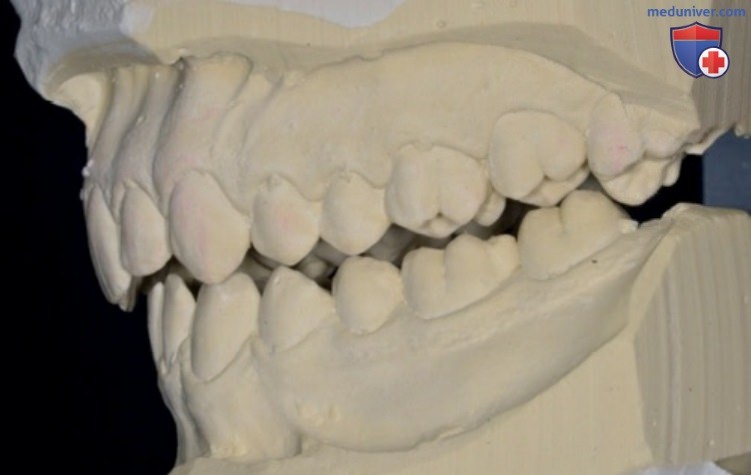
В ходе тщательного осмотра полости рта и анализа гипсовых моделей можно выявить такие признаки дисфункции, как:
- латеротрузионные, медиотрузионные и протрузионные фасетки истирания;
- рецессия десны и пришеечные некариозные поражения зубов;
- подвижность или чувствительность зубов;
- расхождение верхних резцов с образованием диастем;
- выраженная стираемость зубов с потерей их анатомии;
- функциональные препятствия из-за зубов мудрости;
- отпечатки зубов на боковой поверхности языка (см. рис. 2-7).
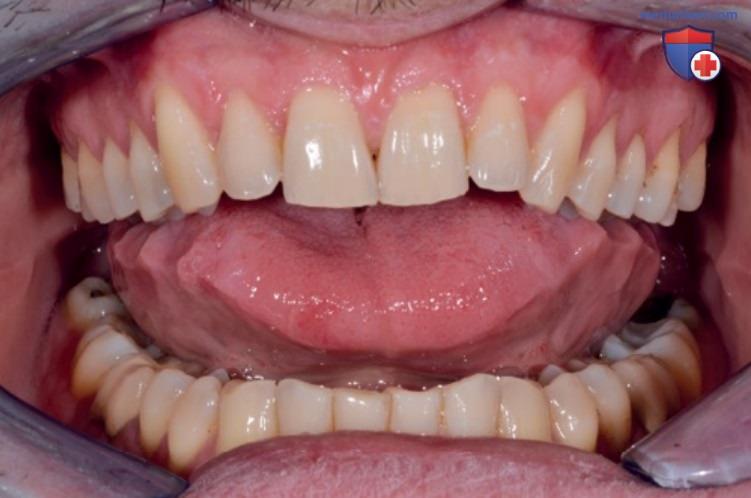
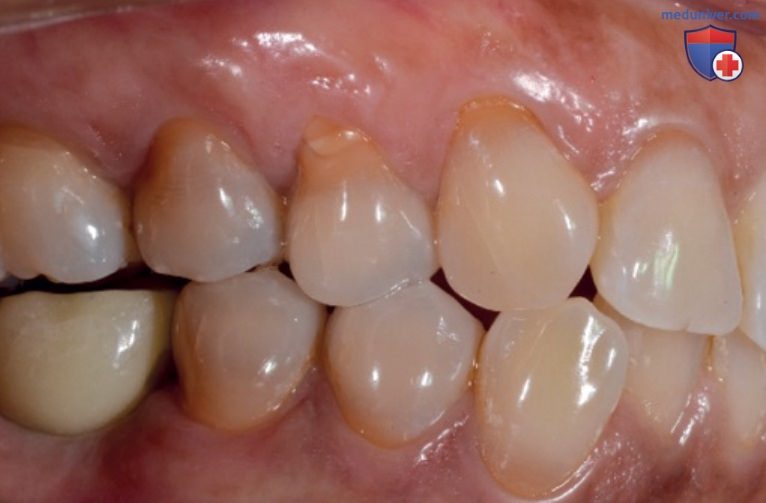
А Рецессия десны в области зубов 14-13 с дефектами шейки зуба парафункциональной этиологии
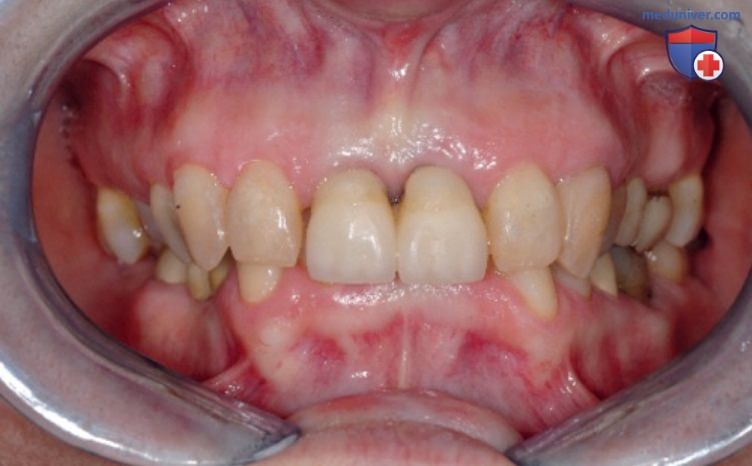
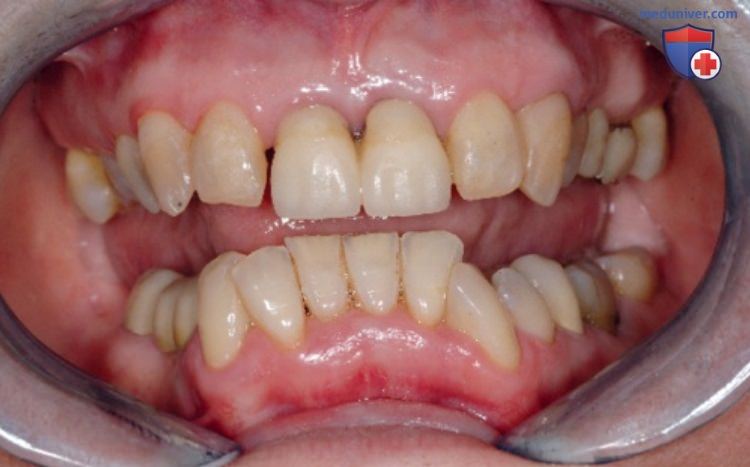
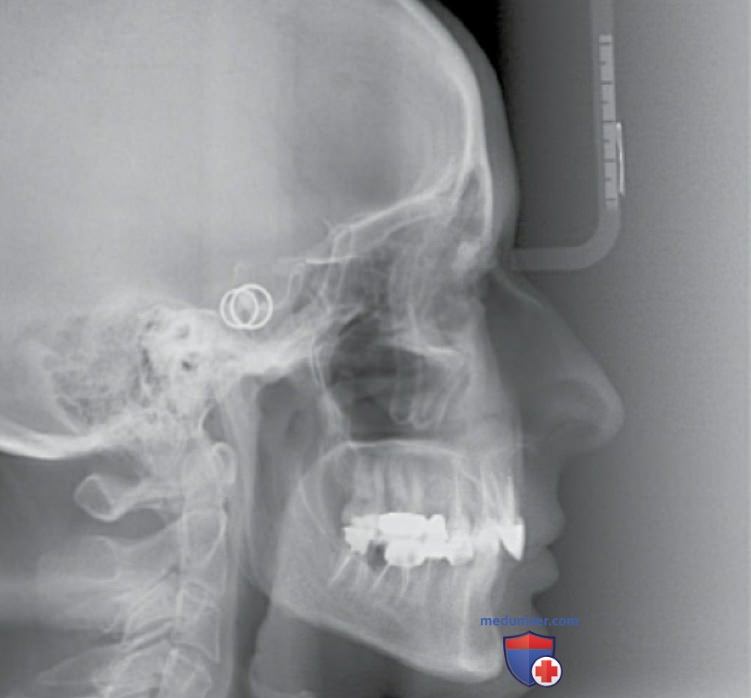
А Пациент с выраженным снижением межальвеолярной высоты
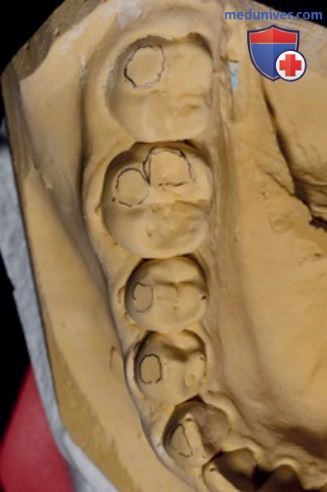
А Фасетки истирания на гипсовой модели нижней челюсти; эти контакты не обнаруживаются в полости рта с помощью артикуляционной бумаги из-за сильного клыкового ведения и глубокого прикуса

Сегодня у многих молодых пациентов наблюдаются серьёзные проблемы, связанные с разрушением твёрдых тканей зубов. Чаще всего их объясняют исключительно воздействием химических веществ. Для комплексной диагностики необходимо учитывать распространённость симптомов, вызванных парафункцией и нарушениями прикуса.
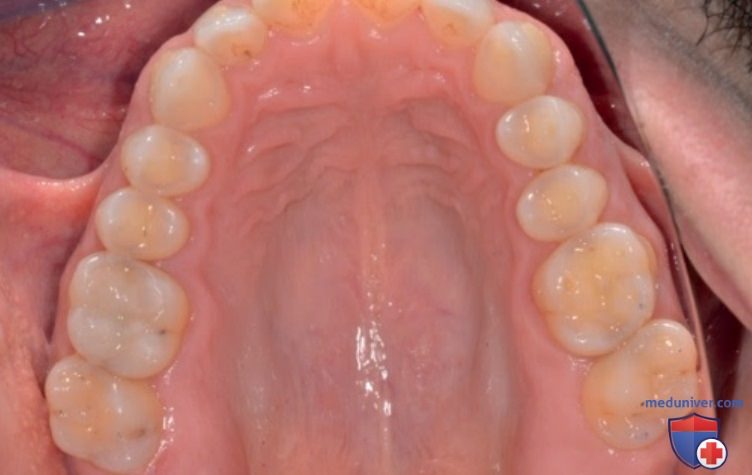
Рассмотрим случай пациента с выраженной стираемостью зубов в жевательном отделе, которая вызвана их стискиванием и трансверзальным бруксизмом, обусловленными глубоким резцовым перекрытием. Этот случай требует лечения, которое выходит за рамки создания минимального пространства для толщины реставрационных материалов, как это показано на изображениях ниже (рис. 8-10).
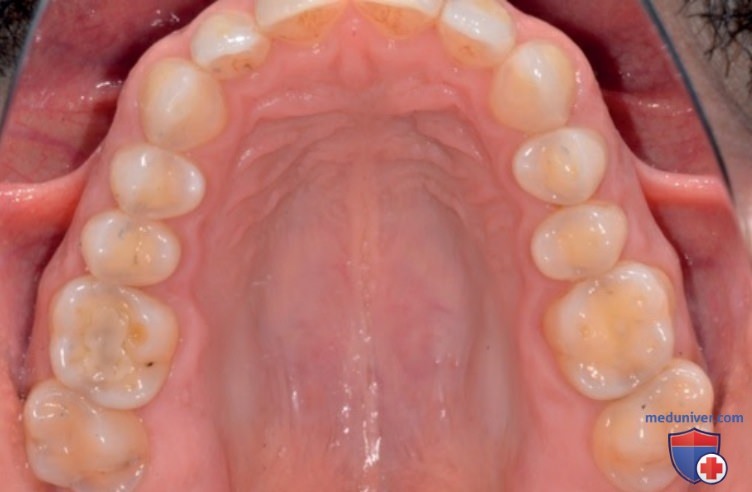
А Верхняя зубная дуга
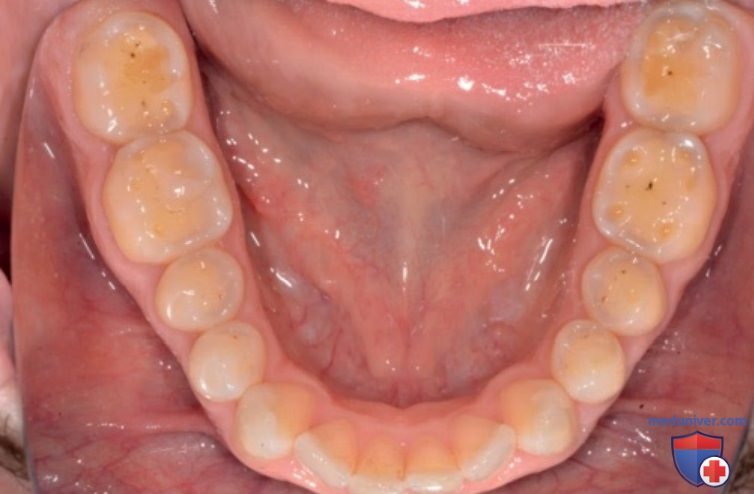
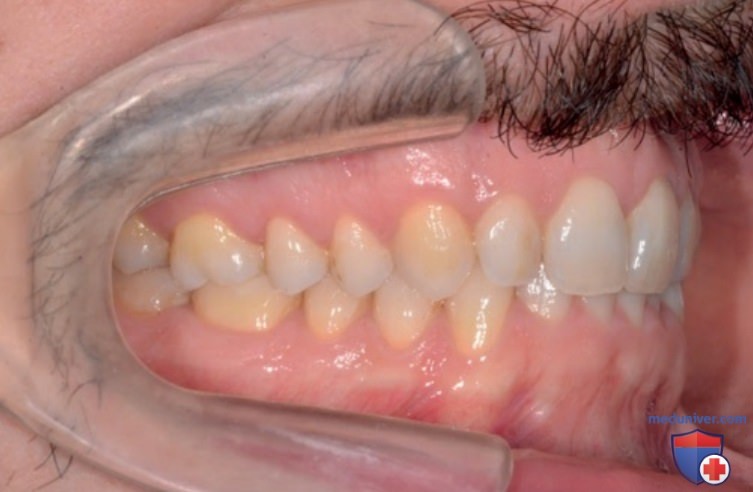
А Вид справа в центральной окклюзии
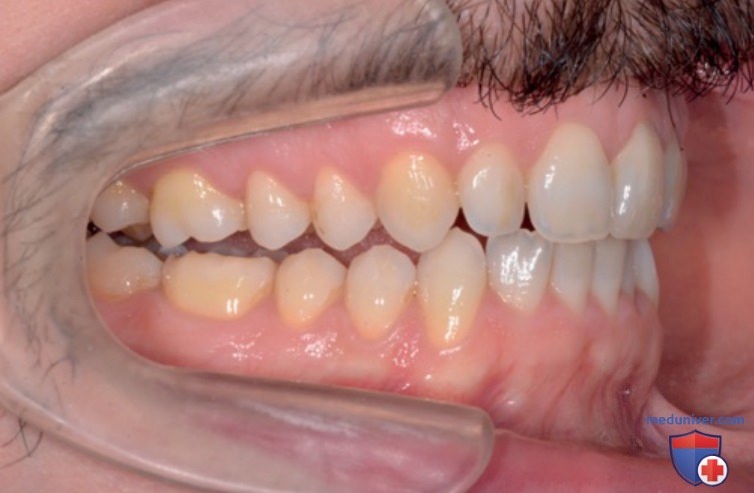
Как правило, с точки зрения малоинвазивного лечения для реконструкции окклюзионных поверхностей с помощью дисиликата лития требуется наличие около 0,8 мм на зубную дугу. Однако реставрация, осуществляемая без функциональной диагностики после создания пространства с помощью ротации, привела бы клинициста к неправильному в функциональном плане протоколу лечения.
На практике, следуя по пути увеличения вертикального соотношения, клиницист получит небольшое увеличение пространства в жевательном отделе и передний открытый прикус, необходимость закрытия которого потребует более инвазивного лечения (ортодонтического или ортопедического), повторно приводящего к функциональным проблемам (рис. 11).
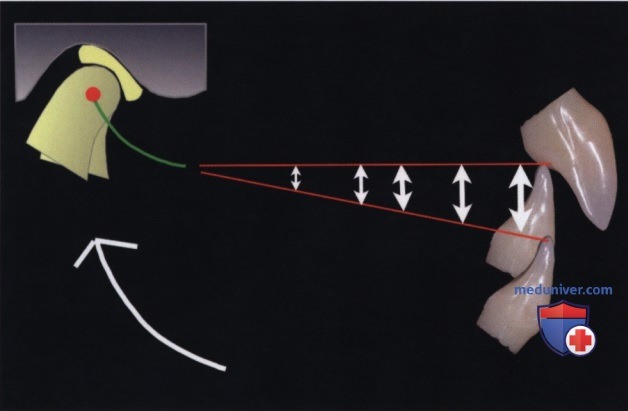
Вместо этого решение рассматриваемых проблем заключается в трёхмерном смещении нижней челюсти с помощью окклюзионной техники репозиции нижней челюсти (OMRT — occlusal mandibular reposition technique) no Bassetti. Она заключается в перемещении фронтальных зубов и вращении нижней челюсти против часовой стрелки, что позволяет получить пространство в жевательном отделе без формирования открытого переднего прикуса (рис. 12).
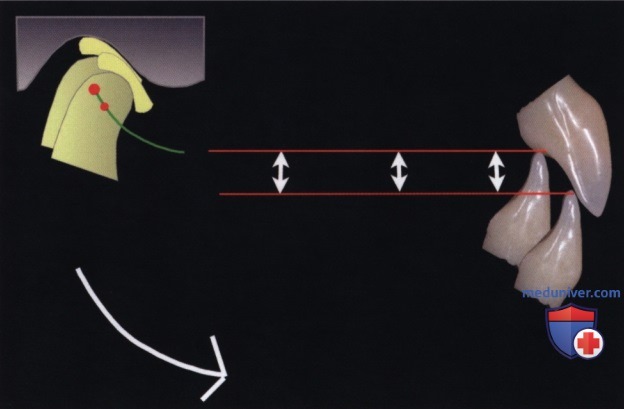
В отличие от увеличения высоты прикуса за счёт открывания по типу «ножниц», у нас будет необходимое пространство в жевательном отделе при функционально адекватном положении нижней челюсти посредством её трёхмерной репозиции. Таким образом, нижние резцы будут скользить вдоль линии S1-S2. Их положение мы зафиксируем с помощью композитного стопора, а зубы жевательного отдела восстановим с помощью прямой реставрации.
Для большей точности и безопасности при реставрации мы будем использовать силиконовые ключи, полученные в результате функционального воскового моделирования в терапевтическом исходном положении на моделях в артикуляторе.
Этот вариант более предсказуем, хотя и приводит к увеличению финансовых и временных затрат. Для клинициста не должно стать поводом для беспокойства сообщение пациента об ощущении неполного смыкания зубов: оно почти сразу исчезнет из-за вращения нижней челюсти против часовой стрелки, полученного благодаря увеличению опоры в жевательном отделе. Изображения свидетельствуют об улучшении результата лечения после того, как выполнена правильная диагностика (рис. 13).
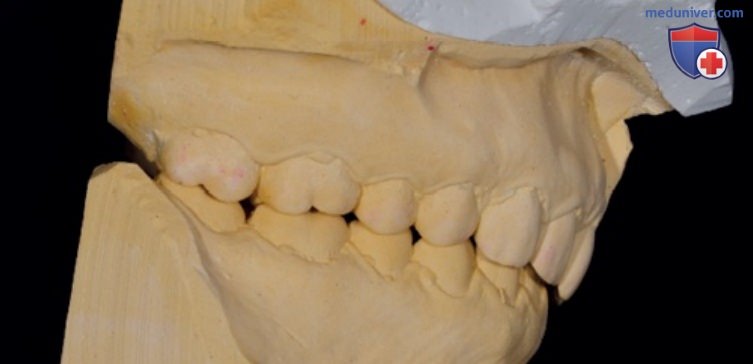
А Центральная окклюзия
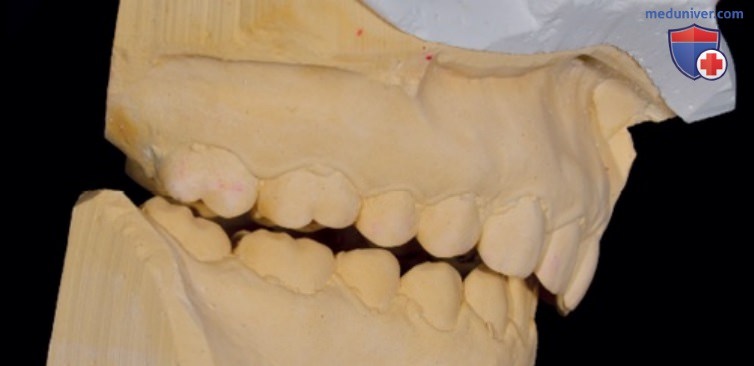
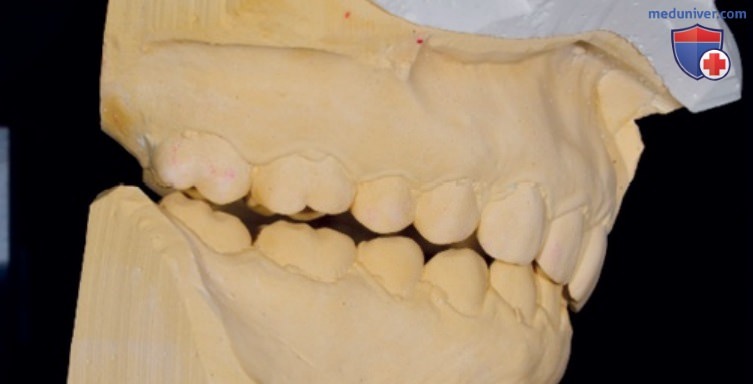
На следующих фотографиях представлен клинический случай пациента с бруксизмом, глубоким прикусом и поражением резцов без поражения жевательных зубов. Это произошло потому, что нижняя челюсть смогла создать функциональное пространство спереди, что устранило глубокий прикус и предотвратило суставные проблемы. Стираемость нижних резцов не может быть объяснена теорией изнашивания-экструзии, а является классическим признаком глубокого прикуса с высоким значением межрезцового угла у пациентов с III скелетным классом и глубоким прикусом, когда не произошло резцового перекрытия.
Опять же скелетный диагноз пациента имеет решающее значение для формирования правильного плана лечения (рис. 14).
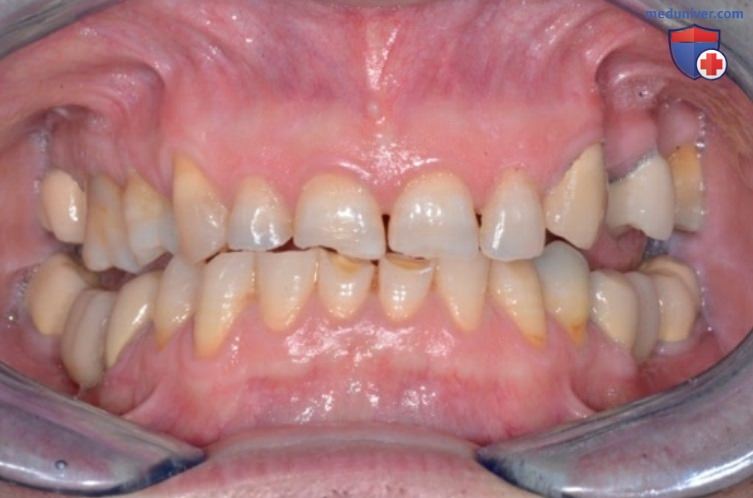
А Вид спереди в положении передней окклюзии, где видно существенное разрушение твёрдых тканей зубов и значительное разобщение жевательных зубов из-за глубокого прикуса
- Рекомендуем ознакомиться далее "Принципы вмешательства с целью коррекции высоты окклюзии"
Редактор: Искандер Милевски. Дата публикации: 2.5.2023

