Симптомы хронического остеомиелита и его лечение
Прежде это считалось самым страшным последствием острого гематогенного остеомиелита; в настоящее время чаще всего развивается после открытых переломов или операций. Типичными возбудителями (со временем всегда приводя к смешанной инфекции) являются золотистый стафилококк, кишечная палочка, пиогенный стрептококк, протей и синегнойная палочка.
При наличии инородных имплантатов возбудителем наиболее часто является эпидермальный стафилококк, не являющийся патогенным микроорганизмом в нормальных условиях.
а) Предрасполагающие факторы к хронизации остеомиелита. Острый гематогенный остеомиелит при отсутствии лечения и в условиях отсутствия септицемии будет постепенно стихать, переходя в хроническую инфекцию костной ткани, которая затягивается на неопределенный период, возможно с чередованием периодов обострения и мнимого улучшения.
Защитные механизмы организма хозяина неизбежно ослабляются присутствием в очаге инфекции рубцовой ткани, мертвой или ишемизированной кости, слабым прорастанием новых кровеносных сосудов и неспадающимися полостями, в которых микробы могут бурно размножаться. Ряд бактерий покрывается протеин-полисахаридной пленкой — гликокаликсом. Он является препятствием как для защитных сил организма, так и для антибактериальных препаратов.
Такие бактерии способны прикрепляться к таким нейтральным поверхностям как костные секвестры и металлические имплантаты, где они размножаются и создают колонии. Также сегодня уже доказано, что бактерия может выживать внутри остеобласта и остеокласта и высвобождаться, когда клетка умирает (Ellinkton et al.).
Эти процессы наблюдаются при неадекватном лечении (недостаточно или слишком поздно). Но в любом случае риск развития инфекции повышен у очень пожилых или ослабленных пациентов, злоупотребляющих алкоголем или наркотиками, пациентов имеющих диабет, заболевания периферических сосудов, кожные инфекции, нарушения питания, системную красную волчанку и любой тип иммунодефицита.
Наиболее общим для всех состояний фактором, предрасполагающим к развитию инфекции, является местная травма, такая как открытый перелом или длительная операция на костях, особенно с использованием имплантатов.
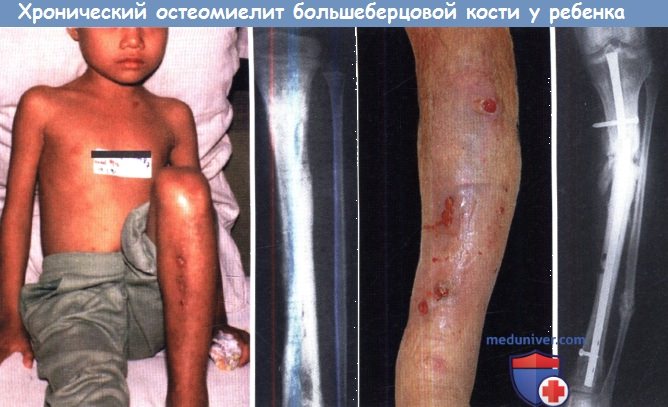
(а) Функционирующие свищи в области прежней острой инфекции. При рентгенографии выявляются признаки выраженного склерозирования кости.
(б) У взрослых хронический остеомиелит возникает как последствие открытой травмы или операции.
б) Механизм развития. Кость разрушается или становится нежизнеспособной на ограниченном участке или более диффузно вдоль поверхности инородного имплантата. Полости, содержащие гной или костные секвестры, окружены сосудистой тканью, затем зоной склероза (результата хронического реактивного костеобразования) который может принимать форму костной оболочки. В худших случаях диафиз может быть некротизирован по всей длине и заключен в толстую костную капсулу.
Секвестры, так же как инородные имплантаты, выступают в качестве субстрата для адгезии бактерий, обеспечивая устойчивость инфекционного процесса либо до их удаления, либо до самостоятельного выделения через перфорации в капсуле и свищи, открывающиеся на поверхности кожи. Свищи могут закрываться на недели или даже месяцы, создавая картину мнимого выздоровления, и снова открываться или появляться в другом месте, когда давление в ткани возрастет. Костная деструкция и усиление склерозирования кости увеличивает ломкость кости и может приводить к патологическому перелому.
Гистологическая картина представлена инфильтрацией клеток хронического воспаления вокруг кости, лишенной клеток, или микроскопического секвестра.
в) Симптомы и клиника хронического остеомиелита. Клинические проявления возникают из-за рецидива боли, жара, покраснения и болезненности или при наличии функционирующего свища.
В длительно существующих случаях ткани утолщаются и часто подворачиваются внутрь, где рубец или свищ припаивается к подлежащей кости.
Так же могут присутствовать серозно-гнойное отделяемое и расчесы на окружающей коже. При посттравматическом остеомиелите кости могут быть деформированными или не срастаться.
г) Диагностика. Рентгенологическое исследование обычно выявляет резорбцию кости — как очаговую потерю плотности, так и явное образование зоны резорбции и полостей вокруг имплантатов—с утолщением и склерозированием окружающей кости. Однако признаки могут существенно различаться. Иногда при рентгенографии выявляют лишь локальную потерю трабекул в кости, область остеопороза или периостального уплотнения.
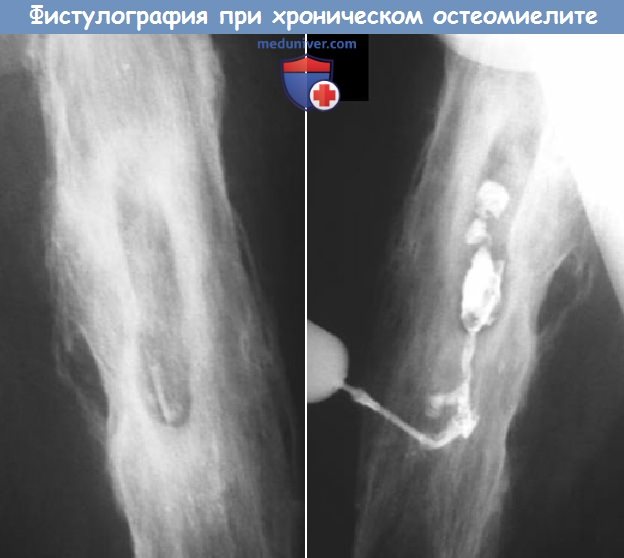
Секвестры представлены неестественно плотными фрагментами на фоне низкой плотности окружающей кости. Иногда кость грубо утолщена и деформирована, напоминая опухоль. Контрастная фистулогра-фия помогает локализовать очаг инфекции.
Радиоизотопная сцинтиграфия — чувствительный, но неспецифичный метод исследования. Сканирование с 99mTc-HDP показывает повышенную активность в фазе перфузии и костной фазе. Сканирование с цитратом 67Ga или меченными 111In лейкоцитами считается более специфичным для остеомиелита. Такие сканы полезны для выявления скрытых очагов инфекции.
КТ и МРТ бесценны в предоперационном планировании. Вместе они показывают распространенность костной деструкции, реактивный отек, скрытые абсцессы и секвестры.
Лабораторные исследования. В течение острого периода уровень СРВ, СОЭ и количество лейкоцитов могут повышаться; эти специфические показатели помогают в оценке прогрессирования костной инфекции, но они не являются диагностическими.
Возбудители, посеянные из свищевого отделяемого, должны повторно исследоваться на чувствительность к антибиотикам. Микроорганизмы со временем часто меняют свои свойства и становятся резистентными к терапии. Однако необходимо помнить, что посев образца поверхностного мазка может не отражать реальную персистирующую инфекцию в более глубоких слоях, поэтому важен достаточно глубокий забор образцов.
Наиболее эффективная антибактериальная терапия может применяться только в случае, если возбудитель идентифицирован и определена его чувствительность к антибиотикам. К сожалению, стандартные посевы микроорганизмов все еще дают отрицательные результаты почти в 20 % случаев доказанной инфекции. В последние годы развились более современные молекулярные методы, основанные на амплификации бактериальных ДНК или РНК фрагментов (полимеразная цепная реакция или ПЦР) с их последующей идентификацией при помощи электрофореза в геле.
Хотя таким образом удается обнаружить нетипичные и не определяемые иным способом микроорганизмы, метод не является общедоступным. Также может потребоваться ряд других исследований для подтверждения или исключения подозрений на системные заболевания (таких как диабет), которые могут влиять на исход.
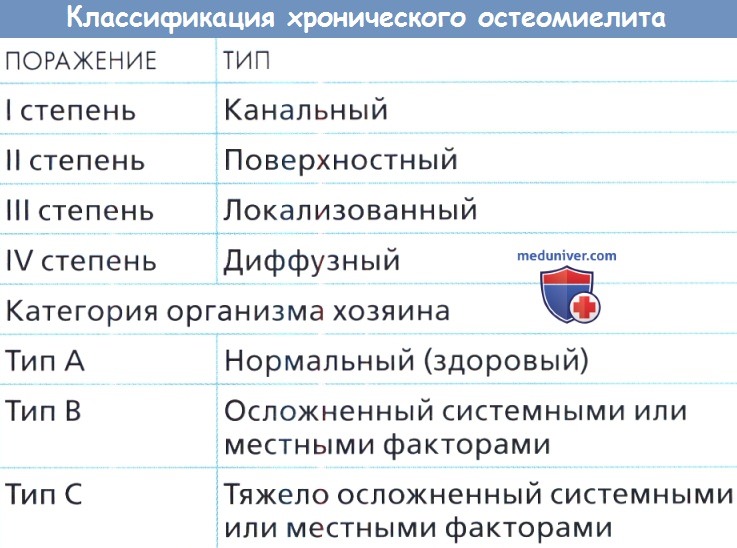
д) Классификация хронического остеомиелита длинных трубчатых костей. Классификация заболевания помогает в оценке риска и успешности лечения и имеет прогностическое значение в отношении исхода лечения.
Классификация, разработанная и внедренная Cierny et al., основывается как на местных изменениях в области очага инфекции, так и на состоянии здоровья (инфицированного организма) пациента. При первой и второй степени заболевания прогноз менее серьезный, а успешный исход наиболее вероятен при А типе, другими словами, у пациентов с локализованной инфекцией и без сопутствующих компрометирующих факторов. При втором типе имеются некоторые местные или системные факторы, но если инфекция локализована и сохранена целостность и стабильность кости (1-3 степени), то вероятность выздоровления вполне реальна.
Нарушения у пациентов с типом С настолько значительны, что прогноз, скорее всего, будет неблагоприятным. При определении в этом случае поражения 4 степени (например, трудноизлечимая инфекция в области несросшегося перелома), оперативное лечение противопоказано и вариантом выбора является длительная паллиативная терапия. В некоторых случаях может быть предложена ампутация.
е) Лечение хронического остеомиелита:
- Антибиотикотерапия. Хроническая инфекция редко устраняется только с помощью антибактериальной терапии. Тем не менее, бактерицидные препараты важны как для лечения и предотвращения распространения на здоровую кость, так и для профилактики рецидивов.
Выбор антибиотика зависит от данных микробиологических исследований, но необходима способность к проникновению в склерозированную кость и отсутствие токсичности при длительном применении. Хорошим примером являются фусидовая кислота, клиндомицин и цефалоспорины. Ванкомицин и тейкопланин эффективны в большинстве случаев МРСА инфекции.
Антибиотики назначаются на 4-6 недель (от начала лечения или от последней хирургической обработки) перед предполагаемой операцией. В течение всего периода проводится регулярное измерение концентрации антибиотиков в сыворотке для подтверждения, что она в несколько раз превышает минимальную бактерицидную концентрацию. Очень важен постоянный контакт с микробиологом. Если хирургическая санация оказалась неуспешной, антибактериальную терапию следует продолжить еще на 4 недели до следующей попытки полной хирургической обработки.
- Местное лечение. Свищ может быть болезненным, закрытие повязкой необходимо только для защиты одежды. Для предотвращения расчесов на коже может быть использована колостомная паста. При остром абсцессе потребуется неотложный разрез и дренаж, но лишь в качестве временной меры.
- Операция. Выжидательная тактика со строгим постельным режимом и применением антибиотиков для контроля обострения воспалительного процесса может применяться до того момента, пока показания к радикальной операции не станут очевидными. Для хронической гематогенной инфекции это означает сохраняющуюся симптоматику, неэффективность адекватной антибактериальной терапии и/или явное подтверждение наличия секвестра или участка некротизированной кости. Для посттравматической инфекции ХО показана при незаживающих ранах и/ или инфицированных несросшихся переломах. Для послеоперационной инфекции показаниями являются сходные критерии и признаки костной эрозии.
Присутствие инородного имплантата является еще одним критерием для операции. Традиционно считалось, что погружные фиксаторы следует сохранять для обеспечения стабильности перелома, даже в случае инфекции. Однако сейчас разработан целый ряд систем наружной фиксации, которые позволяют стабилизировать практически любой перелом, не вмешиваясь в его область и позволяя как можно раньше удалить инфицированные материалы из очага инфекции.
При оперативном лечении настоятельно рекомендуется сотрудничество с пластическими хирургами.
- Хирургическая обработка (дебридмент). Во время операции все инфицированные, мертвые и нежизнеспособные кости, так же как инфицированные имплантаты, должны быть удалены. Через 3-4 дня выполняется ревизия раны, при выявлении новых признаков костной деструкции проводится повторная хирургическая обработка, при необходимости неоднократно. Антибактериальная терапия продолжается не менее чем в течение четырех недель после последней хирургической обработки.
- Лечение (заполнение) «мертвого пространства» (полостей). Существует несколько способов заполнения внутритканевой полости ушитой раны: можно уложить пористые импрегнированные антибиотиком бусины (из костного цемента), оставить их там на 2-3 недели и затем заменить на новые с пластикой губчатой костью. На последнем этапе костная пластика также может применяться изолировано (сама по себе) без повторного использования бус. При способе Papineau полость целиком заполняется мелкими губчатыми чипсами (предпочтительнее использование аутокости), смешанными с антибиотиком и фибриновым клеем.
Там, где это возможно, область костной пластики покрывается прилежащей мышцей, а кожная рана ушивается без натяжения. Альтернативным подходом может явиться использование пластики мышечным лоскутом. В определенных анатомических областях с большим запасом мышц, если их кровоснабжение сохранено, они могут быть мобилизированы и уложены в полость. Позднее поверхность покрывается расщепленным кожным лоскутом. В областях с малым количеством мышечной ткани, таких как дистальная часть голени, такие же цели могут достигаться островковой пластикой мышечно-кожным лоскутом на длинной сосудистой ножке.
Свободный костный трансплантат на сосудистой ножке может оказаться более подходящим методом выбора, при условии приемлемой локализации дефекта и наличия соответствующего оборудования и персонала для проведения микрохирургической операции.
Альтернативный подход был разработан и усовершенствован Lautenbach в Южной Африке. Он включает радикальное иссечение нежизнеспособных и инфицированных тканей, с последующей закрытой ирригацией и активным дренированием двухпросветными трубками, промывание раны растворами антисептиков и антибиотиков высокой концентрации (определяемым по микробиологическим анализам бактериальной чувствительности). Пустое пространство постепенно заполняется грануляционной тканью. Дренажные трубки удаляются при получении трех последовательных отрицательных результатов посевов из глубины раны и окончательной облитерации полости. Этот метод использовался со значительным успехом и детально описан Hashmi et al..
В устойчивых случаях возможна резекция инфицированного или девитализированного сегмента кости и закрытие дефекта по методу Илизарова с перемещением жизнеспособного сегмента из оставшегося отдела диафиза. Это особенно полезно, если инфекция сочетается с несросшимся переломом.
- Покрытие мягкими тканями. Последнее, но не менее значимое условие заживления заключается в адекватном покрытии кости кожей. Для небольших дефектов достаточно пластики расщепленным кожным лоскутом. Для более значительных раневых дефектов может потребоваться местная пластика кожно-мышечным лоскутом или пластика свободным васкуляризированным лоскутом.
- Послеоперационный уход. Эффективность лечения оценить сложно. Мельчайший очаг инфекции может свести на нет все лечебные мероприятия одной лишь вспышкой разлитого остеомиелита много лет спустя. Прогноз всегда должен быть осторожным; следует избегать даже небольших местных травм, а любые симптомы рецидива, даже самые легкие, должны серьезно рассматриваться и исследоваться. В данном случае лучшей тактикой будет «осторожный оптимизм», исходя из того, что любое лечение предпочтительнее, чем его отсутствие.
- Вернуться в оглавление раздела "Травматология"
Оглавление темы "Инфекционное воспаление костей":- Возможности биопсии кости и ее осложнения
- Возможности артроскопии и ее осложнения
- Факторы риска инфекции костей и суставов
- Причины и механизмы развития острого гематогенного остеомиелита у детей
- Клиника и обследование для диагностики острого гематогенного остеомиелита
- Методы и лекарства для лечения острого гематогенного остеомиелита
- Осложнения острого гематогенного остеомиелита
- Симптомы подострого гематогенного остеомиелита и его лечение
- Симптомы посттравматического остеомиелита и его лечение
- Симптомы хронического остеомиелита и его лечение

