Симптомы травмы нижнего шейного позвонка (C3-C7) и его диагностика
Характерная картина переломов шейных позвонков С3-С7 отличается в зависимости от механизма травмы: сгибательного, осевого вращения, сгибательно-вращательного, или гиперразгибания.
а) Повреждение задних связок шейного отдела позвоночника. Внезапное сгибание в средне-шейном отделе позвоночника может привести к повреждению комплекса задних связок (межостистых связок, капсулы фасеточных суставов, надостистой связки).
Верхний позвонок смещается кпереди относительно нижележащего, обнажая межостистое пространство сзади. Пациент жалуется на боль и локализованную болезненность сзади. На рентгенограмме можно обнаружить немного увеличенное пространство между соседними остистыми отростками; однако при удержании шеи в положении разгибания этот симптом можно пропустить, поэтому снимок в боковой проекции всегда лучше выполнять в нейтральном положении шеи.
В положении сгибания можно, конечно, выявить расширение межостистого пространства более четко, однако сгибания позвоночника в ранний период после травмы необходимо избегать. Поэтому диагноз обычно устанавливается только спустя несколько недель после травмы, если пациент продолжает жаловаться на боль.
В подобных случаях необходима оценка стабильности повреждения. Если угловая деформация тела позвонка относительно соседних превышает 11°, или имеется смещение кпереди одного позвонка относительно другого более чем на 3,5 мм, или если имеется перелом или вывих фасеточных суставов — повреждение считается нестабильным и лечение должно быть аналогично таковому при подвывихе или вывихе. При уверенности в стабильности повреждения, достаточно наложить полужесткий воротник на шесть недель; если повреждение нестабильное, метод выбора— задняя внутренняя фиксация и остеосинтез.
б) Клиновидный компрессионный перелом шейного позвонка. Исключительно сгибательный механизм травмы приводит к клиновидному компрессионному перелому тела позвонка. Средняя и задняя колонна остаются интактными, повреждение считается стабильным. Все, что требуется — удобный воротник на 6-12 недель.
Предупреждение: необходимо тщательно проанализировать рентгеновские снимки для исключения повреждения средней колонны и смещения кзади фрагментов тела позвонка, то есть признаков потенциально опасного взрывного перелома. При малейшем сомнении выполняется КТ или МРТ в аксиальной проекции.
(а) Подозрение на перелом зубовидного отростка у пациента с травмой шейного отдела.
Диагноз был подтвержден, произведена стабилизация из заднего доступа. Только когда воротник был снят,
и пациент стал сгибать шею, выполнена рентгенография, на которой был обнаружен очевидный подвывих ниже места травмы.
(б) Выполнен передний спондилодез.
в) Взрывной и компрессионно-флексионный (каплевидный) переломы шейного позвонка. Эти тяжелые повреждения возникают в результате осевой нагрузки на шейный отдел позвоночника, обычно при нырянии или спортивных травмах. Если разрушение тела позвонка происходит в нейтральном положении шеи, возникает «взрывной перелом». При сочетании осевой нагрузки и сгибания, откалывается передненижний фрагмент тела позвонка, возникает эпонимический «каплевидный» перелом, видимый в боковой проекции. При обоих типах перелома имеется риск смещения кзади фрагмента тела позвонка и повреждение спинного мозга.
На обзорных рентгенограммах обнаруживают либо разрушенное тело позвонка (взрывной перелом), либо сгибательную деформацию позвонка с треугольным фрагментом, отделившимся от передненижнего края сломанного позвонка (безобидно выглядящая «капля»). Рентгенограммы необходимо тщательно анализировать на предмет повреждения средней колонны и смещения основного фрагмента тела позвонка кзади (даже крайне малого смещения). Должно быть немедленно произведено вытяжение и выполнена КТ или МРТ для мониторинга смещения костных отломков в спинномозговой канал.
Лечение. При отсутствии неврологических нарушений лечение пациента может быть хирургическим, либо назначается постельный режим с вытяжением в течение 2-4 недель с последующей иммобилизацией гало-аппаратом на 6-8 недель (гало-аппарат не применяется при первоначальном лечении, так как не обеспечивает осевого вытяжения).
При нестабильном переломе с нарастанием неврологических нарушений и угрозой сдавления спинного мозга по данным МРТ, ставится вопрос о проведении передней декомпрессии: передней корпэктомии, установке костного трансплантата, фиксации пластинами, а в некоторых случаях также задней стабилизации.
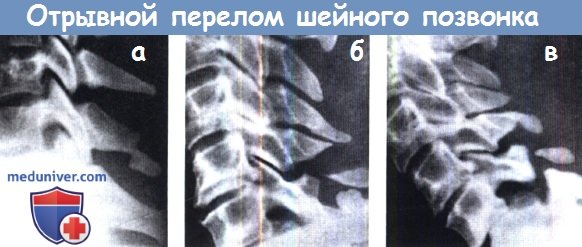
Резкое движение шеи назад привело к отрыву одного из остистых отростков — неопасной травме.
(б) У этого пациента подозревался аналогичный перелом, но при последующей рентгенографии в положении сгибания
(в) выявлен опасный тип травмы—тяжелый переломовывих.
г) Переломовывих шейного позвонка. Двусторонний вывих фасеточных суставов происходит в результате переразгибания при сгибательно-вращательных повреждениях. Нижние суставные поверхности одного позвонка смещаются кпереди относительно верхних поверхностей нижележащего позвонка. Возможен перелом одного или обоих суставных отростков, или истинный вывих — «спрыгнувший фасеточный сустав». Происходит разрыв задних связок и повреждение становится нестабильным; часто имеется повреждение спинного мозга.
На снимке в боковой проекции обнаруживается переднее смещение позвонка относительно нижележащего более чем на половину передне-задней ширины позвонка.
Смещение должно быть экстренно вправлено. Применяется вытяжение за череп с начальным 5 кг грузом и ступенчатым увеличением массы груза на одинаковую величину до приблизительно, 30 кг; рекомендовано также внутривенное введение миорелаксантов и подложение валика под плечи. Вся процедура должна проводиться без анестезии (или только под мягкой седацией), с повторным неврологическим обследованием после каждого последующего этапа. Если неврологические нарушения развились или ухудшились, следует прекратить дальнейшие попытки закрытого вправления.
Если на снимке видно, что вывих вправлен, груз уменьшают до 5 кг и оставляют еще на шесть недель. В этот период можно выполнить МРТ для уточнения наличия сопутствующего разрыва диска. По окончанию этого периода пациенту все равно следует носить воротник в течение шести недель; однако более целесообразным считается иммобилизация шеи с помощью гало-аппарата на 12 недель.
Другая альтернатива—выполнение остеосинтеза из заднего доступа сразу после полного вправления отломков; после этого пациенту позволяют вставать [с постели] и накладывают шейный воротник на 6-8 недель. При неудачном закрытом вправлении показано также заднее открытое вправление с остеосинтезом.
Необходимость выполнения МРТ перед вправлением вызывает противоречия. Ее преимущество — возможность диагностировать смещение фрагмента диска, что может, в дальнейшем, ухудшить неврологические нарушения, а лечится путем передней декомпрессии. Это особенно актуально для пожилых пациентов, у которых экстренное закрытое вправление может быть опасным, а длительный период иммобилизации на спине может привести к развитию пролежней.
Аргумент против проведения МРТ до вправления — незначительная корреляция между различными степенями экструзии диска и ухудшением неврологической симптоматики с целью оправдания очередного хирургического вмешательства на травмированном пациенте.
Односторонний вывих фасеточных суставов. Травма со сгибательно-вращательным механизмом, при которой происходит вывих в одном апофизарном суставе. Может произойти сочетанный перелом суставных поверхностей. На рентгенограмме полученной в боковой проекции тело позвонка кажется частично смещенным (менее чем на половину его ширины); на снимке в передне-задней проекции нарушено правильное расположение остистых отростков. Поражение спинного мозга нетипично, травма обычно стабильная.
Ведение аналогично таковому при двустороннем вывихе. Иногда, когда верхний суставной отросток «насаживается» сверху на нижний, полного вправления не достигается. Если дальнейшего улучшения не происходит, предпринимается попытка конечного вправления путем аккуратных разгибательных и вращательных движений головы пациента; манипуляция должна проводиться только опытным хирургом. Общее правильно таково: если закрытое вправление не удалось, рекомендуется выполнить открытое вправление с задней фиксацией.
Если у пациента после вправления отломков нет неврологических симптомов, шею иммобилизируют гало-аппаратом на 6-8 недель. Однако примерно для половины пациентов в конце этого периода все еще рассматривается вопрос об операции. При сочетанном переломе суставных отростков или повторном вывихе в наружном фиксирующем устройстве, становится необходимым выполнение остеосинтеза из заднего доступа. У пациентов с невиравленном односторонним вывихом фасеточного сустава могут со временем возникнуть боли в шее и корешковые симптомы при неправильном ведении.
Помните, что ношение гало-аппарата может привести к пролежням над лопатками у пациентов с нарушениями чувствительности.
д) Гиперразгибательная травма шейного позвонка. Натяжение мягких тканей при переразгибании происходит часто и может быть вызвано относительно небольшими ускоряющими силами. Разрушение костей и суставов, однако, встречаются редко.
Подозрение на более тяжелую травму возникает при соответствующем наличии кровоподтеков на лице или рваных ран. Костные элементы задней колонны сдавливаются с возможным переломом; передние структуры не выдерживают напряжения — происходит разрыв передней продольной связки или отрывной перелом передневерхнего или передненижнего края тела позвонка с обнажением передней части пространства диска, перелом заднего отдела тела позвонка и/или повреждение межпозвоночного диска.
У пациентов с предсуществующем шейным спондилезом, спинной мозг может быть сдавлен между костными шпорами или диском и задней желтой связкой; отек и гематомиелия способны привести к острому спастическому параличу (квадриплегии с сохранением функций крестцового сплетения, более выраженными нарушениями в нижних конечностях, вялым параличом рук и спастическим параличом ног).
Подобные повреждения стабильны в нейтральном положении шеи, в котором и следует производить фиксацию воротником на 6-8 недель. Лечение может привести к спонтанному сращению соседних позвонков.
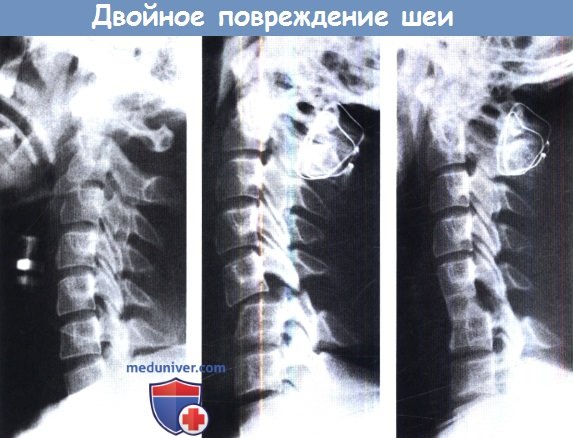
е) Двойные повреждения. При высокоэнергетической травме шейный отдел позвоночника может быть поврежден на нескольких уровнях. Обнаружение наиболее очевидного повреждения — не повод заканчивать поиски. На рисунках в этой статье на сайте продемонстрированы два показательных примера.
ж) Отрывной перелом остистого отростка шейного позвонка. Перелом остистого отростка С7 может произойти при резком произвольном сокращении задних мышц шеи; он известен как перелом глинокопателя. Повреждение болезненное, но неопасное. Лечение не требуется; сразу после разрешения симптомов назначается лечебная гимнастика.
з) Грыжа диска в шейном отделе позвоночника. Острая посттравматическая грыжа диска может сопровождаться сильной болью, иррадиирующей в одну или обе верхних конечности, и неврологическими симптомами от легкой парестезии до слабости мышц, выпадения рефлексов и снижения чувствительности. В редких случаях развивается выраженный паралич. Диагноз подтверждается при МРТ или КТ-миелографии.
При внезапном развитии паралича требуется экстренная хирургическая декомпрессия. При менее выраженных симптомах хирург может выбрать выжидательную тактику в течение нескольких дней в надежде на улучшение; если его не произошло, выполняются передняя дискэктомия и спондилодез.
и) Нейропраксия спинного мозга. Травмы, с внезапной тяжелой осевой нагрузкой и чрезмерным сгибанием или разгибанием шеи в некоторых случаях сопровождаются преходящей болью, парестезией и слабостью в руках или ногах при полном отсутствии изменений на рентгенограмме или МРТ. Продолжительность симптомов варьирует от нескольких минут до трех дней.
Данное состояние получило название «нейропраксия» спинного мозга и обозначает сдавление спинного мозга между костными краями подвижного спинномозгового канала и/или местное сдавление образующей складку задней продольной связкой или желтой связкой (Thomas et al.). Предрасполагающим фактором может быть врожденное сужение спинномозгового канала.
Ведение включает подтверждение диагноза (после полного неврологического обследования) и упражнения разной сложности для увеличения силы шейных мышц.
- Читать далее "Симптомы растяжения связок шеи (хлыстовой травмы) и его диагностика"
Оглавление темы "Травмы позвоночника и таза.":- Симптомы травмы шейного отдела позвоночника и их диагностика
- Симптомы травмы первого, второго шейного позвонка и их диагностика
- Симптомы травмы нижнего шейного позвонка и его диагностика
- Симптомы растяжения связок шеи (хлыстовой травмы) и его диагностика
- Симптомы травмы грудного, поясничного отдела позвоночника и их диагностика
- Симптомы неврологических нарушений при травме позвоночника и их диагностика
- Алгоритм лечения пареза после травмы позвоночника
- Симптомы нестабильности таза и ее лечение
- Симптомы изолированной травмы таза и ее диагностика
- Симптомы перелома тазового кольца и его диагностика

