Головная боль - характеристика кратко
Классификацию головной боли, разработанную Международным обществом головной боли (International Headache Society, IHS).
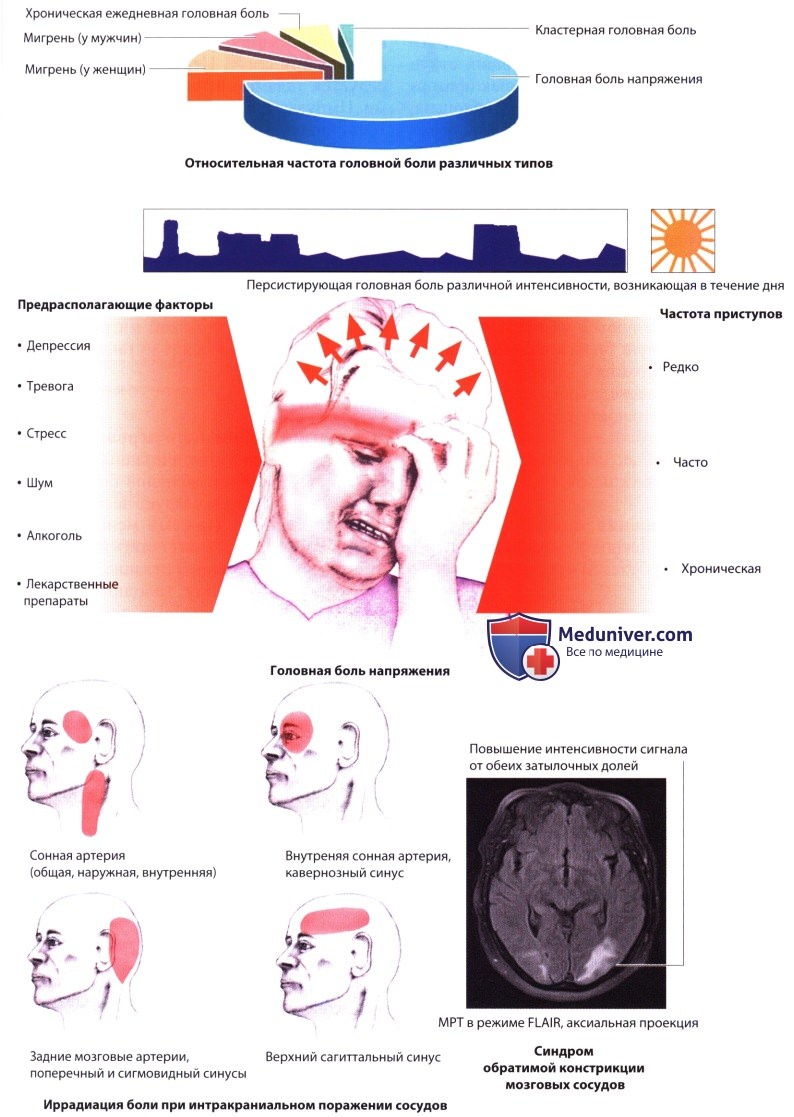
а) Головная боль напряжения (тензионная головная боль). Пациенты описывают свои ощущения как двустороннюю, тупую, диффузную, не пульсирующего характера боль или как сильное давление в затылке. Эти ощущения усиливаются в течение дня. Пациенты могут говорить, что голову как будто сдавливает тугая повязка или что голова вот-вот взорвется, хотя боль редко бывает настолько сильной, чтобы помешать выполнению обычных повседневных дел или работы. Боль может сопровождаться недомоганием, анорексией, невозможностью сосредоточиться, апатией и повышенной чувствительностью к свету и шуму.
В отличие от мигрени, боль не усиливается при физической активности (например, подъеме по лестнице) или напряжении, не вызывает тошноты, рвоты или очаговых неврологических симптомов. Головная боль напряжения (ГБН) бывает эпизодической (приступы боли возникают с различной частотой и продолжаются от 30 мин до 1 нед.) или хронической (боль длится от нескольких часов до нескольких месяцев). Некоторые пациенты ощущают болезненность мышц задней поверхности шеи, жевательных мышц или мышц свода черепа. Внезапные приступы пронзительной боли могут возникать в одной половине головы или шеи. ГБН редко заставляет пациентов просыпаться ночью. Ее причиной не являются психологический стресс или эмоциональное напряжение, но они могут стать провоцирующими факторами.
Пациенты могут предъявлять жалобы на депрессию, повышенную тревожность, недостаток сна, утомляемость или сообщить о приеме большого количества лекарств.
Иногда, прежде чем будет установлен диагноз ГБН, возникновение головной боли ошибочно связывают с метеочувствительностью, низким АД, дегенеративными изменениями шейного отдела позвоночника, нарушениями зрения. Точная причина или причины ГБН неизвестны. Полагают, что она возникает в результате аномальной обработки ноцицептивных импульсов в головном мозге.
б) Головная боль, связанная с сосудистыми нарушениями. Ноцицептивная иннервация экстракраниальных и интракраниальных сосудов такова, что боль часто проецируется в какую-либо отдаленную от них область головы. Следовательно, для того чтобы определить точную локализацию нарушения, необходимы специальные диагностические исследования.
• Боль может предшествовать возникновению сосудистых нарушений (расслоению артерии, васкулиту или АВМ).
• Боль может возникнуть одновременно с каким-либо сосудистым нарушением (САК, ВМК, эпидуральной гематомой, ишемическим инсультом, тромбозом венозных синусов, гигантоклеточным артериитом, церебральной аутосомно-доминантной артериопатией с субкортикальными инфарктами и лейкоэнцефалопатией [ЦАДАСИЛ], каротидинией, нарушением венозного оттока при зобе или при патологическом процессе в средостении, феохромоцитомой, преэклампсией, злокачественной гипертензией).
• Боль может появиться после возникновения сосудистого поражения (субдуральная гематома, ВМК, эндартерэктомия).
СОЦВ (также носит название доброкачественной ангиопатии или синдрома Колла-Флеминг). Ранними симптомами этого еще недостаточно изученного состояния являются внезапная сильная, «бьющая как удар грома» головная боль, тошнота, рвота и светобоязнь. Заболевание может возникать спонтанно или после физической нагрузки. Вазоконстрикция вызывает целый ряд неврологических симптомов (дефекты поля зрения, гемиплегию, дизартрию, афазию, нарушения чувствительности, атаксию, судороги). Страдают преимущественно женщины в возрасте от 20 до 50 лет. Факторами, сопутствующими СОЦВ, могут быть беременность, употребление наркотиков, прием некоторых лекарственных препаратов, порфирия, травма головы, внутривенное введение иммуноглобулинов. Попытки терапии этого состояния глюкокортикоидами и антагонистами кальция оказались неэффективными. СОЦВ нужно дифференцировать с первичным васкулитом ЦНС, САК и синдромом задней обратимой энцефалопатии.
в) Хроническая ежедневная головная боль. Персистирующая головная боль может быть вызвана целым рядом заболеваний или состояний.
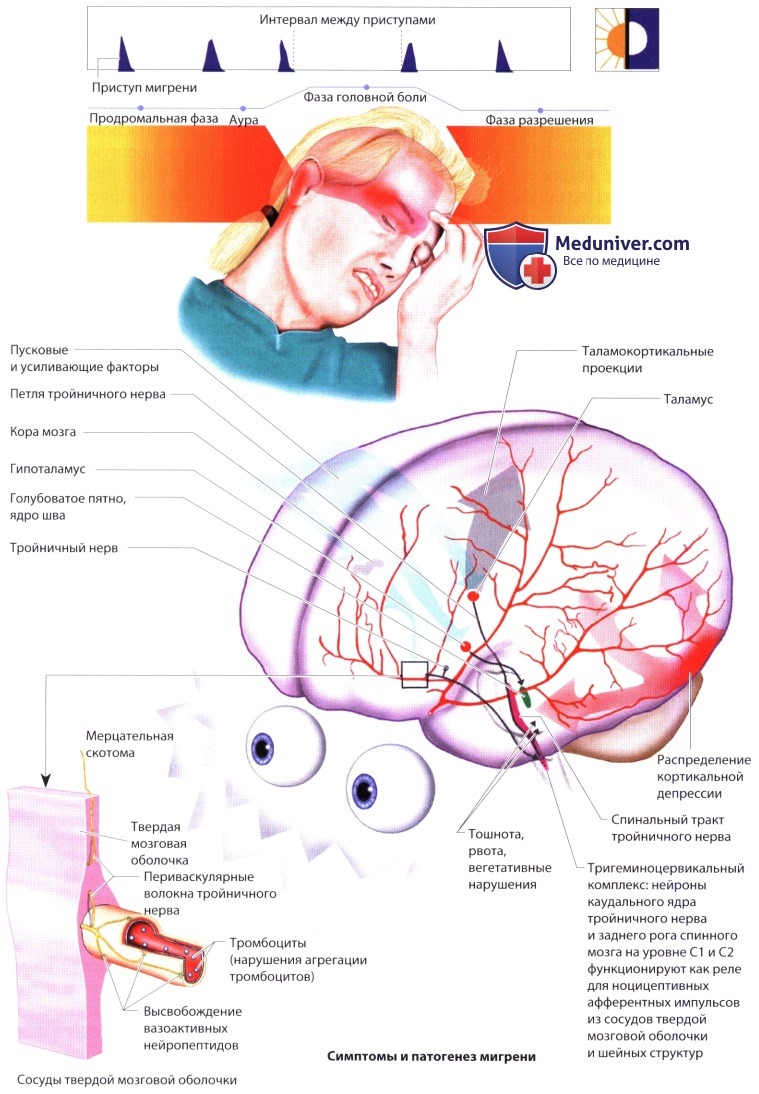
г) Мигрень. Мигрень - это периодически возникающая головная боль, которая часто сопровождается тошнотой и повышенной чувствительностью к свету и шуму (фото- и фонофобия). Типичный приступ состоит из продромальной фазы, ауры, фазы собственно головной боли и фазы разрешения. Характер приступа часто меняется со временем. Провоцирующими факторами могут стать голод, яркий свет, громкие звуки, перенапряжение, стресс, смена погодных условий или гормональные изменения (менструация), алкоголь и избыточный сон (мигрень выходного дня). Продолжительность приступа обычно составляет 4-72 ч.
1. Продромальная фаза. Приступу мигрени могут предшествовать различные продромальные феномены, длящиеся от нескольких часов до 2 дней. Многие пациенты жалуются на повышенную чувствительность к запахам и шуму, раздражительность, беспокойство, сонливость, усталость, невозможность сосредоточиться, повышенную тревожность, депрессию и полиурию. У детей основной жалобой является боль в животе и головокружение.
2. Аура. Аура состоит из обратимых очаговых мозговых симптомов, которые предшествуют фазе собственно головной боли. Эти симптомы обычно развиваются постепенно, в течение 5-20 мин и длятся менее 1 ч, но могут продолжаться и целую неделю (пролонгированная аура). У большинства пациентов головная боль начинается без предшествующей ауры (обычная, или простая, мигрень), другие испытывают ауру (классическая мигрень). В некоторых случаях приступ ограничивается аурой (головная боль не возникает; «эквивалент мигрени»). Для ауры типичны разнообразные нарушения зрения: появление перед глазами колеблющихся линий (напоминающих струи теплого воздуха), кругов, вспышек (фотопсия) или зигзагообразных линий (тейхопсия, мерцательная скотома). Эти объекты бывают белыми или окрашенными, они вызывают дефекты поля зрения и обычно имеют мерцающие края. Относительно часто возникает односторонняя парестезия (покалывание или ощущение холода в руке или в области лица, губ и языка). Может возникнуть дисфазия и дизартрия.
3. Фаза головной боли. Большинство пациентов (60%) жалуются на пульсирующую или непрерывную боль в одной половине головы (гемикрания). Другие ощущают боль во всей голове, особенно позади глаз, на задней поверхности шеи или в висках. Мигренозная головная боль усиливается при физической активности и часто сопровождается недомоганием, анорексией, тошнотой и рвотой.
4. Фаза разрешения характеризуется вялостью, невозможностью сосредоточиться и повышенной болевой чувствительностью головы.
5. Патофизиология. Даже между приступами пациенты, страдающие мигренью, обладают (генетически детерминированной) повышенной чувствительностью к целому ряду стимулов. Полагают, что это обусловлено нарушениями в моноаминергических (серотонин, дофамин) чувствительных областях гипоталамуса и таламуса. Полагают также, что мигренозная аура возникает в результате распространения кортикальной депрессии (волна деполяризации нейронов и глии). Это явление сопровождается олигемией (обычно не превышающей степени, при которой наступает ишемия мозга) с активацией тройничного нерва. Мигрень без ауры, по-видимому, возникает в медиальных отделах ствола мозга.
Окончания периваскулярных С-волокон тройничного нерва твердой мозговой оболочки (тригеминоваскулярная система) выделяют вазоактивные нейропептиды (субстанцию Р, нейрокинин А и кальцитонин ген-связанный пептид), что вызывает (асептическое) нейрогенное воспаление. Эта ноцицептивная информация передается в каудальное ядро тройничного нерва (тригеминоцервикальный комплекс), а затем в таламус. Перцепция боли опосредуется таламокортикальными проекциями. Импульсы, идущие из каудального ядра тройничного нерва к верхнему слюноотделительному ядру, при посредстве лицевого нерва и крылонёбного ганглия вызывают вегетативные симптомы. Боль модифицируется в периакведуктальном сером веществе, гипоталамусе и голубоватом пятне.
У ближайших родственников больных мигренью ее риск в 1,5—4 раза выше, чем у других людей. При редко встречающейся семейной гемиплегической мигрени были обнаружены генетические мутации.
д) Лицевая боль:
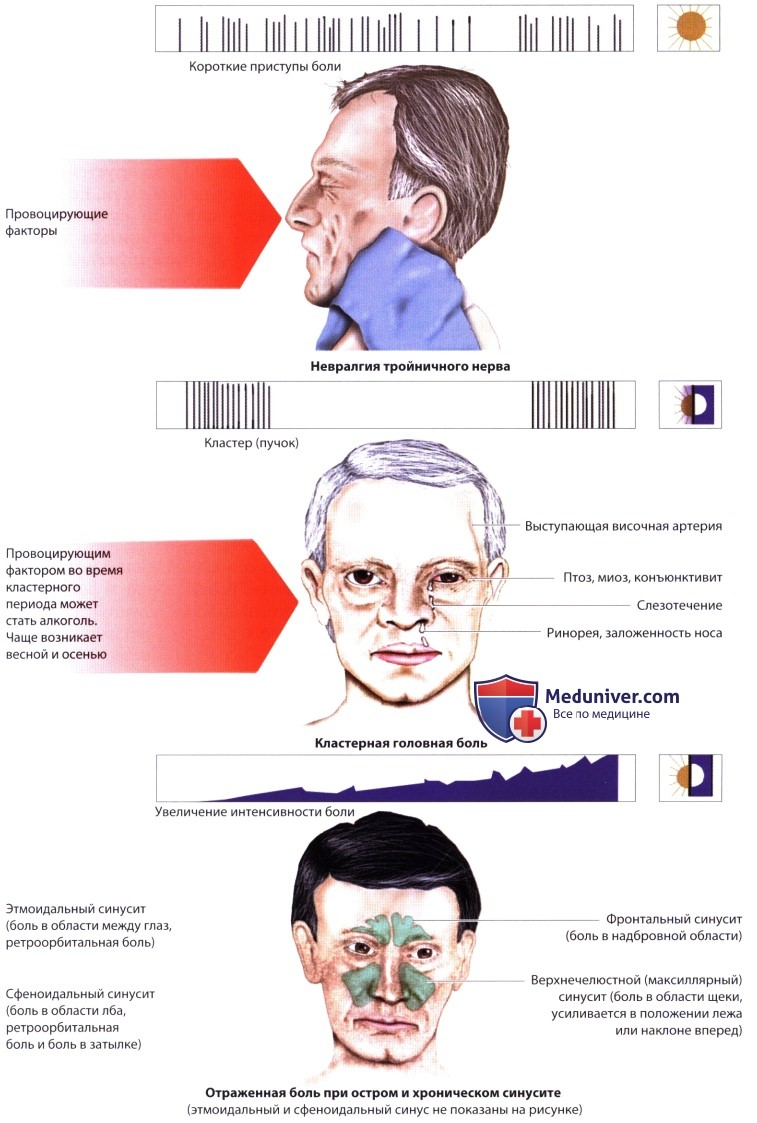
1. Невралгия тройничного нерва (tic douloureux) характеризуется внезапным возникновением резкой интенсивной боли (после пробуждения). Затем следует несколько коротких приступов (каждый менее 2 мин). Пусковым фактором может стать какой-либо незначительный стимул (жевание, глотание, прикосновение к лицу, холодный воздух, чистка зубов, бритье). Боль локализуется в области иннервации одной или двух ветвей тройничного нерва, обычно V2 и/или V3. Она не затрагивает область, иннервируемую ветвью V1, или одновременно обе половины лица. Приступы могут повторяться в течение нескольких недель или месяцев либо самопроизвольно исчезать на длительный период. Невралгию ветви V3 иногда ошибочно расценивают как одонтогенную боль, что может закончиться удалением здорового зуба.
Следует различать классическую (идиопатическую) и вторичную (симптоматическую) невралгию тройничного нерва. Основной причиной классической формы невралгии тройничного нерва служит компрессия его корешка в том месте, где он выходит из ствола мозга, ветвью верхней мозжечковой артерии. Симптоматическая невралгия тройничного нерва может быть следствием опухоли мостомозжечкового угла, PC или сосудистой мальформации.
2. Нейропатия тройничного нерва обычно является вторичной и возникает при патологии его ядра, ганглия, преганглионарных или постганглионарных волокон. Идиопатическая форма встречается редко. В процесс вовлекаются чувствительные (онемение, боль) или двигательные волокна.
3. Кластерная головная боль. Кластерные приступы жгучей, пульсирующей, мучительной боли развиваются в течение нескольких минут и длятся от 15 мин до 3 ч. Боль почти всегда возникает в одной половине головы, позади или вокруг глаза и может распространяться на область лба, виска, уха, рта, челюсти, горла или задней поверхности шеи. Приступы обычно начинаются ночью, заставляя пациентов просыпаться, но бывают и в дневное время. Период, в течение которого происходит серия приступов (кластерный период), продолжается 1-3 мес., сменяясь затем периодом ремиссии продолжительностью в несколько месяцев и даже лет. Провоцирующими факторами могут стать физическая нагрузка, алкоголь, гистамин, нитраты. Прикладывая тепло к области глаза или надавливая на висок, пациент может немного облегчить боль.
В отличие от мигрени, во время приступа кластерной головной боли возникает беспокойство или возбуждение. Этот тип головной боли чаще возникает у мужчин. Многие пациенты курят и регулярно употребляют алкоголь. Головная боль сопровождается ипсилатеральными вегетативными нарушениями. Возникают односторонние глазные и назальные симптомы (слезотечение, конъюнктивит, неполный синдром Горнера, фотофобия, отек века, заложенность носа, ринорея), а также другие вегетативные расстройства (покраснение лица, болезненность височной артерии, тошнота, диарея, полиурия, колебания АД, сердечная аритмия, ипсилатеральная потливость).
Вероятно, пусковой механизм приступов и их периодичность связаны с гипоталамусом, так как одной из его функций является регуляция циркадианных ритмов. Боль возникает при активации области ядер тройничного нерва и области парасимпатических ядер.
4. Пароксизмальная гемикрания. Ежедневные приступы возникают чаще (более 5 раз в день) и длятся меньше (2-30 мин), чем при кластерной головной боли. Пароксизмальная гемикрания чаще возникает у женщин. Боль купируется индометацином.
5. SUNCT-синдром. Так называют кратковременную (short-lasting) одностороннюю (unilateral), подобную невралгии (neuralgiform) боль, возникающую вокруг глазницы и сопровождающуюся инъекцией конъюнктивы (conjunctival injection) и слезотечением (tearing). Приступы длятся несколько секунд, но возникают очень часто (3-200 раз в день). Если слезотечение или конъюнктивит возникают изолированно или появляются другие вегетативные симптомы, такой синдром называется SUNA, т.е. кратковременная (short) односторонняя (unilateral) подобная невралгии (neuralgiform) боль с краниальными автономными (autonomic) симптомами.
6. Тригеминальная автономная цефалгия. Специфическая группа первичных головных болей, объединяющая кластерную головную боль, пароксизмальную гемикранию, SUNCT- и SUNA-синдромы.
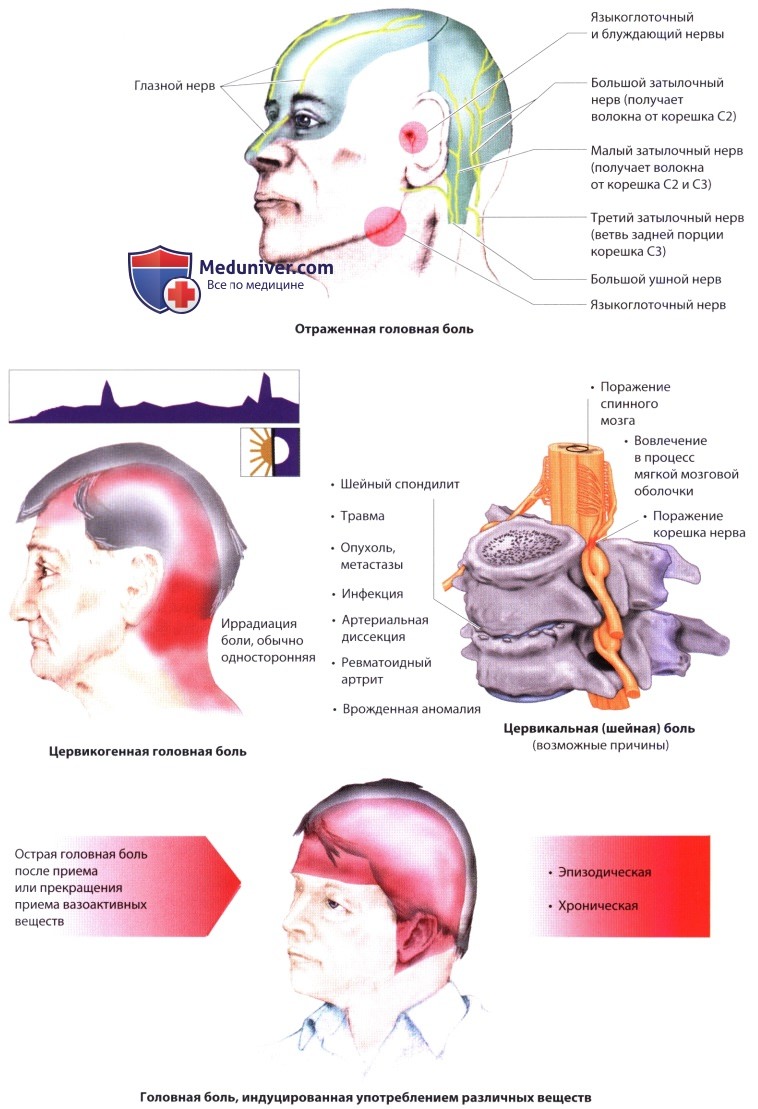
е) Отраженная (иррадиирующая) головная боль. Отраженная боль ощущается далеко от того места, где возникают ноцицептивные импульсы. Ткань мозга нечувствительна к боли. Крупные краниальные и проксимальные интракраниальные сосуды, а также твердая мозговая оболочка супратенториальных структур получают ноцицептивную иннервацию от глазного нерва (V1), а структуры задней черепной ямки иннервируются ветвями С2.
Так как ноцицептивные импульсы от передней и средней черепных ямок, венозных синусов, серпа мозга и верхней поверхности намета мозжечка следуют по ветви V1, боль ощущается в области глаза и в лобно-теменной области. Таким же образом боль, возникающая на нижней поверхности намета мозжечка, в задней черепной ямке и в области двух или трех верхних шейных позвонков, проводится ветвями верхнешейных спинномозговых нервов (С2) и иррадиирует в область затылка и на заднюю поверхность шеи. Небольшие участки твердой мозговой оболочки в задней черепной ямке иннервируются IX и X ЧН; боль, возникающая здесь, иррадиирует в область уха и горло.
Эти нейроанатомические связи объясняют, почему боль из верхней области шеи иррадиирует в глаз (общая иннервация волокнами тройничного нерва) и почему при ГБН и мигрени возникает боль в шее (тригеминоцервикальный комплекс).
ж) Цервикогенная головная боль. Боль, исходящая из шейного отдела позвоночника и затылочной области, воспринимается как боль в шее и плечах и может иррадиировать в область лба и глаза. Движения шеи ограничены. Боль обычно постоянная, без циркадианных изменений, но может усиливаться в дневное или ночное время, а также при активных и пассивных движениях головы. Обычно имеются мышечные спазмы и миофасциальная боль. Диагноз не должен базироваться только на данных визуализирующих исследований шейного отдела позвоночника (шейный спондилез и остеохондроз).
Причинами цервикогенной головной боли являются невралгия, аневризмы (позвоночной артерии, внутренней сонной артерии), боковое атлантоаксиальное сочленение и шейно-язычный синдром (односторонняя боль в затылке с ипсилатеральной парестезией половины языка; пусковым механизмом служит резкое движение головы, например, при ревматоидном артрите).
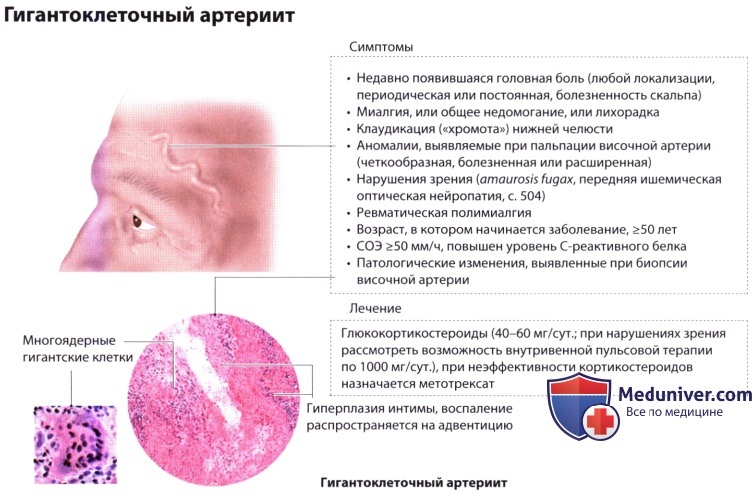
з) Головная боль, связанная с употреблением различных веществ или их отменой:
1. Острая головная боль может возникнуть в результате действия целого ряда вазоактивных веществ. Причиной может стать алкоголь или прекращение его приема (похмельный синдром), прекращение потребления кофеина и никотина, глутамат натрия, кокаин, марихуана, дипиридамол, силденафил, доноры окиси азота (такие как изосорбида динитрат и молсидомин), диги-дропиридины (дилтиазем, нифедипин, вера-памил). Боль обычно локализуется в лобной или в лобно-височной области. Ее характер давящий, колющий или пульсирующий. К боли могут присоединиться тошнота, стеснение в груди, головокружение, дискомфорт в животе, трудности при концентрации и нарушения сознания.
2. Медикаментозно-индуцированная головная боль. У пациентов с периодически возникающей или хронической головной болью повышен риск передозировки или неконтролированного приема лекарственных препаратов (анальгетиков, опиоидов, триптанов, алкалоидов спорыньи), так называемой абузусной головной боли. При передозировке лекарственных препаратов боль возникает в дневное время. Она давящая или пульсирующая, одно- или двусторонняя, может сопровождаться общим недомоганием, тошнотой, рвотой, фоно- и фотофобией. Кроме того, пациенты жалуются на нарушения внимания, сна, нечеткое зрение, ощущение холода и перепады настроения.
Такие пациенты предпочитают принимать таблетки даже при легкой боли, так как опасаются ее усиления. В конце концов у них развивается толерантность к лекарственным препаратам, что приводит к увеличению их доз. При этом эпизодическая мигрень или ГБН становятся хроническими. Среди других побочных эффектов лекарственных препаратов — эрготизм, гастрит, язвы желудка и кишечника, почечная недостаточность, физическая зависимость и эпилептические припадки.


и) Лечение первичной головной боли. Эффективное лечение головной боли требует установления правильного диагноза. Чаще всего пациенты страдают ГБН и мигренью.
Головная боль часто связана с тревогой, например, пациент боится опухоли мозга или имеет социальные проблемы (отсутствие работы, одиночество, стресс).
При планировании лечения очень важен хороший контакт между пациентом и врачом. Необходимо выяснить, какие лекарственные препараты принимает или принимал пациент, какие психологические факторы на него действуют, так как простое изменение лекарственной терапии может быть неэффективным. Пациентов учат самостоятельно облегчать боль путем изменения образа жизни. Им советуют уменьшить употребление алкоголя и кофе, изменить диету, регулярно выполнять физические упражнения, наладить регулярный сон. Кроме того, пациентам предлагают нефармакологическую помощь: релаксирующий тренинг, использование метода биологической обратной связи (biofeedback), лечение стресса, ведение дневника боли и другие виды психологической помощи.

- Читать "Эпилепсия - характеристика кратко"
Редактор: Искандер Милевски. Дата публикации: 1.4.2020

