Туберкулиды: виды, клиника, диагностика
Скрофулезный лишай, индуративную эритему, папулонекротические туберкулиды, диссеминированную милиарную волчанку лица и другие кожные поражения с довольно экзотическими названиями исходно включали в группу туберкулидов.
Одновременно с резким снижением заболеваемости и появлением эффективных методов лечения туберкулеза в развитых странах туберкулиды также стали редкостью. Однако это не относится к регионам, где туберкулез еще остается распространенным заболеванием, а в связи с недавним всплеском заболеваемости туберкулезом, связанным со СПИДом в некоторых западных странах, туберкулиды вновь стали наблюдаться.
Патогенетическая взаимосвязь туберкулидов и туберкулеза все еще плохо понятна. Хотя такая взаимосвязь для некоторых туберкулидов не оставляет сомнения, в других случаях она представляется совсем маловероятной.
В одной группе больных при помощи метода ПЦР из таких кожных поражений, как индуративная эритема/узловой васкулит и папулонекротический туберкулид, была выделена ДНК М. Tuberculosis, однако в другой группе больных во всех случаях были получены отрицательные результаты. Таким образом, инфицирование может быть прямо или косвенно связано с некоторыми случаями заболевания, однако не всегда, и значение метода ПЦР для исследования кожных поражений может быть разным в зависимости от клинических условий.
С учетом этих знаний противотуберкулезная терапия может сыграть положительную роль в некоторых случаях, однако не в 100%. Возможно спонтанное излечение, а некоторые пациенты хорошо отвечают на другие методы терапии. Хотя саркоидоз не рассматривается как туберкулид, имеются предположения о том, что он является результатом иммунологической реакции в ответ на микобактериальные антигены.
Ниже обсуждаются состояния, для которых в большинстве случаев имеются научные доказательства в пользу туберкулезной этиологии.

а) Скрофулезный лишай:
1. Эпидемиология и патогенез. Скрофулезный лишай — нечастое лишаевидное поражение, обусловленное гематогенным распространением микобактерий у лиц с выраженной сенсибилизацией к М. tuberculosis. Это состояние обычно связано с хроническим туберкулезом лимфатических узлов, костей или плевры; оно также было описано после вакцинации БЦЖ и на фоне инфекций, вызываемых внутриклеточной М. avium.
2. Клиника. Поражения обычно ограничены туловищем и наиболее часто возникают у детей и подростков с активным туберкулезом. Поражения представлены мелкими, плотными безболезненными плоскими желтоватыми или розовыми папулами, расположенными в области волосяных фолликулов или рядом с ними и в некоторых случаях могут быть покрыты мелкими чешуйками. По характеру расположения эти поражения очень напоминают лишай. Иногда они могут сливаться, образуя неровные дискоидные бляшки. Поражения сохраняются в течение нескольких месяцев, однако иногда возможно спонтанное обратное развитие. Противотуберкулезная терапия позволяет полностью излечить поражения в течение нескольких недель.
3. Гистология. Вокруг волосяных фолликулов или не затрагивая придатки кожи развиваются поверхностные туберкулоидные гранулемы. При гистологическом исследовании микобактерии не выявляются, и их нельзя выделить при помощи культурального исследования биопсийного материала.
4. Дифференциация представлена в блоке ниже.

б) Папулонекротический туберкулид:
1. Эпидемиология. Папулонекротический туберкулид — это симметричное поражение, представленное некротизирующимися папулами, которые возникают на коже головы и заживают с формированием рубцов. Этот вариант туберкулида преимущественно возникает у детей и молодых взрослых. Такие поражения обнаруживаются редко, и могут чаще наблюдаться в популяциях с высокой распространенностью туберкулеза.
2. Этиология и патогенез. Как правило, бактерии из очагов поражения выделить не удается. В большинстве случаев при пробе с туберкулином выявляется положительная реакция. Часто одновременно больной страдает туберкулезом легких или внелегочной формой туберкулеза. Описаны случаи возникновения папулонекротического туберкулида после ВО. На фоне противотуберкулезной терапии очаги хорошо отвечают на лечение вне зависимости от наличия другого очага туберкулеза.
По данным исследований ДНК, М. tuberculosis в кожных поражениях у пациентов с папулонекротическим туберкулидом выявляется приблизительно в 50% случаев. У одного пациента была выявлена инфекция, вызванная М. kansasii.
В некоторых случаях папулонекротический туберкулид может сопровождаться системной красной волчанкой, артритом или узловатой эритемой. Хотя папулонекротический туберкулид классифицируется как id-реакция и поэтому, по определению, не является следствием прямого поражения кожи микроорганизмом, некоторые очаги дают положительный результат при культуральном анализе. Представляется более вероятным, что папулонекротический туберкулид является реакцией на крупнодисперсный туберкулезный антиген, а в некоторых случаях также на живые организмы.
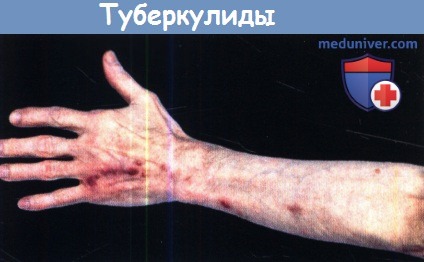
3. Клиника и симптомы. Наиболее часто поражаются разгибательные поверхности конечностей, ягодиц и нижняя часть туловища, однако очаги могут широко распределяться по поверхности тела, распространяются симметрично и представлены диссеминированными группами темно-серых или темно-красных папул с центральным вдавлением и коркой, плотно прилежащей к кратерообразной язве. Поражения подвергаются спонтанному обратному развитию и оставляют после себя изрытые рубцы.
4. Гистология. Характерны клиновидные некротические зоны в верхних слоях дермы, распространяющиеся на эпидермис. Воспалительный инфильтрат, окружающий зону некроза, может быть неспецифическим, однако обычно имеет специфичную для туберкулида картину. Весьма характерно поражение кровеносных сосудов, проявляющееся облитерирующим или в некоторых случаях гранулематозным васкулитом, приводящим к тромбозам и полной окклюзии просвета сосудов.
5. Дифференциальная диагностика представлена в блоке ниже.

- Рекомендуем далее ознакомиться со статьей "Современное лечение туберкулеза кожи"
Редактор: Искандер Милевски. Дата публикации: 7.4.2019

