Синдром эпидермального невуса - причины, клиника, прогноз, лечение
Синдром эпидермального невуса - краткий обзор:
- Синдром эпидермальных невусов представляет собой сочетание любого типа эпидермального невуса с различными аномалиями развития кожи, глаз, нервной системы, скелета, сердечно-сосудистой или мочеполовой систем.
- Описано шесть синдромов эпидермального невуса: синдром Протея, врожденная гемидисплазия с ихтиозиформным невусом и дефектами конечностей, пигментокератотический факоматоз, сальный невус, невус Бекера и комедоновый невус.
- Развивается одинаково часто у мужчин и у женщин, возникая в течение первых 40 лет жизни.
- Синдром эпидермальных невусов следует подозревать у пациентов с распространенными эпидермальными невусами или у пациентов с эпидермальными невусами и системными аномалиями развития.
- Обследование и тактика ведения: требуется междисциплинарный подход с привлечением дерматологической, педиатрической, офтальмологической, неврологической, ортопедической служб и пластической хирургии.
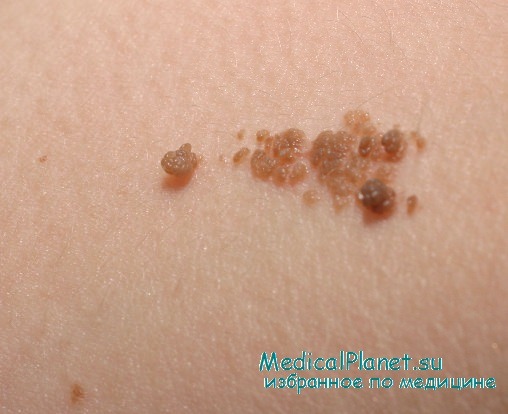
Синдром эпидермального невуса также известен как синдром Шиммелъпеннинга, синдром Фойерштайна-Мимса и синдром Соломона. Этот синдром представляет собой сочетание любого типа эпидермального невуса с различными аномалиями развития кожи, глаз, нервной системы, скелета, сердечно-сосудистой или мочеполовой систем. Описано шесть синдромов эпидермального невуса: (1) синдром Протея, (2) врожденная гемидисплазия с ихтиозиформным невусом и дефектами конечностей, (3) пигментокератотический факоматоз, (4) сальный невус, (5) невус Бекера и (6) комедоновый невус. Некоторые авторы утверждают, что синдром эпидермальных невусов является совокупностью многих различных синдромов.
Happle предположил, что синдром эпидермального невуса является не отдельной нозологической единицей, а состоит, по крайней мере, из шести отдельных заболеваний, различных по генетическому происхождению, но объединенных общей характерной чертой—мозаицизмом. Эти заболевания включают синдром Шиммельпеннинга, синдром комедонового невуса, синдром пигментного пигментного волосатого эпидермального невуса, синдром Протея, врожденную гемидисплазию с ихтиозиформным дерматитом и дефектами конечностей.
а) Эпидемиология. Синдром эпидермальных невусов поражает мужчин и женщин одинаково часто и развивается в течение первых 40 лет жизни. Наследование спорадическое, однако есть единичные сообщения о семейной передаче. Хотя точная заболеваемость синдромом эпидермальных невусов неизвестна, в исследовании 119 случаев эпидермальных невусов было показано, что у 33% пациентов обнаруживалась по крайней мере одна внекожная аномалия развития, у 16% выявлено две и более аномалии, у 10%—три или более аномалии, у 5% диагностировано пять или более аномалий развития.
б) Клиника синдрома эпидермального невуса. Solomon и Esterly представили детальный подсчет спектра эпидермальных невусов, обнаруженных при синдроме эпидермального невуса. Они описали семь типов высыпаний. У большинства пациентов наблюдался унилатеральный невус; у 20% пациентов имелся иглистый ихтиоз; у остальных 20% пациентов выявлялась так называемая акантотическая форма эпидермального невуса.
Эти высыпания были представлены крупными унилатеральными слабо шелушащимися коричневыми бляшками. Линейные сальные невусы выявлялись примерно у 10% пациентов, с расположением на волосистой части кожи головы и лица. Локализованный линейный веррукозный невус и бархатистый эпидермальный невус в области подмышечных ямок, схожие с чернеющим акантозом, наблюдались реже. У некоторых пациентов отмечалось сочетание различных типов высыпаний.
В таблице ниже перечислены изменения кожи и слизистых оболочек, которые могут выявляться у пациентов с синдромом эпидермальных невусов. Гемангиомы и изменения пигментации обнаруживались у 10-20% пациентов. Реже обнаруживались аномалии волос, аномалии развития зубов, ассоциированные с эпидермальными невусами на слизистой оболочке и дерматомегалией. Последнее состояние включает утолщение кожи, повышение ее температуры и усиление роста волос в этой области. Как обсуждалось ранее, в пределах эпидермального невуса могут развиваться различные опухоли кожи.

Сообщалось о целом ряде аномалий развития скелета. Частота развития патологических изменений скелета варьирует от 15 до 70%.
Неврологические аномалии развития встречаются в 15-50% случаев.
Аномалии развития глаз возникают у 9-30% пациентов с синдромом эпидермальных невусов.
Как и в изолированных эпидермальных невусах, злокачественная трансформация может возникать в пределах эпидермальных невусов. Чаще эти изменения развиваются в сальном невусе. Возможно, менее известна ассоциация синдрома эпидермальных невусов со злокачественными опухолями внутренних органов.
Сообщалось о развитии следующих опухолей с более высокой частотой и в более раннем возрасте у пациентов с синдромом эпидермальных невусов: опухоли мочеполовой системы (опухоль Вильмса, невробластома, метастатическая карцинома из переходного эпителия мочевого пузыря и рабдомиосаркома мочевого пузыря); опухоли желудочно-кишечного тракта (аденома печени, аденокарцинома слюнных желез и карцинома пищевода и желудка); и опухоли центральной нервной системы (астроцитома, смешанная глиома и менингиома). Карцинома молочной железы, мандибулярная амелобластома, хондрома, одонтома и эндометриома также ассоциированы с синдромом эпидермальных невусов. Однако эти ассоциации не были подтверждены исследованиями, проводимыми по схеме «случай-контроль».
в) Лечение синдрома эпидермального невуса. У пациентов с распространенными эпидермальными невусами или у пациентов с эпидермальными невусами и системными аномалиями развития следует подозревать синдром эпидермальных невусов. При обследовании и ведении таких пациентов требуется междисциплинарный подход с привлечением дерматологической, педиатрической, офтальмологической, неврологической, ортопедической служб и пластической хирургии. Необходимо тщательно собирать анамнез, уделяя пристальное внимание особенностям развития, эпилептическим припадкам в анамнезе, а также аномалиям развития костей, глаз и мочеполовой системы.
Требуется тщательное неврологическое, офтальмологическое и ортопедическое обследование, осмотр слизистых оболочек и кожи. Большинство случаев синдрома Протея вызываются мозаичной активирующей мутацией в гене АКТ 1. Следует запланировать программу регулярных обследований.
- Рекомендуем далее ознакомиться со статьей "Лишай линейный - этиология, гистология, прогноз, лечение"

