Техника операций на латеральном ногтевом валике: вросшем ногте
Опухоль латерального ногтевого валика можно удалить перфоратором диаметром 2-4 мм. Доброкачественные опухоли удаляют эллиптическим клиновидным иссечением ткани латерального бокового валика и латеральной ногтевой стенки. При злокачественных опухолях, таких как болезнь Боуэна, иссекают весь латеральный ногтевой валик или применяют микрографическую хирургию по Мосу с заживлением путем вторичного натяжения.
Вросшие ногти. Состояние вросшего ногтя наблюдается в основном на большом пальце стопы. Оно возникает при проникновении ногтевой пластинки в кожную ткань или в ногтевой желобок. В результате, независимо от вызвавшей его причины, вросший ноготь имеет ногтевое ложе, слишком узкое для ногтевой пластинки, поэтому лечение направлено на коррекцию этого несоответствия.
а) Дистальное врастание ногтя. К этому состоянию может привести хирургическое удаление или потеря пальца на стопе в результате травмы, такой как «палец теннисиста». Дистальные подногтевые ткани, лишенные физиологического противодавления ногтевой пластинки, гипертрофируются, и вновь образующаяся ногтевая пластинка упирается в дистальную стенку. Для коррекции этого состояния проводится клиновидная эксцизия в форме полумесяца вокруг дистальной фаланги.
Клин не должен превышать 4 мм в точке максимальной ширины и должен отделяться от кости. Дефект закрывают монофиламентным швом 5-0, который снимают через 12-14 дней.
б) Ретронихия. Ретронихия представляет собой возобновление проксимального роста ногтя, которое происходит, когда ноготь внедряется назад в проксимальный ногтевой валик. Полезным инструментом для ранней диагностики этого состояния является сонография. Излечение достигается при авульсии ногтевой пластинки в сочетании с дополнительными медицинскими мероприятиями.
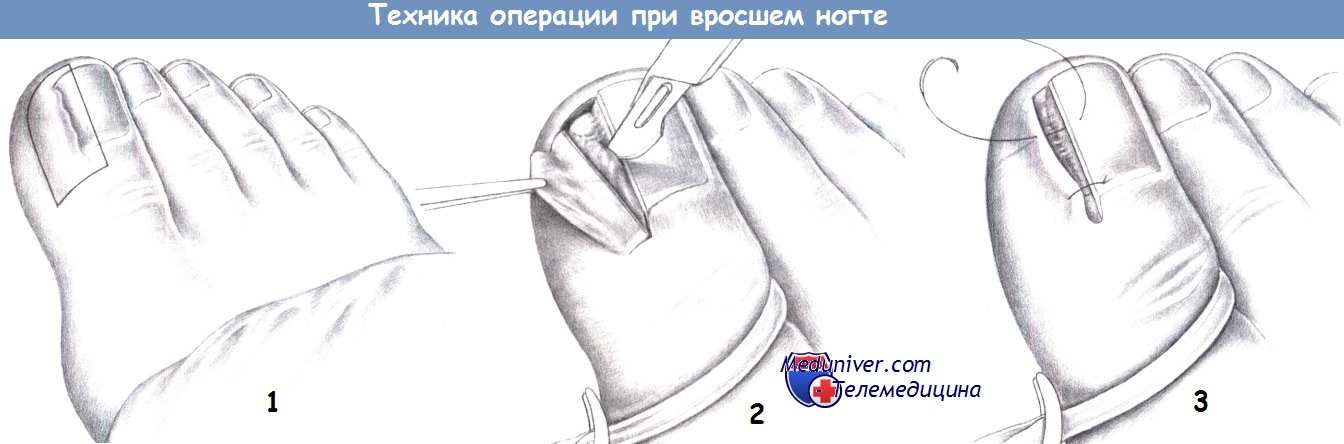
в) Юношеские (подкожные) вросшие ногти. Юношеский или подкожно вросший ноготь является самой распространенной формой вросшего ногтя. Обычно ноготь врастает с медиальной стороны, но часто это происходит с обеих сторон. Чтобы уменьшить опухоль, пациент нередко пытается обрезать врастающий уголок под воспаленной и опухшей мягкой тканью. Из оставшегося участка образуется ногтевой шип, пронзающий эпителий латерального ногтевого желобка, что вызывает вторичную инфекцию и образование избыточной грануляционной ткани.
Лечение на ранних стадиях должно быть консервативным, но требует строгого соблюдения пациентом предписанного режима. Ступню погружают в теплую воду с мыльный раствором йод-новидона, затем под местной анестезией удаляют ногтевой шип и помещают ватный жгутик между ногтем и боковым ногтевым валиком. Жгутик необходимо постоянно увлажнять дезинфицирующим средством.
Для окончательного излечения, в результате которого ноготь необратимо сужается, проводится хирургическая эксцизия или, лучше, химическая супрессия латерального рога ногтевого матрикса. Одна пятая латеральная часть ногтевой пластинки отделяется ногтевым элеватором от проксимального ногтевого валика и подногтевой ткани. Затем выполняется продольный вырез щипчиками или ножницами-кусачками для ногтей и удаление с помощью жесткого кровоостанавливающего зажима. Латеральный рог матрикса прижигают свежим раствором сжиженного фенола (88% раствор). Кроме того, необходимо обескровленное поле, поскольку кровь дезактивирует фенол.
Поэтому гемостаз сопровождают турникетом, а пространство под проксимальным ногтевым валиком тщательно очищают от крови стерильным марлевым тампоном. Окружающую участок кожу защищают с помощью вазелинового желе. Фенол втирают в эпителий матрикса в течение трех минут аппликатором с ватным наконечником, который меняют 2-3 раза. Боль после операции минимальная, поскольку фенол оказывает местное обезболивающее действие и является асептиком. Эпителий матрикса отторгается, и в течение 2-6 недель обычно наблюдается мокнутие. Ежедневные ножные ванны с мыльным раствором йод-повидона ускоряют заживление.
Кроме фенола и гидроксида натрия, для частичной эктомии матрикса применяется 100% трихлоруксусная кислота. Рана почти всегда заживает в течение двух недель без длительного выделения экссудата. Боль слабая и преходящая.
г) Избыточно выпуклый ноготь. Избыточная выпуклость может наблюдаться только на большом пальце стопы или на всех пальцах. Это состояние может быть настолько болезненным, что даже простое прикосновение простыней становится невыносимым.
При легком состоянии применяется методика ногтевых скоб, которая нацелена на коррекцию изогнутой вглубь деформации ногтя, путем сохранения постоянного напряжения ногтевой пластинки. Проволочная скоба из нержавеющей стали помещается на ногтевую пластинку. В течение 6 месяцев скобу многократно регулируют, приспосабливая к постепенному уменьшению изгиба, что приводит к безболезненной коррекции выпуклости ногтя. Однако поскольку патологические изменения подлежащей кости сохраняются, обычно развивается рецидив. Следовательно, наиболее простым и эффективным методом лечения, приводящим к окончательному излечению, является каутеризация раствором фенола латерального рога матрикса.
д) Гипертрофия латерального ногтевого валика. Гипертрофия латеральных ногтевых валиков является обычно результатом долговременного состояния вросшего ногтя. Воспаление может варьировать от субклинического до тяжелого. Удаляют примерно одну пятую часть ногтя, вросшего в латеральный ногтевой валик. Затем из латеральной ногтевой стенки большого пальца ступни иссекается эллиптический клин ткани вплоть до кости. Сшивание дефекта оттягивает латеральный ногтевой валик от являющегося причиной гипертрофии латерального края ногтя. В тяжелых случаях эту процедуру можно комбинировать с феноловой каутеризацией латерального рога матрикса. В отличие от приобретенной гипертрофии ногтевого валика у взрослых, у детей врожденная гипертрофия латеральных ногтевых валиков и врожденные латеральные гипертрофические «губы» спонтанно исчезают в течение 12 месяцев.
е) Врожденное смещение ногтя на большом пальце стопы. При врожденном смещении ногтя на большом пальце стопы ноготь обычно смещен латерально, ногтевая пластинка толстая, с поперечными бороздками, коричневатого или зеленоватого оттенка. В 50% случаев это состояние исправляется самостоятельно, без лечения, до 10-летнего возраста. При выраженной деформации ногтя хирургическое лечение снижает риск перманентной дистрофии.
Для лечения необходима ротация массивного лоскута ногтевого аппарата с включением всего ногтя, ногтевого ложа и матрикса, что требует создания внешнего треугольника Бурова. Выполняется эксцентрическая эксцизия в форме полумесяца, чтобы подрезать ногтевой аппарат, с максимальной шириной экс-цизии на внутренней стороне стопы и соответствием той стороне, на которую нужно перенаправить ноготь. Этот полумесяц заканчивается на каждой стороне, заходя на 3-4 мм за самую проксимальную часть проксимального ногтевого валика. Ногтевое ложе и матрикс подрезаются и приподнимаются, пока не становятся видимыми волокна сухожилия разгибателя в месте его соединения с костью, и дорсальный участок латеральной связки дистального межфалангового сустава отделяется.
Края иссеченного треугольника сшиваются вместе, что уменьшает потерю кожной массы. Ногтевой аппарат поворачивают вовнутрь, поскольку максимальная резекция кожи выполняется в основном в дистальном и медиальном направлениях.
- Рекомендуем далее ознакомиться со статьей "Методы криохирургии при болезнях кожи"
Редактор: Искандер Милевски. Дата публикации: 17.10.2019

