Методы обезболивания при операции на коже
а) Местная анестезия. Эффективная анестезия имеет решающее значение для успешного проведения дерматологической хирургической операции. Подавляющее большинство хирургических процедур на коже выполняется под местной анестезией, преимуществами которой являются быстрое начало действия, простота применения и меньшая стоимость, при этом она вызывает минимальное количество осложнений.
Нервы передают стимулы, открывая натриевые каналы, что приводит к притоку ионов натрия в нервную клетку. Это приток вызывает деполяризацию аксона, генерирующего потенциал действия для следующего аксона. Местные анестетики осуществляют свое действие, блокируя натриевые каналы на аксонах нервов. Эта блокада препятствует деполяризации и образованию потенциала действия. Местные анестетики воздействуют на немиелинизированные нервные волокна типа С очень малого диаметра. Эти волокна передают ощущения боли и тепла быстрее и эффективнее, чем миелинизированные нервные волокна типа А, передающие ощущение давления и иннервирующие мышечные волокна. Таким образом, достигается адекватная анестезия при сохранении двигательной функции и ощущения давления.
Местные анестетики состоят из трех единиц: (1) гидрофобного ароматического кольца, (2) гидрофильной аминогруппы и (3) группы-посредника, соединяющей гидрофильную и гидрофобную единицы. Гидрофобное ароматическое кольцо отвечает за способность молекулы диффундировать через мембрану аксона. Гидрофильная аминогруппа поддерживает растворимость вещества в водном растворе и обеспечивает блокаду натриевых каналов аксонов. Участок, соединяющий гидрофильную и гидрофобную группы, может быть либо амидной, либо эфирной группой.
Амидные анестетики, к которым относятся лидокаин, прилокаин, бупивакаин и мепивакаин, метаболизируются печенью посредством деалкилизации и гидролиза микросомальными ферментами. Эфирные анестетики, которые включают прокаин, бензокаин, тетракаин и кокаин, метаболизируются псевдохолинестеразой плазмы и выделяются почками.
б) Выбор анестетика. От характера хирургической процедуры зависит выбор анестетика, идеального для данного случая. Основными параметрами, которые учитываются при выборе анестетика, являются начало действия и продолжительность анестезии. К индивидуальным особенностям пациента, которые принимаются во внимание, относятся аллергический анамнез на определенный класс анестетиков, а также нарушения функций печени или почек. Для простых биопсий и эксцизий эффективную анестезию обеспечивает препарат с быстрым началом и средней продолжительностью действия, такой как лидокаин. В случае более обширных процедур желателен анестетик с большей продолжительностью анестезии, например, бупивакаин. Некоторые врачи предпочитают смешивать анестетик быстрого начала с анестетиком большой длительности действия в одном инъекционном растворе.
в) Эпинефрин. Местные анестетики, за исключением кокаина, обладают сосудорасширяющим действием, приводящим к нежелательному кровотечению на участке операции. Эпинефрин с его мощным сосудосуживающим действием часто добавляется в анестезирующие препараты для уменьшения кровотечения. Эффективными для уменьшения кровотечения на участке операции являются концентрации от 1:100000 до 1:500000. Кроме гемостатического эффекта, эпинефрин уменьшает дисперсию местного анестетика с места операции. Это увеличивает длительность и эффективность анестезии на 100-150%, а также ограничивает потенциал системной токсичности, поскольку в системное кровообращение попадает меньшее количество анестетика.
Эпинефрин является мощным агонистом α- и β-адренергических рецепторов. Абсолютными противопоказаниями к применению эпинефрина в сочетании с местными анестетиками являются плеохромоцитома и гипертиреоидизм. Относительные противопоказания к применению эпинефрина включают тяжелую ишемическую болезнь сердца, неконтролируемую гипертензию, болезни периферических сосудов, беременность и остроугольную глаукому. Кроме того, эпинефрин следует с осторожностью применять у пациентов, принимающих бета-блокаторы, ингибиторы моноаминоксидазы, фенотиазины и трициклические антидепрессанты, поскольку у таких лиц проявляется повышенная чувствительность к действию эпинефрина. В редких случаях у пациентов, принимающих бета-блокаторы, может развиться тяжелая гипертензия вследствие несдерживаемой стимуляции а-рецепторов эпинефрином.
Применение содержащих эпинефрин местных анестетиков в анатомических участках с минимальным коллатеральным кровообращением, таких как пальцы, половой член и кончик носа, является предметом дискуссий. В сообщениях о местном некрозе тканей на этих участках это явление связывалось с сильным сосудосуживающим действием эпинефрина. Более современные наблюдения указывают, что такой некроз на самом деле является результатом избыточного объема использованного анестетика, который физически тампонирует сосуды. Следовательно, местные анестетики в сочетании с эпинефрином считаются безопасными для применения на пальцах, половом члене и кончике носа, если используются в разумно малых объемах. В зонах с сильно ограниченной перфузией рекомендуется применение более низких концентраций эпинефрина (1:500000).
При назначении содержащих эпинефрин анестетиков также могут наблюдаться самостоятельно разрешающиеся системные побочные эффекты. К ним относятся тревога, страх, сердцебиение, тахикардия, диафорез, тремор и гипертензия. Тяжелые побочные действия избыточного применения эпинефрина включают аритмии, остановку сердца и цереброваскулярную геморрагию. При применении адекватных доз у пациентов без значительных противопоказаний эти тяжелые побочные эффекты встречаются крайне редко.
г) Побочные действия местных анестетиков. Наиболее частым побочным эффектом местных анестетиков является боль при применении. Предварительно смешанные препараты местных анестетиков, содержащие эпинефрин, производятся в форме кислого раствора, pH которого для сохранения стабильности эпинефрина выдерживается в диапазоне 3-5. Инъекция такого кислого раствора в ткани часто сопряжена со значительным дискомфортом. Чтобы избежать этого, pH раствора можно скорректировать перед инъекцией до уровня физиологического pH 7,4 путем добавления бикарбоната натрия. Стандартной формулой в этом случае является комбинация одной части 8,4% бикарбоната натрия с 10 частями лидокаина. Этот буферный раствор необходимо использовать вскоре после приготовления, поскольку эпинефрин постепенно деградирует со скоростью 25% в неделю.
Альтернативно, эпинефрин и анестетик можно смешивать непосредственно перед применением, что также обеспечивает нейтральность раствора. В любом случае нейтральный или слегка щелочной раствор имеет дополнительные преимущества более быстрого начала действия и более высокого анестезирующего эффекта, поскольку pH раствора ближе к pH анестетика, а значит, больше анестетика находится в активной ионизированной катионной форме.
Медленное введение анестетика иглой малого калибра (27-30G) также уменьшает боль при инъекции. Шприцы меньших объемов, в частности 1-3 мл, создают меньше давления на месте введения анестетика. Исходя из теории воротного контроля перцепции боли, многократное пощипывание или вибрация в зоне, непосредственно окружающей место инъекции, уменьшает перцепцию укола. Вербальное отвлечение пациента также способствует уменьшению тревожности и дискомфорта при введении анестетика.
Инъекция анестетика в подкожно-жировую клетчатку менее болезненна, чем инъекция в ткань дермы, однако при инъекции в дерму наблюдаются быстрое начало и большая продолжительность действия. Если анестезии подлежит обширная поверхность, начальную инъекцию следует проводить рядом с местом возникновения ощущения и затем двигаться в дистальном направлении. Последующие инъекции, если они необходимы, проводятся через уже анестезированную ткань. Для обезболивания обширных и минимизации дискомфорта зон рекомендуется блокада нервов.
Одним из довольно частых побочных эффектов применения местного анестетика является вазовагальная реакция. Она проявляется бледностью, слабостью, брадикардией, гипотензией, диафорезом и тошнотой. Помещение пациента в позицию Тренделенбурга обычно приводит к полному разрешению этих симптомов в течение нескольких минут. Холодный компресс на лоб и обмахивание для усиления доступа часто помогают успокоить пациента во время такого эпизода. Для минимизации вероятности вазовагальной реакции инъекцию пациентам следует проводить в положении лежа или в положении Тределенберга, что позволяет медперсоналу быть в состоянии большей готовности к купированию возможной реакции. Боль и тревожность при инъекции анестетика могут усилить вазовагальную реакцию, следовательно, вышеупомянутые способы уменьшения дискомфорта при инъекции играют важную роль для снижения вероятности вазовагального ответа.
Аллергия на местный анестетик относится к редким побочным эффектам. Амидные анестетики являются более вероятной причиной аллергических реакций, в то время как аллергические реакции на эфирные анестетики случаются чрезвычайно редко. В случае тяжелых реакций показано введение эпинефрина и мероприятия сердечно-легочной реанимации. К истинным аллергическим реакциям в типичных случаях относятся немедленные реакции типа I, опосредуемые иммуноглобулином Е. Они могут вызывать крапивницу, ангиоотек, бронхоспазм, тахикардию, гипотензию, и, возможно, сердечно-сосудистый коллапс. В случае тяжелых реакций показаны применение эпинефрина и стимуляция сердечно-легочной системы. Реже могут наблюдаться замедленные реакции гиперчувствительности типа IV. Их проявление напоминает аллергический контактный дерматит в течение нескольких дней после инъекции анестетика.
Для пациентов, у которых не выяснен вопрос о наличии аллергической реакции на анестетики, рекомендуется внутрикожный игольный тест на эфирные анестетики, амидные анестетики, метабисульфат натрия и метилпарабены. Альтернативно, в случае небольших процедур временную анестезию без риска аллергической реакции обеспечивает раствор дифенгидрамина гидрохлорида. При его применении могут проявиться побочные эффекты антигистамина, включая значительную сонливость. Внутрикожную инъекцию обычного солевого раствора с консервантом также можно применять для очень коротких процедур. Временная анестезия, которую он обеспечивает, объясняется комбинацией эффекта тампонады нервов и слабого анестезирующего эффекта консерванта — бензоилового спирта.
Токсичность анестетика — редкое осложнение при типичных объемах анестезии, необходимых для дерматологических хирургических процедур. Признаки токсичности обычно не наблюдаются при дозах менее 5,0 мг/кг чистого лидокаина и 7,0 мг/кг лидокаина с эпинефрином 1:100000. При тумесцентной анестезии максимальная безопасная доза увеличивается до 55 мг/кг 0,05-1,0% лидокаина с эпинефрином 1:1000000. Начальные признаки — онемение кожи вокруг рта и покалывание, шум в ушах, головокружение, тошнота и онемение в дистальных отделах конечностей. При добавлении анестетика может произойти значительное угнетение центральной нервной системы с галлюцинациями, припадками и респираторной депрессией. При немного более высоких уровнях анестетика, вызывающих начальное угнетение центральной нервной системы, может наблюдаться токсическое действие на сердечно-сосудистую систему, что проявляется гипотензией, аритмией и даже остановкой сердца.
Токсичность как нервной, так и сердечно-сосудистой систем непосредственно связана с сывороточными уровнями анестетика. Следовательно, при проведении анестезии следует избегать его прямого внутривенного или внутриартериального введения. Для этого необходимо отвести назад поршень шприца после введения иглы перед инфильтрацией анестетика, чтобы убедиться, что игла не находится в сосуде. Риск токсичности повышается при других состояниях, влияющих на метаболизм анестетика. В частности, у пациентов с заболеваниями печени повышаются сывороточные уровни амидных анестетиков из-за нарушения метаболизма и снижения клиренса. Следовательно, в таких случаях необходимы более низкие дозы амидного анестетика или переход на эфирный анестетик.
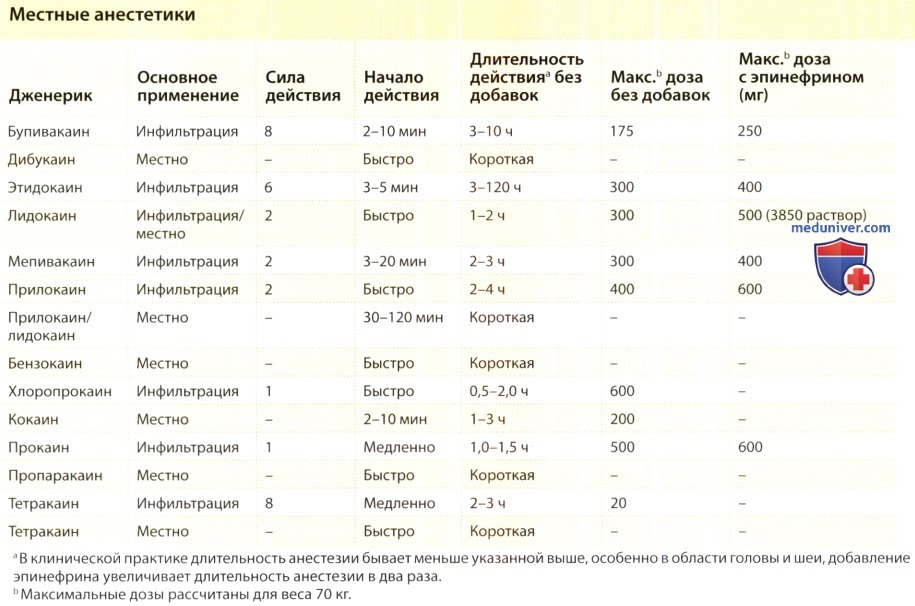
д) Анестезия топическими препаратами. Некоторые местные анестетики выпускаются в форме топических препаратов. При правильном применении эти вещества обеспечивают адекватную анестезию для небольших дерматологичеких процедур, таких как тангенциальные биопсии или сеансы поверхностной лазерной терапии. Эффективность таких препаратов на нормальной коже ограничена способностью проникновения в роговой слой. Поэтому для достижения эффекта большинству из них требуется более продолжительное время аппликации и/или окклюзия.
LMX представляет собой топический крем лидокаина на липосомальной основе. Он выпускается в 5% и 4% концентрациях. Крем ЭМЛА/EMLA (эутектическая смесь местных анестетиков) состоит из комбинации 2,5% лидокаина и 2,5% прилокаина. LMX и EMLA более эффективны, чем другие местные препараты, в частности 4% гель тетракаина и Бетакаин-LA (смесь прилокаина и лидокаина в жидкой парафиновой мази). Для начала действия LMX обычно требуется 30-минутная аппликация с окклюзией или без нее, а для ЕМ LА— один час с окклюзией. Несколько исследований показали, что 30-минутное применение LMX без окклюзии обеспечивает такую же анестезию, что и часовая аппликация EMLA с окклюзией. Следует осторожно применять большое количество топических препаратов, содержащих прилокаин, у маленьких детей, а также у лиц с нарушением кожного барьера, поскольку прилокаин способен вызвать метгемоглобулинемию.
Криогены, такие как этилхлорид, также обеспечивают краткую анестезию для небольших процедур или же введения иглы. Подобным же образом кубик льда на месте инъекции значительно уменьшает дискомфорт от инъекции у беспокойных пациентов.
Слизистые оболочки быстро обезболиваются при применении местных препаратов благодаря легкости пенетрации. Капли тетракаина или пропаракаина быстро обеспечивают эффективную анестезию конъюнктив и роговицы. Бензокаин и лидокаин помогают достичь быстрого обезболивания при процедурах в полости рта или перед блокадой нервов.
е) Блокада нервов. Применение регионарной блокады нервов является очень ценным методом анестезии для хирурга-дерматолога. Регионарные блокады нервов позволяют обезболивать большие площади кожи с помощью небольших объемов анестетика. Этот вид анестезии основан на введении местного анестетика в непосредственной близости от чувствительного нерва в месте его выхода из глубоких слоев ткани. Таким образом, обеспечивается эффективная анестезия пациента и минимизируется дискомфорт многократных инъекций. Блокада нервов имеет дополнительное преимущество, поскольку ограничивает возможность токсичности анестетика, а также сводит к минимуму деформацию тканей. Основным риском нервной блокады является травма нерва с последующей нейроапраксией.
Стандартный анестетик для регионарной блокады — 1% лидокаин в сочетании с 1:00000 эпинефрина, однако при необходимости более длительной анестезии может добавляться бупивакаин. Для проведения большинства нервных блокад подходит игла 30G. Правильное проведение блокады нервов предусматривает точное знание анатомии области, которую предстоит обезболить.
Сенсорные ощущения кожи лица опосредуются в первую очередь тройничным нервом, и лишь небольшой участок на периферии иннервируется шейным сплетением. Как указывает название нерва, он состоит из трехосновных ветвей: (1) глазной (V1), (2) верхнечелюстной (V2) и (3) нижнечелюстной (V3). Регионарные блокады выполняются у мест выхода основных ветвей тройничного нерва в мягкие ткани лица.
Глазная ветвь подразделяется на надглазничный, надблоковый и подблоковый нервы. Надблоковый нерв выходит через надглазничное отверстие, которое представляет собой легко пальпируемую костную вырезку, расположенную вдоль края глазницы медиальнее среднезрачковой линии. Надблоковый нерв выходит вдоль края глазницы примерно в 1,5 см медиальнее надглазничной вырезки, а подблоковый нерв — сразу над медиальным углом глазной щели. Все эти три ветви можно анестезировать одной инъекцией 2-3 мл анестетика, вводя иглу в латеральном направлении к надглазничной вырезке и продвигая ее медиальнее через подкожную ткань к медиальному углу глазной щели. Анестетик вводится тогда, когда иглу медленно извлекают одним плавным движением. Одна инъекция обеспечивает анестезию ипсилатерального участка лба, фронтальной зоны волосистой части головы, верхнего века, медиального угла глазной щели, а также верхней части боковой стенки и корня носа.
Подглазничный нерв, ответвление нижнечелюстной ветви, выходит через подглазничное отверстие, которое расположено на среднезрачковой линии примерно на 1 см ниже подглазничного края. Этот нерв можно блокировать либо через полость рта, либо через кожу. Последний способ предусматривает введение иглы прямо над подглазничным отверстием и продвижение прямо вниз к верхней челюсти кости, куда доставляется анестетик. В случае введения через полость рта пальпируют бороздку, расположенную латеральнее, прямо над резцовым зубом. Иглу вводят в верхнюю часть этой бороздки, продвигают примерно на 1 см по среднезрачковой линии и в этом участке медленно вводят анестетик. Пероральный способ менее болезненный, чем чрезкожный, в этом случае можно дополнительно нанести топический гель лидокаина или бензокаина на слизи стую полости рта. Такой блок обеспечивает анестезию ипсилатерального участка нижнего века, медиального участка щеки, верхней губы и верхних зубов.
Подбородочный нерв является ответвлением нижнечелюстной ветки, которая выходит через отверстие медиальнее среднезрачковой линии. Нерв легко анестезируется путем пероральной инъекции. Он расположен прямо напротив первого моляра на слизистой нижней губы и его нередко можно заметить невооруженным глазом в виде тонкой блестящей белой жилки. Нерв анестезируется при инъекции в непосредственной близости от его нижней позиции. Это обеспечивает обезболивание ипсилатерального участка нижней губы и подбородка.
Кроме перечисленных выше ветвей, имеются другие ответвления тройничного нерва, которые тоже подлежат регионарной блокаде. К ним относятся щечный, ушно-височный, передний решетчатый (наружные носовые ветки) и скуло-височный нервы. Блок более крупного ушного нерва, отходящего от шейного сплетения, обеспечивает анестезию задней поверхности уха и угла нижней челюсти.
Блокада нервов является ценным инструментом и в случае манипуляций вне лицевой области. В частности, регионарная пальцевая блокада очень полезна при процедурах в области пальца или ногтя. Кожные сенсорные ощущения пальца опосредуются двумя нервами, идущими вниз по боковым сторонам пальца. Для блокады иглу вводят перпендикулярно латеральной поверхности с каждой стороны пальца и продвигают до достижения кости. В этой позиции вводится небольшой объем анестетика. Введение большого объема (более 1 мл) в этой области может привести к тампонаде пальцевого кровообращения и последующему некрозу. По всей видимости, в настоящий момент тампонада занимает более значимое место среди причин некрозов пальцев, чем применение адреналина.
- Рекомендуем далее ознакомиться со статьей "Швы на кожу: шовный материал, способы наложения швов"
Редактор: Искандер Милевски. Дата публикации: 7.10.2019

