Лечение лазером доброкачественной опухоли кожи - мнение онколога
Большинство доброкачественных опухолей кожи могут быть удалены лазером. Как правило, в государственных клиниках нет лазера, поэтому данный метод лечения не предлагают. Платная консультация онколога в клинике Семейный доктор позволило нам понять, что данный метод эффективно применяется при лечении следующих доброкачественных опухолей кожи:
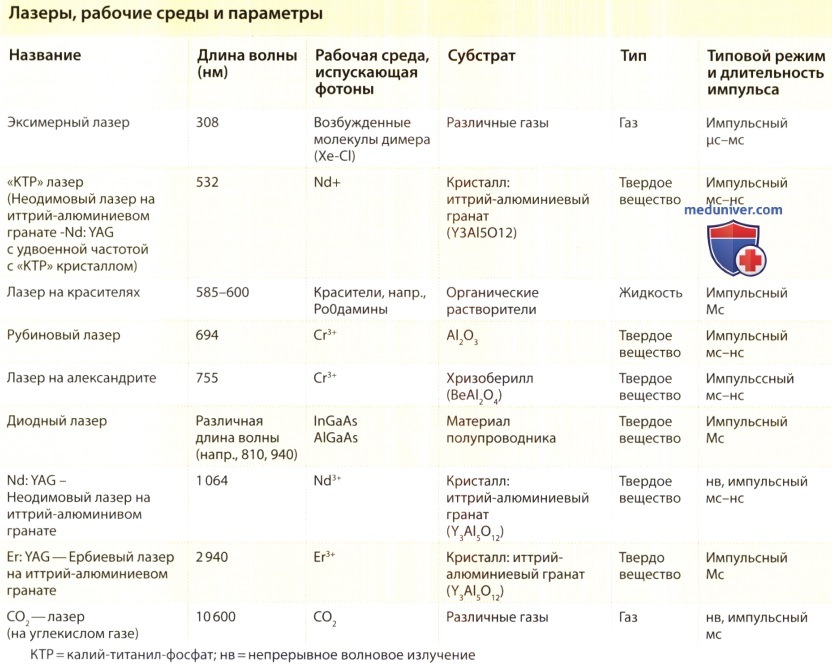
а) Ксантелазмы и сирингомы можно подвергнуть коагуляции КТР-лазером или разрушить непрерывным излучением СО2-лазера; при этом существует риск рубцевания. Лучшим выбором, являются импульсные или сканирующие системы СО2-лазеров, поскольку они вызывают меньшую степень термического повреждения. Еще один надежный метод — очень точная абляция посредством эрбиевого лазера на иттрий-алюминиевом гранате (Er: YAG).
б) Трихоэпителиомы обычно имеют цвет кожи, поэтому коагуляция полуселективным коагулирующим лазером не очень помогает в их устранении. Достигнуть хороших косметических результатов, даже при терапии скопившихся многочисленных высыпаний, можно абляцией посредством СО2-лазера и лазера Er: YAG.
в) Нейрофибромы также можно удалять СО2-лазером, если они не слишком большие. Применяя сравнительно высокую мощность, куполообразную нейрофиброму вскрывают по окружности у основания; затем нервная ткань обычно выпячивается при небольшом латеральном давлении, так что её можно подвергнуть вапоризации или разрушению у основания очага. Хотя в результате могут возникнуть большие и глубокие дефекты, они на удивление хорошо заживают.
г) Эруптивные кисты веллусных волос можно подвергнуть вапоризации СО2-лазером. У пациентов с множественной стеатоцистомой можно открыть кисту сфокусированным лучом CO2-лазера, выдавить содержимое и затем подвергнуть коагуляции стенку кисты расфокусированным лучом. Хорошие косметические результаты не всегда возможны.
д) Аналогично, сфокусированным лучом СО2-лазера можно открыть мукозную кисту пальцев и затем удалить её желеобразное содержимое. После этого основание и стенку кисты можно подвергнуть вапоризации расфокусированным лучом. Применение этого метода позволяет полностью удалять мукозные кисты пальцев без сложных хирургических процедур.
е) Веррукозные эпидермальные невусы. Мягкие папилломатозные эпидермальные невусы сравнительно эффективно лечатся коагуляцией аргоновым лазером или лазером КТР, либо абляцией СO2-лазером или эрбиевым лазером Er: YAG. В отличие от этого, твердые или веррукозные эпидермальные невусы часто не отвечают на лазерную терапию и обычно рецидивируют.
КТР-лазер может применяться для полной коагуляции небольших ограниченных невусов. В случае более обширных невусов рекомендуется применять метод «линия за линией» или метод «шахматной доски». Таким образом можно успешно устранить примерно 80% крупных, но мягких эпидермальных невусов.
Деструкция посредством СO2-лазера (непрерывного излучения, импульсного или сканирующего) особенно подходит для выраженных экзофитных компонентов невусов. Посредством эрбиевого лазера Er: YAG можно очень точно удалить относительно плоские очаги на лице без значительных побочных эффектов. Перед полной терапией очага необходимо обработать пробный участок, особенно в проблемных зонах, таких как шея и лицо, поскольку могут развиться гипертрофические рубцы. После успешного удаления внешний вид может сохраняться стабильным в течение многих лет, но примерно у трети пациентов иногда развивается некоторая степень рецидива.
В случае твердых веррукозных невусов или воспалительных линейных веррукозных эпидермальных невусов (невусы ILVEN), стоит попробовать абляцию СO2-лазером, хотя хорошего ответа добиваются только у 30-% пациентов. Терапия очагов 1LVEN лазером PDL (585 нм) может уменьшить зуд и привести к частичным ремиссиям.

Б. результат через 8 месяцев после вапоризации СO2-лазером.
ж) Невусы сальных желез. Экзофитную часть невусов сальных желез можно удалять СO2-лазерами (непрерывного излучения, импульсными или сканирующими), а также эрбиевым лазером Er: YAG. Внутридермальный компонент остается, поэтому цвет очага не изменяется и рецидивы случаются часто. Хирургическая эксцизия предпочтительна, если она дает хороший косметический результат или при опасении возможной злокачественной дегенерации невуса.
з) Генитальные бородавки. Вапоризация генитальных бородавок — одно из наиболее частых показаний для CO2-лазера. Для остроконечных кондилом обычно применяется мощность 10-20 Вт; в случае выраженной экзофитности очагов могут потребоваться более высокие параметры мощности. Применяя короткие импульсы и низкие энергетические экспозиции, можно удалять бородавки в проблемных зонах, в частности в области расширенных перианальных вен или на геморроидальных узлах.
До начала терапии всю область необходимо смочить 3%-5%-ным раствором уксусной кислоты в течение нескольких минут, чтобы выявить клинически незаметные очаги, которые приобретают при этом белый цвет и становятся видимыми для терапии. Вирусная ДНК обнаруживается в клинически нормальной коже вокруг бородавки, поэтому мы рекомендуем подвергать поверхностной абляции 5-10-миллиметровый ободок вокруг каждого очага.
Следует избегать глубокой деструкции, поскольку такие очаги заживают медленно и болезненно, может образоваться рубец или даже возникают функциональные нарушения. Вирусная ДНК присутствует в лазерном дымке, поэтому пациент, врач и сестринский персонал — все должны быть защищены масками, а также системой вакуумной вытяжки.
Генитальные бородавки можно подвергать вапоризации также эрбиевым лазером Er: YAG. Недостатком является тенденция к кровоточивости папиллом с выраженной васкуляризацией, так что этот лазер лучше подходит для плоских очагов.
Лазер Nd: YAG также можно применять для лечения генитальных бородавок. Бородавки необходимо подвергать коагуляции до тех пор, пока они не станут полностью белыми. После процедуры очаги некротизируются и отпадают; для заживления экссудативных ран могут потребоваться недели. Поскольку период выздоровления длительный и болезненный, а также существует риск рубцевания, мы применяем лазер Nd: YAG только у пациентов, инфицированных ВИЧ и вирусом гепатита С, поскольку отсутствует риск инфицирования от лазерного дымка.
Что касается процента рецидивов, то лазерная терапия не превосходит другие деструктивные мероприятия, такие как электрохирургия или коагуляция аргоновой плазмой. Независимо от применяемого метода, процент рецидивов при терапии генитальных бородавок составляет 40-60%, а в некоторых сериях достигает даже 80%.
Пациентов с бовеноидным папулезом (индуцированной ВПЧ внутриэпителиальной неоплазией) часто успешно лечат CO2-лазером, избегая калечащей процедуры. Рецидивы также случаются часто; ввиду повышенного риска развития инвазивной карциномы, обязателен тщательный клинический контроль.
и) Вульгарные бородавки. Вульгарные бородавки, как и генитальные, легко подвергаются вапоризации CO2-лазером.
Нитевидные бородавки можно удалять при мощности 5-10 Вт и диагональной режущей плоскости. Здоровую прилегающую кожу защищают влажными компрессами. Основание бородавки удаляют точно до поверхности кожи, применяя обычно низкие настройки параметра мощности. При более глубоком удалении выше вероятность рубцевания.
Более толстые и кератотические бородавки следует обработать кератолитиками перед удалением методом лазерной терапии. Мацерированную белую кожу поверх бородавки испаряют при относительно высоких параметрах мощности (15-20 Вт), чтобы добиться поверхностной вапоризации и образования струпа, но полностью не удаляют. Через несколько секунд терапии роговую пробку можно удалить из основания бородавки пинцетом. Иногда очаг нужно повторно нагреть, чтобы облегчить эту манипуляцию.
Ограниченное основание бородавки с выраженной васкуляризацией затем испаряют при более низких параметрах мощности, пока очаг не будет полностью разрушен, о чем будет свидетельствовать восстановление сосочковой структуры дермы. Степень излечения при вапоризации бородавок составляет 50-70%. Поскольку эта терапия сопряжена со значительной болью после операции и может вызвать болезненные рубцы, особенно в случае подошвенных бородавок, её резервируют для бородавок, которые не ответили на последовательные меры стандартной терапии. На опорных поверхностях лазерная вапоризация рассматривается нами как последнее возможное средство.
Бородавки можно лечить также лазером PDL. В данном случае разрушаются расширенные петли капилляров в бородавке, что ускоряет её распад. Как и в случае вапоризации, сначала следует удалить утолщенный роговой слой с помощью кератолитиков, поскольку в противном случае лазерный луч не сможет проникнуть в ткань. Всегда требуется много сеансов; степень излечения составляет 60-70%, при этом особенно хорошие результаты достигаются для бородавок на лице.
к) Контагиозный моллюск. Терапия контагиозного моллюска лазером PDL является очень эффективной. После 1-2 сеансов с энергетическими экспозициями 6 и 8 Дж/см2, сообщалось о степени излечения в пределах 95-100%. Лечение также хорошо переносится детьми; помогают местные анестетики или воздушное охлаждение. Даже при гораздо более низких энергетических экспозициях, 4 Дж/см2, описаны аналогичные результаты (96-100%).
- Рекомендуем далее ознакомиться со статьей "Лечение лазером воспалительных дерматозов"
Редактор: Искандер Милевски. Дата публикации: 2.10.2019

