Кожа при менингококковой инфекции (Neisseria meningitides)
Менингококковая инфекция и поражение кожи - краткий обзор:
- В США ежегодно регистрируется до 2800 случаев менингококковых инфекций
- Кожные поражения, связанные с менингококцемией, обусловлены поражением мелких кровеносных сосудов дермы.
- С менингококковым заболеванием связаны три клинических синдрома: (1) менингит, (2) менингокоцемия и (3) хроническая менингококцемия.
- Пурпура и крупные геморрагии коррелируют с большим количеством микроорганизмов в кровотоке и свидетельствуют о худшем прогнозе.
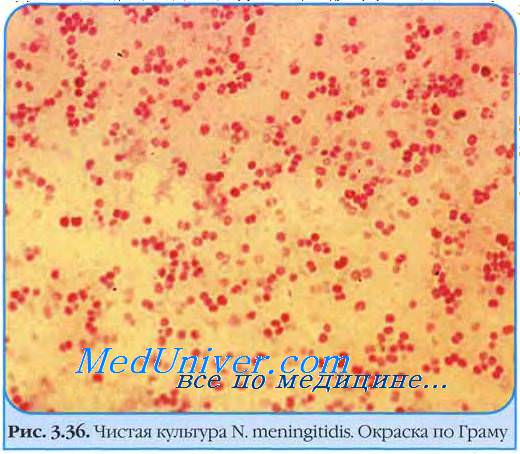
Окрашивание по Граму применяется для дифференцирования различных типов бактерий на основании биохимических свойств клеточных стенок этих бактерий. Этот способ окрашивания назван в честь датского ученого Ганса Христиана Грама (1853-1938), который разработал этот метод для дифференцировки двух возбудителей пневмонии (Streptococcus pneumoniae и Klebsiella pneumoniae). Обнаружение грамотрицательных кокков на стерильных участках обычно указывает на инфекцию, вызванную Neisseria meningitides или N. gonorrhoeae. Грамотрицательные бациллы описываются как фузиформные (напр., Fusobacterium nucleatum, Сарпосу-tophaga spp.), изогнутые (например, Vibrio spp., Campylobacter spp., Helicobacter spp.), коккобациллы (напр., Haemophilus spp., Brucella spp.) или палочки (e.g., Escherichia coli, Klebsiella spp.).
Многие характерные кожные проявления инфекций, вызываемые грамотрицательными микроорганизмами, обусловлены прямой инвазией кожи и подкожных тканей. Кроме того, эффекты цитокинов, хемокинов и рецепторных молекул организма (напр, толл-подобных рецепторов), а также других эффекторных клеток и факторов могут способствовать повышению температуры, развитию гипотензии и формированию различных кожных проявлений.
С кожными поражениями, возникающими при заболеваниях, вызванных менингококком, связаны три клинических синдрома: (1) менингит, (2) острая менингококцемия и (3) хроническая менингококцемия. Кожные проявления этих инфекций часто протекают наиболее драматично. Наличие участков с пурпурой или крупными кровоизлияниями указывает на высокое содержание микроорганизмов в кровотоке и свидетельствует о худшем прогнозе, чем при наличии петехиальных элементов. Эпидемиология, патогенез и клинические проявления процессов были детально рассмотрены в предыдущих работах.
а) Этиология и патогенез. Neisseria — аэробный, инкапсулированный, грамотрицательный, бобовидный кокк. N. Meningitidis хорошо растет в обогащенной кровью среде в присутствии 5-10% СО2. Учитывая вероятное наличие смешанной бактериальной флоры в экссудатах, эти микроорганизмы должны культивироваться в селективной среде (например, на модифицированной среде Тейера-Мартина). Отличить эти бактерии от N. Gonorrhoeae можно по обнаружению ферментации как глюкозы, так и мальтозы, а не только глюкозы. Менингококки классифицируют по капсулярным антигенам. Группы А, В, С, Y и W-135 являются наиболее патогенными для человека. Другие мембранные белки, по которым определяют серотипы, имеют значение для эпидемиологических исследований. В эпидемиологии менингококковых инфекций возможно смещение в пользу различных групп, выделяемых по капсулярным антигенам (например, от группы В к группе С и наоборот), что облегчает уклонение от эффектов антител организма. Пациенты с дефицитами поздних терминальных компонентов системы комплемента особенно подвержены системным инфекциям N. meningitides.
Кожные поражения, связанные с менингококцемией, являются результатом повреждения мелких кровеносных сосудов дермы. При световой и электронной микроскопии в образцах, полученных при тонкоигольной аспирации или дерматомной биопсии, в эндотелиальных клетках и полиморфных ядерных клетках выявляются бактерии. Развиваются повреждения эндотелия, тромбозы и некроз стенок сосудов. Обнаруживаются иммуноглобулины и компоненты комплемента, особенно в ранних стадиях формирования очагов. Образование характерных макулярных, папулярных, пустулярных, петехиальных, геморрагических и буллезных элементов обусловлено отеком, инфарктами вышележащих участков кожи и экстравазацией эритроцитов. Многие кожные геморрагические поражения могут быть обусловлены непосредственными эффектами липополисахарида (ЛПС) эндотоксина или непрямыми эффектами, связанными с образованием везикул на внешних мембранах (волдырей), которые выявляются при электронной микроскопии в плазме крови с очень высокими уровнями циркулирующего эндотоксина при фатальной менингококковой септициемии.
Кроме того, помимо иммунокомплексного механизма и активности цитокинов, вклад в формирование воспалительных повреждений сосудов дермы вносят взаимодействия между эндотелием сосудов (молекулой межклеточной адгезии 1) и адгезивным гликопротеином (CD18) на лейкоцитах, что носит название дермальной (локальной) реакции Шварцмана (ЛРШ).
Нейтрофилы мышей экспрессируют поверхностный гликопротеин gp49B 1, который предотвращает обусловленное нейтрофилами повреждение сосудов в ответ на воздействие ЛПС. На лейкоцитах человека имеется аналог этого гликопротеина. Для развития ЛРШ требуется воздействие стимулирующей дозы ЛПС с последующей системной провокацией через 18-24 часа. После однократной внутридермальной инъекции ЛПС мышам с выключенным геном gp 49 В1 развивается аномально выраженная микроангиопатия в рамках ЛРШ, тогда как у мышей с диким типом gp 49 В1 подобной реакции не наблюдается. ЛРШ и генерализованная реакция Шварцмана (в обоих случаях ЛПС применялся системно) являются моделями тромбогеморрагической васкулопатии, фульминантной пурпуры и менингококкового сепсиса.
Выраженные эффекты на мелкие кровеносные сосуды, непосредственно связанные с бактериальной инвазией, или опосредованные непрямыми влиянием ЛПС, цитокинов организма или ЛРШ, могут приводить к уменьшению объема циркулирующей крови, снижению сердечного выброса, гипоксии, сердечной недостаточности, гипотензии, ацидозу и развитию синдрома диссеминированного внутрисосудистого свертывания (ДВС). Фульминатная пурпура, являющаяся кожным проявлением ДВС, развивается у 10-20% детей с менингококковым септическим шоком и связана с функциональным нарушением активации протеина С. Это, может быть, связано:
1) со снижением экспрессии тромбомодулина и эндотелиального рецептора протеина С на поверхности эндотелиальных клеток, с которыми связывается протеин С и что необходимо для его активации,
2) с отщеплением тромбомодулина от поверхности эндотелиальных клеток и
3) с ферментативным расщеплением комплекса протеина С и тромбина, необходимым для активации протеина С.
Хроническая менингококцемия — редкое заболевание, которое обычно начинается с неспецифического фебрильного состояния на протяжении от недель до месяцев. Затем возникает картина рецидивирующей лихорадки, боли в суставах и очагов на коже, которые присутствуют у 90% пациентов. Менингококки можно выделить из крови обычно во время периодических эпизодов повышения температуры и появления высыпаний. Как и острая инвазивная менингококковая инфекция, хроническая форма инфекции связана с отсутствием терминальных компонентов комплемента. Хроническое течение заболевания, отсутствие проявлений, сходных с обусловленными эндотоксином поражениями и вероятность таких поражений, как менингит и эндокардит, свидетельствуют, что ключевую роль в развитии этой редкой инфекции играет необычный ответ организма на патоген.
б) Эпидемиология. Известно, что в естественных условиях N. meningitidis воспринимает только человек. Частота носительства этого микроорганизма в носоглотке варьирует в зависимости от возраста: 1% у маленьких детей, 5% у детей в возрасте от 14 до 17 лет и 20-40% у взрослых. В США ежегодно регистрируется 2800 случаев заболеваний менингоккоковой инфекцией. В школах, в военных лагерях или при развитии заболевания у носителя нового штамма в детских садах или в отдельных семьях процент носителей может значительно увеличиваться.
В мировых масштабах со штаммами группы А связаны эпидемии менингита, особенно в странах Африки, расположенных южнее Сахары. В Европе и в Америке доминируют штамм группы В и С, а недавно была зарегистрирована волна заболеваемости инфекциями группы Y. Накапливается все больше данных о том, что серогруппа W-135 связана с вспышками заболевания значительных размеров. Например, в 2000 и 2001 году несколько сотен паломников, совершавших хадж в Саудовскую Аравию, были инфицированы N. meningitides серогруппы W-135.
В наиболее индустриально развитых странах в последние десятилетия преобладали несколько клональных электрофоретических типа серогруппы В (например, штаммы ЕТ-5). Аналогичным образом по всему миру были выявлены клональные комплексные штаммы ЕТ-37, обычно экспрессирующие серогруппу С, выделяемую по капсульному антигену, однако иногда также экспрессирующие и серогруппу В, W-135 или Y. В семью микроорганизм обычно приносят взрослые, однако вторичная инфекция наиболее часто распространяется от больных детей к другим членам семьи из той же возрастной группы, особенно в густонаселенных регионах. Распространение микроорганизма в семье происходит в 500-800 раз чаще, чем возникновение вторичных случаев в сообществе, однако было отмечено увеличение частоты вторичного инфицирования в детских учреждениях, где собрано большое количество восприимчивых детей. Микробиологи, которые подвергаются воздействию капель или аэрозолей, содержащих
N. meningitides, также имеют повышенный риск заражения менингококковой инфекцией.
Отсутствие селезенки ассоциируется с фульминантной менингококковой инфекцией.
Иммунитет к менингококку усиливается с возрастом. У взрослых в молодом возрасте защитные бактерицидные антитела IgG и IgM выявляются в 70-95% случаев. У новорожденных резистентность к менигококковым инфекциям сохраняется до 3-6 месяцев. Дефекты иммунитета, которые предрасполагают к инвазивной менингококковой инфекции, включают функциональную или анатомическую асплению, недостаточность пропердина и дефицит терминальных компонентов комплемента. В целом, 75-85% идентифицированных системных бактериальных инфекций у лиц с недостаточностью комплемента были вызваны менингококками.
До 2005 г. была зарегистрирована только одна вакцина против менингококковых инфекций — квадривалентная вакцина, содержащая полисахариды групп А, С, Y и W-135. Недостаточность защитных свойств данной вакцины у детей до двух лет стала причиной разработки белковых полисахаридных конъюгированных вакцин с высоким защитным эффектом, таким же, как эффект конъюгированной вакцины против Haemophilus influenzae типа b. Кроме того, вакцины этого типа ассоциируются с уменьшением носительства бактерий, против которых вакцина направлена. Капсульный полисахарид группы В, который представляет собой кислый сиаловый полимер, сходный с нейрональной тканей плодов, не индуцирует формирование защитного иммунитета. Продолжаются усилия по созданию вакцины с применением наружных мембранных белков организмов группы В, которая в настоящее время проходит клинические испытания.
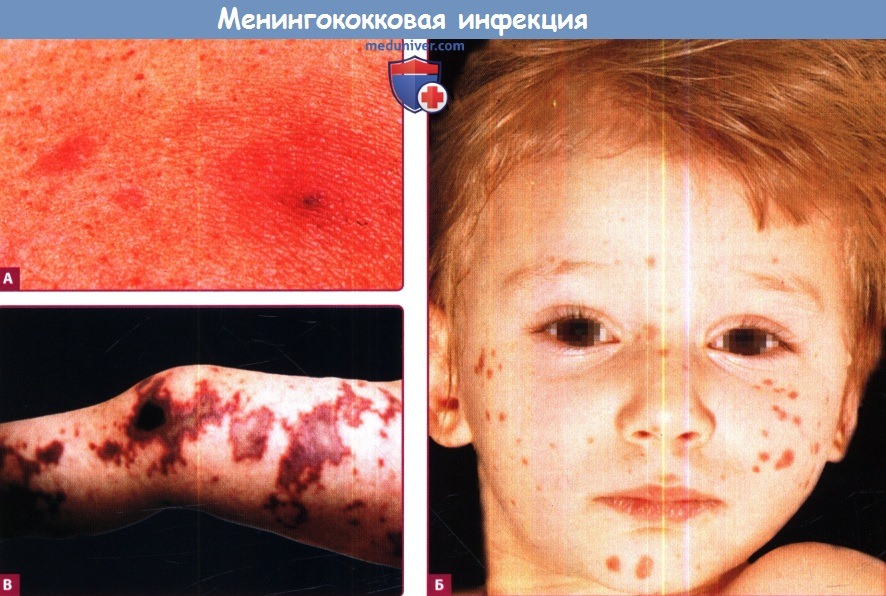
А. Транзиторные макулярные и папулярные поражения в верхних отделах грудной клетки.
Б. Отдельные розово-пурпурные макулы и папулы, а также пурпура на лице ребенка. Эти поражения являются ранними признаками диффузного внутрисосудистого свертывания (ДВС-синдрома).
В. Серо-черные участки инфарктов кожи, напоминающие географическую карту, были обнаружены у этого ребенка с ДВС.
в) Острая менингококцемия и менингит:
1. Анамнез. Заболевание обычно развивается вслед за инфекцией средних отделов дыхательных путей, сопровождающейся головными болями, гриппоподобными симптомами, тошнотой и болью в мышцах. Эти симптомы могут быть мимолетными, первоначально может возникать лихорадка, притупление болевой чувствительности и другие проявления менингита. При фульминантной менингокоцемии в течение нескольких часов после возникновения симптомов могут развиться рвота, сопор, внезапно появляется геморрагическая сыпь. В более легких случаях темп появления симптомов замедлен.
2. Кожные поражения. Кожные поражения при острых менингококковых инфекциях можно охарактеризовать как петехии или транзиторные макулярные или папулярные элементы, сходные с кожными поражениями при вирусных экзантемах. Петехии мелкие и не одинаковые, и выглядят, как «мазки». Хотя наиболее часто кожные поражения локализуются на туловище и конечностях, их также можно обнаружить на голове, ладонях, стопах и слизистых оболочках. Могут возникать обширные геморрагические поражения с центральным некрозом (экхимозы) и буллы. Гангренозные геморрагические поражения (неотличимые от фульминантной пурпуры) могут развиваться при тяжелой менингококцемии, которая часто сопровождается ДВС-синдромом. Кожные поражения и бактериемия редко выявляются при менингококковой пневмонии. Иногда наблюдается целлюлит, особенно у детей с менингококковым конъюнктивитом.
3. Другие результаты обследования. У больных с менингитом обнаруживаются менингеальные симптомы и нарушения сознания. Могут наблюдаться нарушения функции черепно-мозговых нервов, спинномозговых проводящих путей, судороги и нарушения основных показателей жизнедеятельности, связанные с изменениями внутричерепного давления.
Притупление болевой чувствительности и гипотензия, связанные с ДВС-синдромом, при отсутствии менингеальных симптомов являются характерными признаками фульминантной менингокцемии. В редких случаях с менингококцемией связано появление септических очагов в других органах: 1) септического артрита, 2) гнойного перикардита с увеличением размеров сердца и признаками тампонады и 3) бактериального эндокардита. Более часто отсроченный синдром, опосредованный иммунными комплексами, приводит к возникновению асептического артрита, перикардита или эписклерита. Острый синдром артрита-дерматита, характеризующийся петехиями и нетравматическим артритом, традиционно выявлялся при диссеминированных инфекциях, вызванных N. gonorrhoeae. Выявляется тенденция к снижению частоты гонококковых инфекций и к увеличению частоты случаев, когда данный синдром связан с N. meningitidis.
4. Результаты лабораторных исследований. При менингите в периферической крови и в цереброспинальной жидкости (ЦСЖ) выявляются полиморфноядерные лейкоциты. Часто обнаруживается снижение содержания глюкозы в ЦСЖ. При окрашивании ЦСЖ по Граму можно наблюдать характерные микроорганизмы, и из ЦСЖ обычно удается выделить менингококки. N. Meningitidis из крови обычно удается выделить примерно у трети больных с менингитом и почти у 100% пациентов с острой менингокоцемией. Частота выявления микроорганизмов в кожных элементах, по разным данным, значительно варьирует, а присутствие грамотрицательных комменсалов на поверхности кожи требует осторожной интерпретации полученных результатов. Согласно ряду сообщений, положительные результаты можно получить для 50-80% аспиратов, образцов кожных срезов и образцов, полученных при помощи дерматомной биопсии петехиальных элементов.
Для больных, уже получавших антимикробную терапию, большим успехом будет разработка быстрых, точных и не дорогих методов определения растворимых антигенов в ЦСЖ. Метод латексной агглютинации и твердофазный иммуноферментный анализ являются чувствительными и очень специфичными, однако их клиническая эффективность в большинстве случаев является спорной. В последнее время для обнаружения N. meningitides в спинномозговой жидкости и/или крови стала применяться полимеразная цепная реакция (ПЦР). Более того, ПЦР может использоваться для типирования штаммов, что является полезным вспомогательным мероприятием в эпидемических ситуациях. Однако ПЦР не относится к широкодоступным методам.
5. Патогистология. Наблюдаются отек эндотелиальных клеток, периваскулярная инфильтрация полиморфноядерными лейкоцитами, окклюзия капилляров и посткапилярных венул тромбами, разрушение стенок капилляров и венул, а также лейкостатический васкулит.
6. Дифференциальная диагностика. Дифференциальный диагноз с менингококковой инфекцией необходимо проводить у больных с лихорадкой и петехиями или пурпурой, даже в отсутствие клинических симптомов менингита. В редких случаях характерная сыпь отсутствует, что задерживает диагностику менингококковой инфекции.
7. Течение и прогноз. При отсутствии лечения острая менингококковая инфекция обычно заканчивается фатально. При лечении, успехов удается добиться у 90% пациентов с менингитом.
При тяжелой менингококцемии, особенно при быстром возникновении кожных кровоизлияний, гипотензии и ДВС-синдрома длительность клинического течения заболевания с момента развития симптома до смерти может исчисляться несколькими часами.
У больных со связанным с сепсисом ДВС-синдромом кожные тромбо-геморрагические поражения на дистальных отделах конечностей могут приводить к некрозам кожи и пальцев, что может потребовать ампутации. В редких случаях у детей из младшей возрастной группы с менингококковым сепсисом, шоком и ДВС-синдромом могут развиваться тромботические поражения, которые приводят к остановке зон роста. При менингококковом септическом шоке часто развивается дисфункция миокарда, связанная с высокими циркулирующими уровнями интерлейкина-6. В этих случаях часто возникают массивные кровоизлияния в надпочечники (синдром Уотерхауза-Фридериксена). У детей, которые умерли от менингококкового септического шока, выявлялись относительно низкие уровни кортизола (которые, однако, не соответствовали диапазону значений, характерному для надпочечной недостаточности). Летальность при менингококковом септическом шоке приближается к 100%. Классификация тяжести менингококковых инфекций затрудняет установление точного прогноза, хотя были предложены прогностические модели для использования «у постели больного».

г) Хроническая менингококцемия:
1. Анамнез. Клинические симптомы хронической менингококцемии могут быть неярко выраженными. Характерные проявления имеют тенденцию к развитию в течение недель или месяцев. Исходно может развиваться острое заболевание, сопровождающееся повышением температуры. Затем температура идет на спад, однако у пациента сохраняются периодические мышечные боли, болезненность суставов, небольшие головные боли, анорексия и снижение массы тела. Характерно одновременное появление локализованной сыпи и боли в суставах через несколько дней после исчезновения лихорадки. После снижения температуры и угасания сыпи у пациента кожные проявления могут полностью исчезнуть на несколько дней или недель. Такие клинические проявления с рецидивирующей лихорадкой и сыпью продолжаются от нескольких недель до 6-8 месяцев. При отсутствии лечения иногда возможно развитие острой менингококцемии, менингита или эндокардита. В нескольких сообщениях этот синдром связывают с отсутствием терминального компонента комплемента, что наблюдается также при спорадических и рецидивирующих острых менингококковых инфекциях.
2. Поражения кожи. Кожные поражения обычно локализуются в области одного или более суставов, в которых ощущается болезненность, или в участках дистальных отделов конечностей, на которые оказывается давление, в отличие от периферического характера распространения инфекции при гонококцемии. Кожные поражения могут различаться по внешнему виду и по размеру (1 -20 мм), располагаться группами и иметь вид: 1) бледных или розовых макул или папул (наиболее частый тип), 2) нескольких инфильтрированных и напряженных узлов, сходных с узлами при узловатой эритеме, 3) петехий разного размера, 4) петехий с везикулами или пустулами в центре, 5) кровоизлияний (мелких) с ореолом в виде более светлых петехий, 6) обширных геморрагических участков с сине-серыми центрами.
3. Другие результаты обследования. Помимо сыпи, результаты обследования при хронической менингококцемии весьма скудные, за исключением периодически выявляющегося отека и ригидности суставов.
4. Патогистология. Кожные поражения при хронической менингококцемии отличаются гистологически от поражений, выявляемых при острой менингококцемии отсутствием бактерий и отсутствием антигенов менингококка по результатам выявления антител при помощи флюоресцентной методики. Кроме того, тромбы не закупоривают капилляры, отсутствует отек эндотелиальных клеток, а периваскулярные инфильтраты состоят из полиморфноядерных и мононуклеарных клеток.
5. Диагноз и дифференциальный диагноз. Во время эпизодов повышения температуры при посевах крови часто удается обнаружить менингококки, что позволяет установить специфический диагноз. Информация по использованию методик, основанных на выявлении антигенов, отсутствует.
Целый ряд заболеваний, характеризующихся периодическим повышением температуры, кожными поражениями и вовлечением суставов, имеют сходные с хронической менингококцемией симптомы:
• Подострый бактериальный эндокардит: длительное лечение лихорадки, полиморфная петехиальная сыпь, суставные симптомы при отсутствии явного очага инфекции — все эти симптомы делают подострый бактериальный миокардит основным заболеванием, с которым необходимо проводить дифференциальную диагностику. При установлении диагноза важную информацию могут дать выраженные сердечные шумы, признаки поражения почек и результаты посева крови.
• Острая ревматическая лихорадка: при длительном лечении лихорадки, появлении макулярной и папулярной сыпи, и в случае, если на первый план в клинической картине выходят поражения суставов, можно говорить о развитии у пациента острой ревматической лихорадки.
• Пурпура Шенляйна-Геноха: Петехиальная геморрагическая сыпь при пурпуре Шенляйна-Геноха наиболее часто бывает симметричной, обычно ограничена только нижними конечностями и не характеризуется периодичностью, как это бывает при менингококцемии.
• Болезнь от укуса крыс, которую также называют Хейлерхиллской лихорадкой, может иметь острое (сходное с острой менингококцемией) или хроническое (сходное с хронической менингококцемией) течение. Основные симптомы заболевания, которое развивается после укуса грызуна или употребления зараженного молока, включают периодическую лихорадку и суставные проявления.
• Полиморфная эритема: в пользу полиморфной эритемы свидетельствует наличие разноцветных кожных поражений.
• Гонококцемия (хроническая): кожные и суставные проявления хронической гонококцемии могут продолжаться в течение многих дней или недель. Ключом к диагнозу гонококцемии может быть появление теносеновита.
6. Течение и прогноз. Некоторые больные с хронической менингококцемией выздоравливают спонтанно без специфического лечения, тогда как у других развиваются серьезные системные осложнения, такие как эндокардит или менингит. При лечении прогноз очень хороший.
д) Первичный менингококковый конъюнктивит. До 2% случаев причиной развития бактериального конъюнктивита является N. meningitidis. Источником инфицирования служит либо непосредственное попадание микроорганизмов из воздуха при тесном контакте с носителем, либо перенос микробов руками с секретами носоглотки самим больным.
- Рекомендуем далее ознакомиться со статьей "Современное лечение и профилактика менингококковой инфекции (Neisseria meningitides)"
Редактор: Искандер Милевски. Дата публикации: 27.3.2019

