Участки вялой кожи (анетодермия) - причины, лечение
- Ограниченные участки вялой кожи размерами от 1 до 2 см, которые могут быть возвышенными, плоскими или западающими.
- Часто встречаются выпячивания в виде мешочка.
- Развивается первично или вторично после предшествующего дерматоза на этом же самом месте.
- Ассоциация с антифосфолипидным синдромом.
- Патологические изменения с потерей эластических волокон в дерме.
а) Эпидемиология. Очаги анетодермии обычно развиваются у взрослых в возрасте между 15 и 30 годами и чаще у женщин, чем у мужчин. Анетодерма — редкое заболевание, частота которого неизвестна. Сообщалось о нескольких сотнях случаев.
б) Причины и механизмы развития. Патогенез анетодермии неизвестен. Ключевой дефект— это повреждение эластических волокон дермы. Анетодермию можно рассматривать как необычный вид рубцевания. Потеря эластина дермы может быть результатом нарушения клеточного цикла эластина, вызванного либо усилением деструкции, либо уменьшением синтеза эластических волокон.
в) Симптомы и клиника. Для всех типов анетодермии характерна очаговая потеря нормальной эластичности кожи. Типичные очаги представляют собой локализованные участки дряблой, свисающей кожи, так что создается впечатление потери вещества дермы с образованием впадин, морщинистости или мешковидных выпячиваний. Диаметр таких атрофических очагов голубовато-белого или телесного цвета составляет от 5 до 30 мм. Их количество варьирует от нескольких единиц до нескольких сотен.
Поверхность кожи может быть морщинистой, истонченной, часто лишена пигментации, в центре очага иногда наблюдается западение. Слияние мелких очагов приводит к образованию более крупных выпячиваний. При надавливании палец проваливается, не встречая сопротивления, в ямку с четкими границами, как будто в грыжевое кольцо (признак «пуговичной петли»). Протрузия появляется вновь, как только исчезает давление после отвода пальца.
Наиболее типичные участки появления таких бессимптомных очагов — грудь, спина, шея и верхние конечности. Очаги обычно развиваются у молодых взрослых, новые очаги иногда продолжают появляться в течение нескольких лет, причем старые очаги при этом не разрешаются.
Первичной анетодермией считается состояние, которое развивается без ассоциированного основного кожного заболевания (то есть на клинически нормальной коже). Традиционно первичная анетодермия подразделяется на два типа: (1) очаги, которым предшествовало воспаление, в основном эритема (тип Ядассона-Пелиццари) и (2) очаги без предшествующего воспаления (тип Швенингера-Буцци). Эта классификация представляет интерес только с исторической точки зрения, поскольку оба типа очагов могут присутствовать у одного и того же пациента, а прогноз и гистологическая картина при этом одинаковы.
При истинной вторичной анетодермии характерный атрофический очаг появляется на участке предшествующих патологических изменений, наиболее частыми причинами которых являются, вероятно, акне и ветряная оспа. Среди многочисленных гетерогенных дерматозов, которые ассоциируются с вторичной анетодермией, можно назвать сифилис, болезнь Лайма, контагиозный моллюск, пиломатрикому, ювенильную ксантогранулему, кольцевидную гранулему, лепру, дискоидную красную волчанку, саркоидоз и плоский лишай, а также многие другие дерматозы.
Анетодермия описана у недоношенных младенцев, в некоторых случаях она вызвана контактом кожи с электрическими проводами от приборов или адгезивным материалом. Оба типа анетодермии могут быть связаны с основным заболеванием, главным образом с антифосфолипидным синдромом и вирусом иммунодефицита человека. Несмотря на то что большинство случаев носит спорадический характер, описаны редкие наблюдения семейной анетодермии, которая обычно не ассоциируется с предшествующими кожными очагами.
При рутинном окрашивании срезов коллагеновые волокна в дерме пораженной кожи выглядят нормальными. При любом типе анетодермии наблюдаются периваскулярная лимфоцитарная инфильтрация, выраженность которой нередко не коррелируют с клиническими признаками воспаления.
Превалирующим дефектом, выявляемым при окрашивании эластических тканей, является очаговая, полная или частичная, утрата эластической ткани в сосочковом и/или среднем ретикулярном слое дермы. Обычно наблюдаются остаточные, аномальные, неправильной формы или фрагментированные эластические волокна. Предполагается, что ослабление сети эластических волокон приводит к дряблости и выпячиванию кожи. При прямой иммунофлюоресценции в пораженной коже иногда наблюдаются линейные или гранулярные отложения иммуноглобулинов и комплемента вдоль дермо-эпидермального соединения или вокруг кровеносных сосудов дермы.
При электронной микроскопии выявляется фрагментарный и нестандартный вид эластических волокон, которые иногда окружены макрофагами.
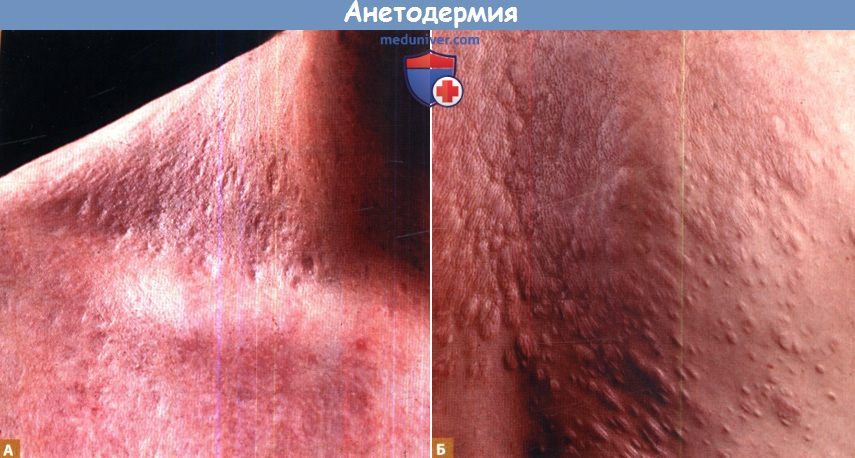
А. Множественные, четко определяемые, вдавленные очаги, выглядящие перфорированными, расположены в надключичной области.
Б. Мягкие мешковидные выпячивания на спине. При нажатии они западают, таким образом проявляется признак «пуговичной петли».
Представлен тот же пациент, что и на рисунке А.
г) Дифференциальная диагностика. Анетодермию следует дифференцировать с другими заболеваниями эластической ткани, а также атрофиями соединительной ткани.
Келоиды образуют более твердые узлы, что выявляется при пальпации. Наличие травмы в анамнезе часто проясняет ситуацию, гистологическая картина также весьма характерна.
Вызванная глюкокортикоидами атрофия чаще всего развивается над трехглавой мышцей плеча или ягодицах, в местах инъекций. Клинически очаги напоминают атрофодермию. Установлению диагноза больше всего способствует анамнез. При поляризации можно заметить стероидные кристаллы в дерме.
Липоматозный поверхностный невус Хоффмана и Цурхелле представляет собой групповое скопление мягких, телесного или желтого цвета узлов, обычно в нижней части тела и на ягодицах, и присутствует с рождения. При гистологическом исследовании в дерме наблюдаются эктопические зрелые лимфоциты.
Папулезный эласторексис — приобретенное заболевание, для которого характерны белые плотные нефолликулярные папулы размером от 1 до 3 мм, равномерно расположенные на груди, животе и спине. Заболевание обычно проявляется в подростковом или раннем взрослом возрасте. При гистологическом исследовании выявляют очаговую дегенерацию эластических волокон и нормальный коллаген.
Ассоциированных внекожных аномалий не наблюдается. Некоторые авторы считают, что это заболевание является вариантом невусов соединительной ткани или абортивной формой синдрома Бушке-Оллендорффа, в то время как другие полагают, что такие высыпания представляют собой рубцы папулезного акне.
Эти высыпания дифференцируют с анетодермией, поскольку они представляют собой твердые, не поддающиеся сжатию очаги.
Эластоз среднего участка дермы обычно представлен более крупными очагами диффузной морщинистости без выпячивания, причем процесс ограничен средней частью дермы.
д) Лечение анетодермии - участков вялой кожи. Лечения, которое было бы эффективным во всех случаях анетодермии, не существует. При вторичной анетодермии эффективное лечение основного воспалительного заболевания может предупредить образование новых очагов. Пациентам с единичными ограниченными очагами, которые косметически неприемлемы, рекомендуется хирургическая эксцизия.
Для лечения анетодермии применялись различные средства и методы, однако без улучшения образовавшихся атрофических очагов. К таким методам относятся внутриочаговые инъекции триамцинолона и системная терапия аспирином, дапсоном, фентоином, пенициллином G (бензилпенициллином). Некоторые авторы сообщают об улучшении при применении гидроксихинолона.
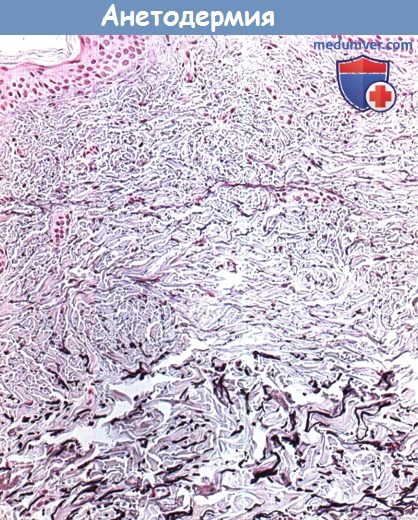
Наблюдается уменьшение эластических волокон в сосочковом и ретикулярном слое дермы (окраска по Вейгерту).

- Рекомендуем далее ознакомиться со статьей "Участок морщинистой кожи (эластоз среднего участка дермы)"
Оглавление темы "Заболевания кожи.":- Десмоидная опухоль (агрессивный фиброматоз)
- Участки вялой кожи (анетодермия) - причины, лечение
- Участок морщинистой кожи (эластоз среднего участка дермы)
- Полосы на коже (стрии) - причины, лечение
- Идиопатическая атрофодермия Пазини-Пьерини
- Фолликулярные атрофодермии - синдромы Базекса-Дюпре-Кристола и Конради-Хэнермана
- Внешние фиброзные перетяжки кожи - айгнум, псевдоайгнум
- Приобретенные перфорирующие болезни кожи
- Классификация панникулитов
- Причины и механизмы развития узловатой эритемы

