Техника пластики разрывов диафрагмы. Пример лечения травматической диафрагмальной грыжи
Для большей герметичности диафрагмы большинство хирургов используют создание дупликатуры из краев дефекта диафрагмы. При этом накладывается первый ряд П-образных швов, а свободный край дефекта подшивается отдельными швами.
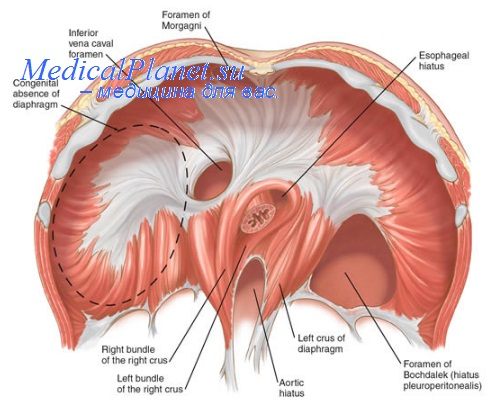
Мы при ушивании дефекта диафрагмы применяем П-образные швы. Техника операции заключается в следующем. После разделения сращений и выделения грыжевого мешка вправляют его содержимое и иссекают грыжевой мешок. По краю дефекта диафрагмы накладывают первый ряд сквозных П-образных швов, а свободные концы нитей захватывают в зажимы. Параллельно с первым рядом швов и отступив от него на 3—4,5 см, накладывают второй ряд сквозных П-образных швов. При этом визуально контролируют наложение обоих рядов швов, чтобы избежать опасности подшивания прилежащих органов.
Свободные нити первого ряда П-образных швов прошивают через другую половину диафрагмы, отступив от края дефекта на 3—4,5 см, и завязывают их, образуя дупликатуру краев диафрагмы. Второй ряд нитей П-образных швов прошивают по свободному краю и завязывают, создавая прочную дупликатуру.
В отличие от общепринятых методов техника укрепления свободного края дефекта диафрагмы П-образными швами более надежна и не таит опасности подшивания прилежащих органов. Для иллюстрации приводим следующее наблюдение.
Больной Ш., 26 лет, поступил 4/Х 1971 г. с диагнозом релаксации диафрагмы.
Из анамнеза установлено, что в 16-летнем возрасте перенес тяжелую травму при падении с высоты. При поступлении жалобы на периодические боли Рис. 8. Дупликатура диафрагмы в правом подреберье, отдаю- двухрядными П-образными швами щие в правую половину груд- при ушивании грыжевых ворот, ной клетки.
Общее состояние удовлетворительное. Правильного телосложения, пониженного питания. Грудная клетка цилиндрической формы. Границы сердца в норме, тоны чистые. Пульс 76 ударов в 1 мин. АД 110/75 мм рт. ст. В нижних отделах легких справа укорочение перкуторного звука. Дыхание везикулярное.
Данные рентгеноскопии и рентгенографии грудной клетки: слева умеренно усиленный легочной рисунок в прикорневой зоне, диафрагма подвижная, синусы свободные. Справа в проекции средней доли овальной формы патологическое образование с четкими контурами, тесно спаянное с диафрагмой.
Предполагаемый диагноз — частичная релаксация правого, купола диафрагмы; доброкачественная опухоль.
После предоперационной подготовки 15/Х 1971 г. под эндотрахеальным комбинированным наркозом (наркотан и закись азота) с применением миорелаксантов произведена операция (С. М. Луценко).
После правостронней торакотомии в VII межреберье разделены сращения между нижней поверхностью легких и диафрагмой. В центре мышечной части правого купола диафрагмы обнаружен дефект, через который выстоит сегмент верхней поверхности печени в виде округлого образования (9—8 см) с наличием у основания выраженной глубокой странгуляционной борозды. Эта борозда как бы отшнуровывает участок печени, вокруг которого плотно расположены края дефекта диафрагмы. После разделения сращений между диафрагмой и печенью последняя вправлена в брюшную полость. Размер дефекта диафрагмы составляет 12X8 см. При оттеснении печени книзу крючком была нарушена целостность нижней полой вены на протяжении 1,5 см. Кровотечение остановлено путем пальцевого закрытия дефекта стенки вены. Края диафрагмы взяты на лигатурные фиксаторы и разведены в стороны, печень широким крючком отодвинута максимально книзу. При этом крючком сдавлена вена ниже ее повреждения. На переднюю стенку нижней полой вены по пальцу атравматической иглой наложен обвивной пристеночный сосудистый шов в косопоперечном направлении. Восстановлена целостность сосудистой стенки и обеспечен гемостаз.
Произведена пластика диафрагмы двухрядными П-образными швами с образованием дупликатуры краев дефекта на протяжении 4 см. Введен дренаж в VIII межреберье. Грудная клетка ушита по слойно и наглухо. Послеоперационный период протекал гладко. Рана зажила первичным натяжением. Лабораторные показатели без изменений. 12/Х1 1971 г. выписан в хорошем состоянии.
При контрольном осмотре через 3 года после операции рентгенологически изменений не выявлено. Купол диафрагмы справа ровный, подвижный. Контуры печени не изменены. Состояние хорошее, работает слесарем-монтажником.
Травматическая диафрагмальная грыжа справа существовала в течение 10 лет, причем обтурация дефекта прилежащей печенью привела к шнуровидной деформации органа. Операция обеспечила стойкое выздоровление. В литературе описаны единичные наблюдения (Т. М. Волкова, 1955; А. В. Богданов, В. Д. Стоногин, 1970) правосторонней диафратмальной грыжи с пролабированием печени в грудную полость.
- Читать далее "Осложнения диафрагмальных грыж. Пример лечения осложненной диафрагмальной грыжи после травмы"
Оглавление темы "Диафрагмальные грыжи":1. Диафрагмальные грыжи. Виды диафрагмальных грыж
2. Классификация диафрагмальных грыж. Клиника диафрагмальных грыж
3. Врожденные грыжи диафрагмы. Классификация врожденных диафрагмальных грыж
4. Течение врожденной грыжи диафрагмы. Лечение врожденных диафрагмальных грыж
5. Методы пластики врожденных диафрагмальных грыж. Эффективность лечения врожденных грыж диафрагмы
6. Травматические диафрагмальные грыжи. Клиника и осложнения травматических грыж диафрагмы
7. Диагностика посттравматических грыж диафрагмы. Лечение травматических диафрагмальных грыж
8. Техника пластики разрывов диафрагмы. Пример лечения травматической диафрагмальной грыжи
9. Осложнения диафрагмальных грыж. Пример лечения осложненной диафрагмальной грыжи после травмы
10. Парастернальные диафрагмальные грыжи. Клинический пример парастернальной грыжи диафрагмы

