ЭЭГ при судорогах у новорожденных детей. Значение
В литературе описаны связанные с созреванием динамические изменения нормальной ЭЭГ у грудных детей со сроком гестации 26—30 нед. ЭЭГ детей, рожденных до 32 нед беременности, часто прерывистая и иногда содержит высокоамнлитудные (100 мВ) острые волны в лобной области, тета-волны и изолированные пики (особенно во время глубокого сна). Патологические пароксизмальные изменения в этой возрастной группе не так легко дифференцируются, как у грудных детей с большим сроком гестации.
Типы ЭЭГ, регистрируемые во время судорог новорожденных, варьируют и отличаются от изменений ЭЭГ при судорогах у грудных и старших детей. Двусторонние синхронные пики и комплексы волн, характерные для более зрелого мозга, редко встречаются как у доношенных, так и у недоношенных новорожденных. Полагают, что отсутствие генерализации связано с незрелостью аксодендрических синапсов, а также с недостаточной миелинизацией внутриполушарных путей. Описаны следующие изменения ЭЭГ во время судорожного приступа у недоношенного ребенка:
1) мигрирующие острые волны;
2) моноритмичные дельта-волны частотой 1—4 Гц;
3) положительные или отрицательные пики частотой 2—5 Гц;
4) комплексы пиков или медленных волн;
5) резкий скачок частоты альфа-ритма с 6 до 10 Гц и амплитуды от 25 до 30 мкВ.
Патологические разряды иногда представлены одинаковыми по форме и повторяющимися основными формами волн (с изменением или без изменения частоты и амплитуды) или сменой различных патологических разрядов.
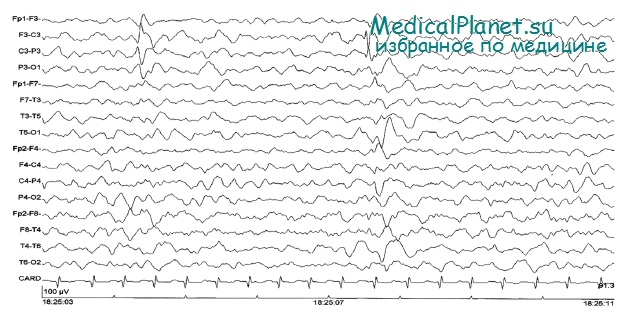
Пароксизмальный электрический разряд возможен как на фоне клинически диагностируемых судорог, так и в их отсутствие. ЭЭГ во время клинически явных судорог почти всегда патологична, в то время как в период между судорогами ЭЭГ может быть нормальной. Тоническая судорожная активность часто сочетается с дельта-ритмом, а клонические судороги — с повторяющимися пиками. Dreyfus-Brisac описывает сочетание остановки дыхания с внезапными вспышками альфа-ритма. Согласно имеющимся данным, движения, напоминающие греблю или вращение педалей, соровождаются уплощением ЭЭГ.
Патофизиологические исследования показывают, что пики зарождаются в структурах гиппокампа и распространяются на ретикулярную формацию, таламус и противоположный гиппокамп. В последнюю очередь вовлекаются поверхностные корковые слои. Судорожные разряды имеют тенденцию локализоваться строго в одном полушарии, чаще всего в пре- и постцентральной извилинах затылочной доли. Только в редких случаях разряд распространяется по всему полушарию, в котором он возник, или на гомолатеральньге зоны противоположного полушария.
Нередко пароксизмальная активность возникает одновременно в обоих полушариях, однако разряды не зависят друг от друга.
Самое большое диагностическое значение имеет ЭЭГ, снятая в первые дни жизни, так как патологические изменения могут со временем исчезпуть. ЭЭГ нередко становится нормальной даже у тех же детей, у которых впоследствии развертываются тяжелые неврологические нарушения. Нормальная ЭЭГ на 1-й неделе жизни с вероятностью 85% свидетельствует о благоприятном исходе. На основании обследования 71 ребенка мы показали, что нормальная ЭЭГ в 75% случаев соответствует полному выздоровлению.
Серьезный прогноз наблюдается у детей, у которых на первой ЭЭГ отмечены уплощение кривой, низкий вольтаж (5—15 мкВ во время бодрствования и 10—15 мкВ в период сна) или внезапное угнетение волн. Эти дети в большинстве случаев умирают или, если выживают, то в дальнейшем у них отмечаются тяжелые нарушения. Низкий вольтаж после 2-й недели жизни, ритмичные вспышки альфа и тета-волн на фоне низкоамплитудной активности, нарушения фазовой организации фоновой активности также являются плохим прогностическим признаком.
- Рекомендуем ознакомиться далее "Причины судорог у новорожденных детей. Классификация"
Оглавление темы "Неврологические болезни новорожденных":- Причины синдрома внезапной смерти новорожденных (СВС). Аномалии дыхания и сердечной деятельности
- Физиология центрального регулирования дыхания. Дыхательный центр
- Апноэ у детей: механизмы развития, клиника
- Факторы риска синдрома внезапной смерти (СВС) грудных детей. Особенности
- Обследование детей группы риска по синдрому внезапной смерти (СВС). Рекомендации
- Обследование детей с остановкой дыхания. Рекомендации
- Профилактика синдрома внезапной смерти (СВС) грудных детей. Рекомендации
- Судороги новорожденных детей: клиника, формы
- ЭЭГ при судорогах у новорожденных детей. Значение
- Причины судорог у новорожденных детей. Классификация

