Механизмы развития артериальной гипертензии - гормональные причины гипертензии
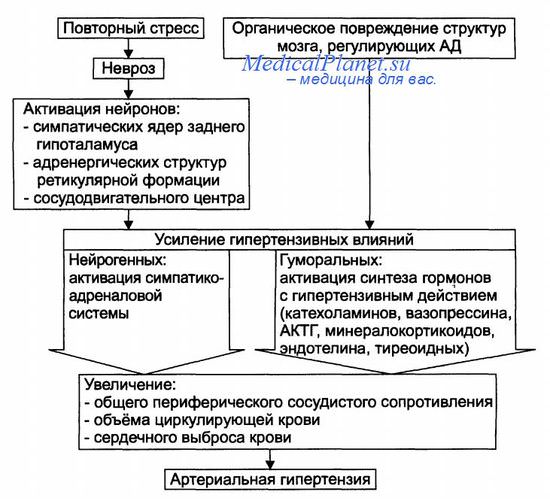
Катехоламины в патогенезе артериальной гипертензии. Вырабатываются мозговым слоем надпочечников. Исследования показали, что концентрация норадреналина и адреналина в крови повышена у части больных эссенциальной гипертензией, особенно у пациентов с первой степенью артериальной гипертензии. У последних отмечается повышенная активность симпатоадреналовой системы по отношению к действию различных физиологических раздражителей.
Выявлено преобладание активности а-рецепторов в организме человека, через которые катехоламины оказывают свое прессорное воздействие. Участие катехоламинов в патогенезе гипертензии определяется не только повышением АД, но и ростом клеток гладких мышц сердца и стенки сосуда (усиливает синтез белка и приводит к их гипертрофии).
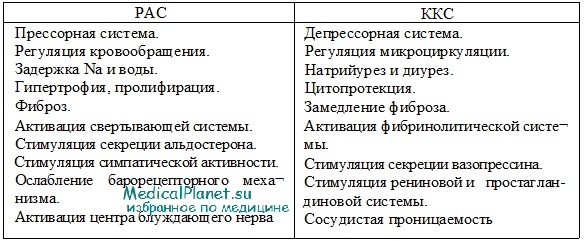
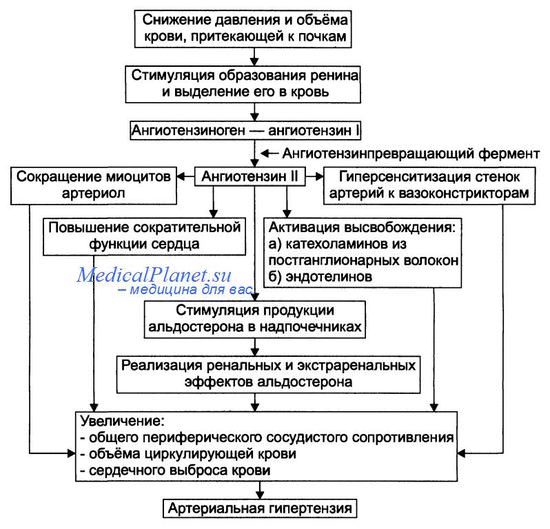
Ренин-ангиотензинная система в патогенезе артериальной гипертензии. Известно, что ренин сам по себе не оказывает прямого действия на уровень АД, а энзиматически расщепляет в кровяном русле плазменный белок-ангиотензиноген, относящийся к L2-глобулинам. В результате этого образуется декапептид-ангиотензин I, который под влиянием ангиотензинпревращающего фермента (АПФ) переходит в октапептид-ангиотензин II. Этот агент является наиболее сильным сосудосуживающим веществом.
Однако в последние годы было выявлено наличие отдельных элементов системы ренин-ангиотензин в стенке сосуда и в клеточных элементах сердечной мышцы. Таким образом, система ренин-ангиотензин может участвовать в формировании артериальной гипертензии через разные механизмы: вазоконстрикцию, изменение чувствительности рецепторов ангиотензина II, а также оказывая митогенное действие, способствующее развитию гипертрофии стенки сосуда и сердца.
Кроме того, ангиотензин II стимулирует выработку альдостерона, который задерживает натрий и воду и, в свою очередь, усиливает гипертрофию миокарда и мышечных волокон сосудистой стенки.
Вазопрессин в патогенезе артериальной гипертензии. Вазопрессин (антидиуретический гормон) и окситоцин (утеринокинетический гормон) секретируется в ядрах переднего гипоталамуса. Эти гормоны по сути обладают двумя основными биологическими эффектами. Первый касается проницаемости некоторых клеточных мембран и имеет осморегулирующий характер. У млекопитающих он проявляется в почках (антидиуретическое воздействие). Второй эффект сводится к сокращениям гладких мышц в матке (утеринокинетическое действие), в стенке сосудов (прессорное и депрессорное действие) и в молочной железе (выделение молока).
Влияние вазопрессина на проницаемость клеточных мембран проявляется в основном в почках. Эпителий дистальных почечных канальцев отличается относительной водонепроницаемостью; здесь продолжается реабсорбция NaCl, но вода не может следовать за NaCl так легко, как в проксимальном канальце. Поэтому без вазопрессина возникает гипотоническая моча (NaCl всасывается, а вода нет). При наличии вазопрессина относительно непроницаемая стенка дистального канальца и собирательной трубочки становится «пористой» и водопроницаемой, вода реабсорбируется. В дистальном канальце наступает изотоническая редукция объема и в собирательной трубочке образуется гипертоническая моча.
Следовательно, вазопрессин понижает объем мочи, действует антидиуретически. Действие вазопрессина касается лишь факультативной обратной резорбции воды в дистальном канальце, составляющей около 20 % гломерулярной фильтрации, а не непременной реабсорбции (составляющей около 10 % гломерулярной фильтрации), наступающей в проксимальном канальце. Механизм воздействия вазопрессина опосредован активацией аденилатциклазы и образованием цАМФ, который повышает проницаемость почечного эпителия дистальных канальцев и собирательных трубочек.
Прессорное действие вазопрессина физиологически существенно не проявляется, так как для этого нужны слишком высокие дозы. Правда, после кровотечения выделение вазопрессина способствует поддержанию АД, но, по-видимому, больше вследствие задержки воды.
Окситоцин оказывает преимущественно гипотензивное, вазодепрессорное воздействие.
Секрецию вазопрессина стимулируют: осмотическая нагрузка (задерживая воду, вазопрессин защищает организм от загустевания крови), гиповолемия, жара, гипоксия, стресс, боль, рвота. Холод тормозит секрецию вазопрессина. Из фармакологических факторов секрецию вазопрессина стимулируют никотин, морфин, эфир, снотворные средства, ингибируют бензедрин, этанол, атропин, а-блокаторы.
Нейропептид Y в патогенезе артериальной гипертензии. Выделен из мозговой ткани. Нейропептид выделяется в кровь из окончаний симпатических нервов под влиянием нервного возбуждения. Кроме сосудосуживающего обладает митогенным действием. В крови больных эссенциальной гипертензией обнаружена повышенная концентрация этого нейропептида.
Эндогенные опиаты (морфины) в патогенезе артериальной гипертензии. Это медиаторы пептидного характера, действующие, как и морфин, на одинаковые рецепторы, им присущи также эффекты морфина: анальгезия, эйфория, привыкание. Они возникают в гипофизе, особенно в мозге, из трех основных полипептидных предшественников: проопиймеланокортина, проэнкефапина А, проэнкефалина В. Уточнение роли эндорфинов и взаимодействия между отдельными категориями нейропептидов способствует дифференциации четырех уровней гуморального взаимодействия центральной нервной и эндокринной систем:
I - интегральный: мозговой, эндорфины, энкефалины;
II - модуляционный: допаминергический, норадреналинергический, серотонинергический;
III - регулирующий: либерины и статины гипоталамуса; IV-эффекторный: аденогипофизарные тропины.
Эндорфины действуют первично в мозге как модуляторы аффективных процессов, могут оказывать модуляционное воздействие в гипоталамусе (на допаминергические, адренергические и серотонинергические нейроны) и прямое регулирующее в гипофизе. Допаминергические нейроны модулируют секрецию гипоталамических либеринов и статинов, однако их медиатор допамин действует и в гипофизе.
Гипоталамические либерины и статины не отличаются выразительным воздействием в гипофизе, в ЦНС усиливает действие эндорфинов. Аденогипофизарные тропины являются исполнителями внутренней секреции всей системы.
Таким образом, опиаты повышают АД различными гормональными путями.
Инсулин в патогенезе артериальной гипертензии. Регулирует уровень глюкозы в крови. Общеанаболическое воздействие инсулина является условием нормального синтеза протеинов, липидов, сахаридов и нуклеиновых кислот. Механизм воздействия инсулина в клетках таков: инсулин связывается с рецепторами на поверхности целевых клеток (печеночные, мышечные и жировые) и тем самым меняет характеристики плазматической мембраны этих клеток, облегчая транспорт глюкозы и аминокислот внутрь. Одновременно происходит ингибирование аденилатциклазы плазматической мембраны и понижается содержание цАМФ, а также возникает отличающийся от цАМФ «второй вестник», который включает в клетках анаболические реакции.
Как и у остальных пептидных гормонов, составными частями действия инсулина являются связь с мембрановыми рецепторами, интернализация (пропускание комплекса рецептор + гормон внутрь клетки), ассоциация с лизосомами и дефадация. Инсулиновый рецептор способен рециклировать (повторно вступать в цикл).
Механизм влияния инсулина на АД заключается в увеличении реабсорбции Na в проксимальных канальцах, активации симпатической нервной системы, повышении чувствительности к прессорным агентам, увеличении секреции факторов роста.
Серотонин в патогенезе артериальной гипертензии. Возникает в энтерохромаффинных (аргентаффинных) клетках пищеварительного тракта, бронхов и мозга, в особенности гипоталамуса. Много серотонина находится в тромбоцитах, задерживающих его из крови, но не синтезирующих. Серотонин возникает также в эпифизе, где он является предшественником биосинтеза мелатонина.
Серотонин действует главным образом в месте своего возникновения, вызывает сужение сосудов в местах распада тромбоцитов, является интенсивным стимулятором сокращения гладких мышц бронхов и пищеварительной системы. Значение серотонина в мозге окончательно не выяснено. В гипоталамусе серотонин служит медиатором переноса нервных импульсов. Если в нормальных условиях действие серотонина ограничено, вероятно, местами разложения тромбоцитов и его возникновения (кишечник, мозг), то при патологических состояниях ифает роль его системное воздействие, в том числе на сокращение гладких мышц в кардиоваскулярной системе. Кроме того, серотонин оказывает влияние на секрецию АКТГ-либерина и АКТГ.
Кинины в патогенезе артериальной гипертензии. Представлены главным образом сосудорасширяющим пептидом брадикинином. Механизм возникновения кининов следующий. От L22-глобулина плазмы кининогена под воздействием панкреатического калликреина (кининогеназы) отщепляется декапептид лизилбрадикинин, из которого в плазме под влиянием плазматического калликреина (кининогеназы) образуется нонапептид брадикинин. Брадикинин в тканях инактивирован кининазой I и II. При этом кининаза II идентична ангиотензинпревращающему ферменту. Она присутствует в основном в легких, являющихся главным органом, удаляющим кинины из кровообращения. Кининогеназа (калликреин) находится также в почках, где возникающие кинины могут ифать регулирующую роль.

Лимитирующим фактором образования брадикинина служит плазматический калликреин. При дефиците так называемого ингибитора калликреина активность калликреина повышается, возникает избыток кининов. Это редкий наследственный синдром.
Кинины оказывают утеротоническое действие, повышают сосудистую проницаемость, сокращают и расслабляют кишечник, понижают АД, вызывают бронхоспазм и другие реакции. Физиологическая роль ренинангиотензиновой и калликреин-кининовой системы представлена в выше в таблице.
Простагландины в патогенезе артериальной гипертензии. Являются производными жирных кислот, открыты в сперме человека (Bergstrom 1949), химическая структура объяснена Lee в 1971 г. Встречаются во всех тканях тела, в особенности в легких и мозге. Идентифицировано 16 веществ эндогенного происхождения. Простагландины синтезируются из арахидоновой кислоты под действием микросомального энзима простагландинсинтетазы (циклооксигеназы). Попав в кровяное русло, в течение одного периода циркуляции разрушаются в легких и печени. Главные эффекты следующие: простагландины - противо- и провоспалительные; простациклины - противо- и провоспалительные; тромбоксаны - агрегация пластинок, сужение сосудов; лейкотриены -противовоспалительные.
Простагландины изменяют АД, ингибируют липолиз, секрецию желудка, изменяют тонус гладких мышц. Особое значение они имеют в ренальных регулирующих механизмах: простагландины А2 и Е2 принимают участие в ренальном антигипертензивном воздействии и в ренальной натрийуретической функции.
Предсердный натрийуретический фактор (ПНУФ) в патогенезе артериальной гипертензии. Выделен из предсердия в начале 1980-х годов. Обладает гипотензивным, натрийуретическим и диуретическим действием. Секретируется в ответ на растяжение предсердий, физическую нагрузку, при тахикардиях и т.д. Многочисленные исследователи, изучавшие роль ПНУФ в развитии гипертензии, пришли к выводу, что его секреция снижается у пациентов с генетической предрасположенностью к эссенциальной гипертензии. Присутствие ПНУФ в ЦНС позволяет предполагать, что этот гормон принимает участие в центральной регуляции АД крови.
В.П. Сытый, А.Г. Мрочек изучили взаимодействие ПНУФ с другими гормональными системами. Установлено, что изменение уровня ПНУФ в плазме крови вызывает ответную реакцию со стороны тиреоидных, кортикостероидных гормонов, инсулина, а также ренин-ангиотензиновой системы. Эти механизмы могут участвовать в патогенезе гипертензии.
Эндотелин в патогенезе артериальной гипертензии. Имеет важное значение в регулировании напряжения стенки сосуда и в процессе гемостаза. Исследованиями последних лет установлено, что клетки эндотелия отличаются чрезвычайно богатой биологической активностью в продукции двух групп веществ - эндотелиального релаксирующего фактора и эндотелиального сокращающего гладкую мускулатуру фактора. В организме человека присутствуют гормоны, названные эндотелинами, которые кодированы в геноме в форме трех изотипов. Концентрация эндотелина в плазме больных гипертонической болезнью прямо пропорциональна уровню АД. Кроме того, эндотелии обладает митогенными свойствами и, таким образом, может усугублять развитие гипертрофии гладкой мышечной оболочки артерии.
По-видимому, местное выделение эндотелина может быть причиной развития вторичной гипертензии. Описаны два случая гемангиоэндотелиомы, когда концентрация эндотелина была значительно повышена и регистрировалась тяжелая гипертензия. Хирургическое лечение вызвало нормализацию АД.
Эндотелиальный сосудорасширяющий фактор в патогенезе артериальной гипертензии. Освобождается эндотелием и представляет группу веществ, среди которых наиболее существенное значение имеют азота оксид и простациклин.
Ростовые факторы в патогенезе артериальной гипертензии. В плазме крови находится ряд пептидных факторов роста, происходящих из разных тканей (печени, слюнных желез, гипофиза и др.) и оказывающих на них митогенное воздействие. Некоторые из этих факторов имеют исключительное значение в инициировании аномальных реакций роста. Сосудистая стенка выделяет ростовые факторы, которые участвуют в ремодуляции сосудов и формировании АД.
Физиологическая роль факторов роста человека до сих пор точно не известна. Помимо них в плазме, вероятно, существуют еще другие, а также ингибирующие факторы, так как человеческая сыворотка вызывает ингибирование роста в тканевых культурах. С переходом плазмы в интерстициальную жидкость и потом в лимфу вещества роста и ингибирования теряются. Клетки в тканевых культурах неспособны расти в 100%-ной сыворотке, но растут в 100%-ной лимфе.
- Читать далее "Механизмы ремоделирования сердца и сосудов при артериальной гипертензии - патогенез"
Оглавление темы "Кардиология":- Лечение инфаркта миокарда - общие мероприятия
- Обезболивание при инфаркте миокарда - обезболивающие, нейролептаанальгезия
- Бета-адреноблокаторы при инфаркте миокарда - особенности применения
- ИАПФ при инфаркте миокарда - особенности применения эналаприла, лизиноприла
- Ретаболил, предуктал при инфаркте миокарда - особенности применения
- Витамины при инфаркте миокарда - особенности применения
- Реабилитация после инфаркта миокарда - сколько можно двигаться?
- Причины артериальной гипертензии - этиология
- Механизмы развития артериальной гипертензии - гормональные причины гипертензии
- Механизмы ремоделирования сердца и сосудов при артериальной гипертензии - патогенез

