ИАПФ при инфаркте миокарда - особенности применения эналаприла, лизиноприла
В последние годы в лечении больных инфарктом миокарда широко применяются ингибиторы ангиотензинпревращающего фермента (ИАПФ). Теоретическое обоснование для их применения заключается в том, что при инфаркте миокарда, особенно в первые 10 дней заболевания, в крови больных повышается уровень ренина и ангиотензина II. Это может оказывать дополнительное повреждающее действие на миокард, так как способствует сужению коронарных артерий, повреждению их стенки. Ангиотензин II может увеличивать пред- и постнафузку, усиливать чувствительность миокарда к катехоламинам, вызывать непосредственный кардиостимулирующий эффект, повышая потребность миокарда в кислороде. Гиперактивация ренин-альдостероновой системы (РАС), увеличение концентрации катехоламинов, ангиотензина II в плазме крови, повреждение сердца, сосудистой стенки нарушают микроциркуляцию и усиливают тромбообразование, повышают потребность миокарда в кислороде.
Гиперактивация РАС способствует истончению зоны некроза, растяжению этого участка миокарда, повреждению здесь коллагеновых волокон и нарушает контакты между оставшимися миокардиоцитами. Это предрасполагает к дилатации левого желудочка, развитию аневризмы и разрыву миокарда.
Важно, что основная часть АПФ расположена непосредственно на мембранах эндотелиальных клеток. Считается, что до 90 % всего объема РААС приходится на органы и ткани (всего лишь 10 % - на плазму), среди которых сосудистый эндотелий занимает первое место. Вот почему гиперактивация РААС в первую очередь проявляется изменением функции сосудистого эндотелия. Именно поэтому активация тканевой РААС является непременным компонентом эндотелиальной дисфункции.
Известно, что NO и А-II в сосудистой стенке оказывают прямо противоположные эффекты. Оксид азота представляет собой «биологический вазопротектор», который оказывает вазодилатирующее и антипролиферативное действие, подавляет синтез молекул адгезии и сам процесс адгезии клеток воспаления и тромбоцитов, ингибирует блокаду синтеза эндотелина и инактивацию супероксидных анионов. А-II оказывает на все перечисленные процессы противоположное действие.
ИАПФ препятствуют поступлению ангиотензина II в коронарное русло, потенцируют вазодилатирующие агенты - брадикинин и простациклин, уменьшают вазоконстрикцию, увеличивая коронарный кровоток, уменьшая ишемию. Следовательно, ИАПФ обладают кардиопротекторным действием, увеличивая жизнеспособность миокардиоцитов, сохраняя запасы макроэргических соединений, оказывая непрямое антиоксидантное действие.
ИАПФ уменьшают вероятность сердечной недостаточности при инфаркте миокарда.
ИАПФ применяются на фоне комплексной терапии инфаркта миокарда (наркотические аналгетики, фибринолитики, ангикоагулянты, антиагреганты, нитраты, антагонисты кальция, диуретики, препараты калия). Предполагается, что ИАПФ уменьшают частоту постперфузионных аритмий.
Показания для назначения ИАПФ при инфаркте миокарда:
• фракция выброса 40 % и менее;
• клиника сердечной недостаточности по лево- или правожелудочковому типу, в том числе транзиторная;
• увеличенные размеры сердца (диастолический размер левого желудочка более 5,6 см2);
• первые 24 ч после начала инфаркта миокарда при обширном переднем поражении (подъем сегмента ST на ЭКГ более чем в двух грудных отведениях) и (или) с клиническими признаками сердечной недостаточности при повышенном артериальном давлении, по крайней мере при отсутствии гипотензии (артериальное давление менее 100 мм рт. ст.) или других противопоказаний.
Основной принцип назначения ИАПФ у больных инфарктом миокарда заключается в том, что лечение ими начинается после стабилизации гемодинамики, чаще через 24-48 ч после начала заболевания. Начальная доза ИАПФ -минимальная, затем она через каждые 5-7 дней постепенно увеличивается, в первую очередь под постоянным контролем артериального давления. Препараты данной группы желательно назначать всем больным инфарктом миокарда при отсутствии противопоказаний.
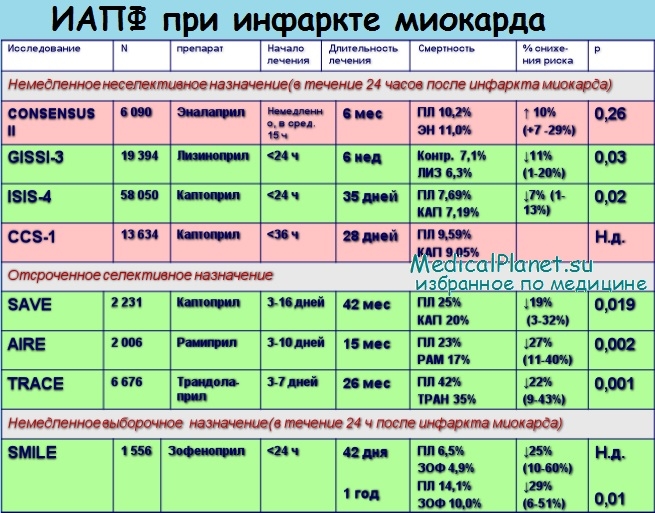
Примерная методика применения ИАПФ при инфаркте миокарда: каптоприл назначается по 6,25-12,5 мг 2-3 раза в день под контролем АД. К концу стационарного лечения возможно увеличение дозы до 12,5-25 мг 3 раза в день. Эналаприл назначается по 2,5 мг 1 раз в день, к концу стационарного периода возможно увеличение дозы до 2,5-5 мг 1—2 раза в день.
Начальные дозы некоторых других ИАПФ при лечении больных инфарктом миокарда могут быть следующие: лизиноприл - 3-5 мг в первые сутки, затем 10 мг 1 раз в сутки; рамшрш - 1,25-2,5 мг 2 раза в сутки, повышая дозу в течение 2 суток до 2,5 мг (5 мг) 2 раза в сутки; трандолаприл - 0,5 мг в сутки с увеличением дозировки в течение 2 суток до 2 мг раз в сутки.
Критериями эффективности применения ИАПФ у больных инфарктом миокарда являются: 1) клиническое улучшение - исчезновение или уменьшение одышки, цианоза, набухания шейных вен, уменьшение количества хрипов в легких; 2) снижение АД не менее чем на 10 % исходного через 2 ч после приема первой дозы; 3) увеличение сердечного выброса, снижение общего периферического сопротивления, давления заклинивания легочной артерии, изменение гемодинамики с застойно-гипокинетического типа на эукинетический.
Желательно продолжить прием ИАПФ после выписки из стационара -амбулаторно или в санатории.
Противопоказания для назначения ИАПФ:
1) систолическое АД ниже 100 мм рт. ст.;
2) повышенная индивидуальная чувствительность;
3) беременность;
4) лактация;
5) трансплантация внутренних органов;
6) двусторонний выраженный стеноз почечных артерий (опасны резкое падение АД и общего периферического сопротивления);
7) стеноз клапанных отверстий сердца (опасно резкое снижение сократительной функции левого желудочка);
8) гипертрофическая кардиомиопатия.
Возможны побочные явления:
1) гипотензия;
2) лейкоцитопения, которая может возникать через 2-3 месяца лечения, особенно при назначении больших доз каптоприла (более 150 мг в сутки).
Чаще это может быть при диффузных заболеваниях соединительной ткани, хронической почечной недостаточности. Крайне редко может возникать панцитопения. При длительном лечении ИАПФ следует проверять количество лейкоцитов в крови не реже 1 раза в 2 месяца;
3) протеинурия, которая чаще появляется при поражении почек. В большинстве случаев имеющаяся протеинурия уменьшается, но если она увеличивается до 1 г в сутки, необходимо снижать дозу или отменять препарат;
4) кашель;
5) потеря вкусовых ощущений. Может быть извращение вкуса, металлический или кислый привкус. Это объясняется наличием в молекуле каптоприла сульфгидрильной группы;
6) желудочно-кишечные расстройства: тошнота, рвота, диспепсия, боли в животе, понос;
7) гепатотоксичность: холестаз, увеличение активности печеночных аминофераз;
8) головные боли, головокружение;
9) аллергические реакции: кожные сыпи, ангионевротический отек;
10) снижение быстроты реакций, способности концентрации.
Нередко на фоне приема каптоприла возникает атриовентрикулярная блокада I—II ст. (редко - III ст.).
ИАПФ потенцируют действие алкоголя. Возможны учащение приступов стенокардии, изменение конечной части ЭКГ при резком падении артериального давления. Поскольку по мере увеличения дозы препаратов вероятность появления осложнений увеличивается, очень важно начинать лечение с малых доз, индивидуально подбирая минимально эффективные.
Развитие гипотензии - основное нежелательное действие при назначении ИАПФ у больных инфарктом миокарда, особенно на фоне назначения нитратов и р-адреноблокаторов. У больных старше 75 лет риск развития гипотензии повышен, а конечный положительный результат лечения ингибиторами менее убедителен.
Длительное лечение препаратами этой группы больных, перенесших инфаркт миокарда, приводит к достоверному увеличению продолжительности жизни. Это достигается, в первую очередь, благодаря тому, что при длительном применении ИАПФ предупреждают патологическое «ремоделирование» миокарда левого желудочка.
- Читать далее "Ретаболил, предуктал при инфаркте миокарда - особенности применения"
Оглавление темы "Кардиология":- Лечение инфаркта миокарда - общие мероприятия
- Обезболивание при инфаркте миокарда - обезболивающие, нейролептаанальгезия
- Бета-адреноблокаторы при инфаркте миокарда - особенности применения
- ИАПФ при инфаркте миокарда - особенности применения эналаприла, лизиноприла
- Ретаболил, предуктал при инфаркте миокарда - особенности применения
- Витамины при инфаркте миокарда - особенности применения
- Реабилитация после инфаркта миокарда - сколько можно двигаться?
- Причины артериальной гипертензии - этиология
- Механизмы развития артериальной гипертензии - гормональные причины гипертензии
- Механизмы ремоделирования сердца и сосудов при артериальной гипертензии - патогенез

