Бета-адреноблокаторы при инфаркте миокарда - особенности применения
В остром периоде инфаркта миокарда раннее назначение бета-адреноблокаторов без собственной симпатомиметической активности достоверно уменьшает размеры некротического очага, снижает риск жизненно опасных желудочковых аритмий, вероятность опасности рецидива инфаркта и улучшает отдаленный прогноз.
Считается также, что использование бета-адреноблокаторов может снизить частоту развития ранних разрывов сердца, опасность которой возрастает на фоне тромболитической терапии. Раннее назначение бета-адреноблокаторов уменьшает риск развития кровоизлияния в мозг при проведении тромболизиса.
Основные механизмы положительного действия бета-адреноблокаторов у больных инфарктом миокарда следующие:
• снижение потребности миокарда в кислороде вследствие снижения ЧСС, артериального давления и сократимости миокарда;
• препятствие прямому кардиотоксическому влиянию на миокард высокого уровня циркулирующих в крови катехоламинов;
• перераспределение миокардиального кровотока от эпикардиальных участков к более ишемизированным субэндокардиальным отделам миокарда;
• снижение частоты развития опасных желудочковых нарушений ритма с повышением порога развития фибрилляции желудочков;
• снижение частоты разрывов миокарда и образования сердечной аневризмы;
• уменьшение частоты развития повторной ишемии миокарда и распространения зоны инфаркта.
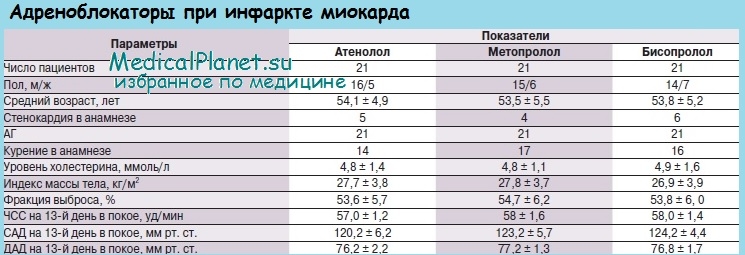
Желательно более раннее внутривенное введение бета-адреноблокаторов. Для этого можно 1 мл 0,25%-ного раствора пропранолола развести в 10-20 мл изотонического раствора натрия хлорида и вводить медленно. Вначале можно использовать половинную дозу. Затем, если не появляются противопоказания, лечение пропранололом продолжается.
Переходят на прием препарата внутрь от 20 до 40 мг 3-4 раза в день. Однако бета-адреноблокаторы могут существенно снижать сократительную функцию миокарда, поэтому при их введении следует оценивать сократимость миокарда. Эти препараты противопоказаны при резком снижении сократительной функции сердечной мышцы, в частности при снижении фракции выброса менее 40 %, при острой левожелудочковой недостаточности, если видны набухшие шейные вены.
С этих позиций бета-адреноблокаторы в раннем периоде заболевания наиболее показаны больным с мелкоочаговым инфарктом миокарда, с небольшими размерами очага некроза, когда сократительная функция миокарда страдает в меньшей степени. У больных с крупноочаговым инфарктом миокарда бета-адреноблокаторы назначаются после стабилизации гемодинамики.
Особенно они могут быть эффективны при тахикардии с числом сердечных сокращений более 120 в минуту. Лечение бета-адреноблокаторами начинают с минимальных доз, увеличивая их каждые 3-5 дней под контролем ЧСС, артериального давления и других показателей гемодинамики. Начав лечение бета-адреноблокаторами, целесообразно при отсутствии противопоказаний продолжать их прием длительно. Последнее время при отсутствии противопоказаний рекомендуется их пожизненный прием.
Доказано, что применение бета-адреноблокаторов в постинфарктном периоде значительно увеличивает продолжительность жизни больных.
- Читать далее "ИАПФ при инфаркте миокарда - особенности применения эналаприла, лизиноприла"
Оглавление темы "Кардиология":- Лечение инфаркта миокарда - общие мероприятия
- Обезболивание при инфаркте миокарда - обезболивающие, нейролептаанальгезия
- Бета-адреноблокаторы при инфаркте миокарда - особенности применения
- ИАПФ при инфаркте миокарда - особенности применения эналаприла, лизиноприла
- Ретаболил, предуктал при инфаркте миокарда - особенности применения
- Витамины при инфаркте миокарда - особенности применения
- Реабилитация после инфаркта миокарда - сколько можно двигаться?
- Причины артериальной гипертензии - этиология
- Механизмы развития артериальной гипертензии - гормональные причины гипертензии
- Механизмы ремоделирования сердца и сосудов при артериальной гипертензии - патогенез

