Осложнения чрескожных коронарных вмешательств (ЧКВ). Варианты
Частота «больших» осложнений чрескожных коронарных вмешательств (ЧКВ) на протяжении последних двух десятилетий постоянно снижается. Это обусловлено использованием тщательного лабораторного контроля степени антикоагуляции (АЧТВ), применением современных антитромботических и антитромбоцитарных средств, разработкой новых технологий, наработкой опыта выполнения манипуляции у персонала и внедрением современных стратегий чрескожных коронарных вмешательств (ЧКВ). Положительное влияние этих факторов особенно заметно в плане снижения частоты развития ИМ и необходимости выполнения экстренного коронарного шунтирования. К «большим» осложнениям чрескожных коронарных вмешательств (ЧКВ) относятся:
- Смерть (в целом частота этого осложнения составляет 0,4-1,0%, у больных с ИМ с подъемом ST - 5-7%)
- ИМ (0,4-49%)
- Инсульт
- Необходимость выполнения экстренного коронарного шунтирования (0,4%)
«Малыми» осложнениями чрескожных коронарных вмешательств (ЧКВ) считаются транзиторная ишемическая атака, местные осложнения (в области артериального доступа), почечная недостаточность и нежелательные реакции на рентгеноконтрастные средства.
Каковы другие возможные осложнения чрескожных коронарных вмешательств (ЧКВ)?
- Ишемические осложнения. Согласно рекомендациям АСС/АНА, у всех пациентов, у которых во время или после процедуры чрескожных коронарных вмешательств (ЧКВ) наблюдаются симптомы, заставляющие заподозрить развитие ИМ, или у которых процедура была выполнена с другими осложнениями, следует контролировать активность КФК-МВ и уровень сердечного тропонина (Т или I). Кроме того, у всех пациентов, подвергнутых чрескожным коронарным вмешательствам (ЧКВ), считается целесообразным контролировать уровень вышеуказанных биохимических маркеров некроза миокарда через 8-12 ч после манипуляции.
- Внезапная окклюзия сосуда является наиболее частой причиной серьезных неблагоприятных событий после чрескожного коронарного вмешательства (ЧКВ). В типичных случаях она развивается в течение первых 6 часов после процедуры. Ее причинами могут стать отслоение интимы не закрытого стентом участка стенки сосуда, тромбоз, ангиоспазм или окклюзия ветвей артерии. Благодаря рутинному использованию стентов и ингибиторов IIb/IIIа рецепторов частота этого осложнения снизилась до 1%. Причиной острой окклюзии сосуда может стать и тромбоз стента.
- Тромбоз стента может развиваться на протяжении первых 24 часов после его установки (острый тромбоз стента), в течение 1-го месяца (подострый тромбоз) или с 1-го по 12-й месяц после вмешательства (поздний тромбоз стента). Иногда тромбоз развивается и позже (очень поздний тромбоз стента), что особенно заметно в группе больных, которым были установлены стенты с лекарственным покрытием. Первичными факторами, способствующими возникновению этого осложнения, являются неадекватное позиционирование стента в сосуде, нераспознанное расслоение кровотока, а также несоблюдение режима антитромбоцитарной терапии. Тромбоз стента потенциально является катастрофическим событием, летальность при котором достигает 50%.
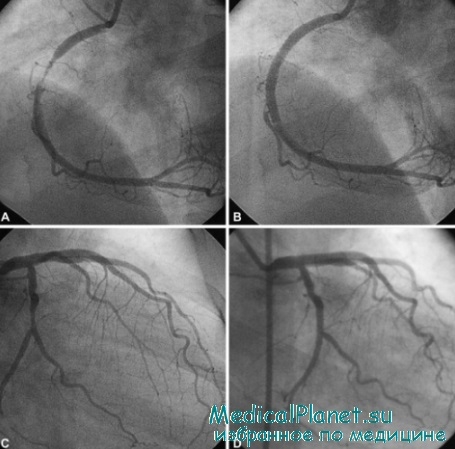
- Перфорация коронарной артерии наблюдается достаточно редко (в 0,1-1,14% процедур чрескожного коронарного вмешательства (ЧКВ)) и чаще всего вызвана продвижением проводника. Чуть чаще это осложнение развивается при использовании атероаблационных методик (например, роторной реканализации, лазерной аблации). В большинстве случаев перфорация артерии диагностируется во время самой манипуляции, когда визуализируется экстравазация контраста, однако в некоторых случаях (когда объем кровопотери очень невелик) клинические проявления развиваются лишь спустя несколько часов после процедуры. Если на момент выявления перфорации пациент находится в лаборатории катетеризации сердца, лечение заключается в немедленной баллонной тампонаде кровоточащего участка сосуда, реверсии антикоагуляции и перикардиоцентезе (после экстренной ЭхоКГ и при наличии гемодинамических расстройств).
При больших размерах перфорации может потребоваться установка покрытого стента, спирального аблатора или хирургическая коррекция. Если данное осложнение обнаруживается только спустя несколько часов после чрескожного коронарного вмешательства (ЧКВ), то основное лечение заключается в стабилизации гемодинамики и выполнении перикардиоцентеза.
- «Медленный кровоток» или «отсутствие кровотока». Термином «медленный кровоток» описывается ситуация, когда при контрольной ангиографии выявляется замедленное продвижение контраста к дистальным участкам артерии и замедленное ее очищение от контраста; термином «отсутствие кровотока» характеризуется более серьезная ситуация, когда контраст вообще не продвигается к дистальным участкам сосуда.
Эти феномены наблюдаются при дистальной эмболизации и закупорке периферических ветвей артерии фрагментами бляшки, что вызывает ухудшение кровотока в эпикардиальном отрезке сосуда. Нередко это осложнение возникает при попытке ангиопластики дегенерировавших аутовенозных шунтов и может быть предотвращено путем использования интрашунтовых дистальных ловушек, которые позволяют задержать и затем удалить из сосуда образующийся тканевой детрит. Кроме того, при развитии данного осложнения показано внутрисосудистое введение вазодилататоров (таких как аденозин, нитропруссид и верапамил).
- Геморрагические осложнения. Клиническая значимость этого вида осложнений возрастает по мере использования мощных антитромбиновых и антитромбоцитарных средств. Было обнаружено, что массивное кровотечение у пациентов, подвергнутых плановому или неотложному чрескожному коронарному вмешательству (ЧКВ), является независимым предиктором ранней и поздней смертности.
Кроме того, накопленные данные заставляют предположить наличие прямой связи между гемотрансфузией и нежелательным исходом заболевания. Так, например, были показаны провоспалительный и протромботический эффекты трансфузии эритромассы. При этом ограниченное применение гемотрансфузии все же сопровождалось улучшением прогноза заболевания.
- Местные осложнения. Потенциальными местными осложнениями, связанными с пункцией сосуда, являются ретроперитонеальная гематома, формирование псевдоаневризмы или артериовенозной фистулы, расслоение артерии или ее тромбоз, эмболизация дистального русла, прогрессирующая гематома, инфицирование или формирование абсцесса в области пункции, а также невропатия бедренного нерва.
Факторами риска развития этих осложнений являются пожилой возраст, женский пол, патологическое ожирение и, наоборот, пониженная масса тела, наличие АГ, тромбоцитопения, периферический атеросклероз, использование проводника большого диаметра или увеличенное время его нахождения в сосуде, применение внутриаортальной баллонной контрпульсации, одновременная установка венозного проводника, избыточная антикоагулянтная и тромболитическая терапия и, наконец, повторный характер вмешательства. Риск возникновения ретроперитонеальной гематомы увеличен у пациентов, у которых пункция бедренной артерии производилась выше нижней границы нижней эпигастральной артерии; в противном случае, т.е. если пункция бедренной артерии производится на уровне или ниже ее бифуркации, увеличивается риск развития псевдоаневризмы и артериовенозной фистулы.
Для быстрой остановки кровотечения в качестве альтернативы механической компрессии сосуда предложено несколько герметизирующих устройств. Они классифицируются на основании принципа, лежащего в основе гемостаза, который может достигаться путем установки биодеградирующей заплатки, наложения сосудистого шва или скоб, а также - использованием свойств ультразвука.
Несмотря на то что герметизирующие сосуд устройства имеют определенные преимущества перед механической компрессией (более быстрое достижение гемостаза и активизация пациента, более удовлетворительные результаты для пациента и меньшие экономические затраты), до сих пор не предпринималось клинических исследований, в которых было бы доказано четкое снижение частоты сосудистых осложнений при использовании этих устройств.
- Читать далее "Лечение осложнений чрескожного коронарного вмешательства (ЧКВ). Тактика"
Оглавление темы "Тактика при ишемической болезни сердца":- Осложнения чрескожных коронарных вмешательств (ЧКВ). Варианты
- Лечение осложнений чрескожного коронарного вмешательства (ЧКВ). Тактика
- Антитромбоцитарная терапия после чрескожного коронарного вмешательства (ЧКВ). Прием аспирина
- Показания к коронарному шунтированию. Эффективность
- Отличия коронарного шунтирования на остановленном и работающем сердце
- Как выполняется кардиоплегия? Методика
- Эффективность коронарного шунтирования внутренней грудной артерией, аутовенозным шунтом
- Осложнения коронарного шунтирования. Медиастинит, инсульт
- Наблюдение за пациентами после коронарного шунтирования. Частота рецидивов
- Причины сердечной недостаточности. Объем обследования при СН

