Левожелудочковая недостаточность при инфаркте миокарда - диагностика, лечение
Осложнения острого коронарного синдрома (ОКС) чаще развиваются при инфаркте миокарда с подъемом ST (ИМ пST). Современные стратегии реперфузионного лечения, в том числе все более частое применение ЧKB, в течение последнего десятилетия способствовали резкому снижению частоты развития повторного ИМ и смертности. Это закономерно привело к уменьшению числа осложнений ОКС.
По данным регистра SWISS, включающего сведения о больных с инфарктом миокарда с подъемом ST (ИМ пST), с 2000-го до 2007 г. частота повторного ИМ снизилась с 3,7 до 0,9%. Это связано с более широким применением ЧKB (85% против 43% за такой же период). Тем не менее, осложнения все еще встречаются, и если они развиваются, то, вероятнее всего, обусловлены большим объемом поражения миокарда при инфаркте миокарда с подъемом ST (ИМ пST), когда инфаркт-ассоциированная артерия не была подвергнута реперфузии.
Чаще это наблюдается при позднем поступлении больного, у лиц пожилого возраста (старше 75 лет) и у страдающих диабетом. Эти пациенты чаще имеют сниженную функцию ЛЖ и распространенное поражение коронарного русла, которое не всегда позволяет выполнить полноценную реваскуляризацию. Сниженная функция ЛЖ напрямую связана со снижением выживаемости, и поэтому механические осложнения и аритмии чаще развиваются у пациентов с распространенным поражением миокарда.
У больных с тяжелой дисфункцией ЛЖ (ФВ ЛЖ < 30%), несмотря на реваскуляризацию при ИМ пST, наличие на ЭКГ патологических зубцов Q и признаков сердечной недостаточности служит клиническим маркером плохого восстановления миокарда и тяжелого прогноза. Важно уже на ранних этапах идентифицировать таких пациентов, чтобы в дальнейшем обеспечить более тщательное наблюдение за их состоянием и возможность оказания своевременной помощи.
Левожелудочковая недостаточность (ЛЖН) на фоне инфаркта миокарда с подъемом сегмента ST (ИМ пST) развивается довольно часто. У пациентов с небольшим объемом поражения миокарда катехоламин-опосредованное увеличение ЧСС и сократимости непораженных участков стенки ЛЖ компенсирует снижение сократимости в зоне ИМ и предотвращает развитие декомпенсации.
У больных с более обширным ИМ эти механизмы оказываются недостаточными, что приводит к нарастанию конечного диастолического давления в ЛЖ и развитию отека легких. В некоторых случаях ЛЖН обусловлена или усугубляется такими осложнениями, как нарушения ритма сердца, митральная регургитация или дефект МЖП. Наличие ЛЖН служит неблагоприятным прогностическим признаком, а ее выраженность тесно коррелирует с летальностью (внутрибольничная смертность у пациентов без ЛЖН составляет всего 6% и возрастает до 38% у лиц с интенсивными хрипами в легких).
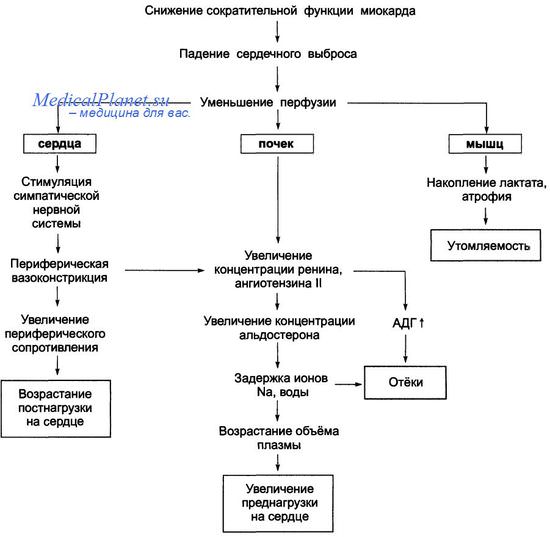
Диагностика и интерпретация левожелудочковой недостаточности при инфаркте миокарда
Клиническая диагностика левожелудочковой недостаточности (ЛЖН) на фоне ОКС нередко бывает затруднена. Клинические признаки и данные обследования весьма вариабельны, непостоянны и сочетаются друг с другом в любых комбинациях. Например, крепитация в базальных отделах часто встречается у пациентов с заболеваниями легких независимо от наличия ЛЖН, а выраженные рентгенологические признаки легочного застоя обнаруживаются у пациентов с совершенно аускультативно «чистыми» легкими.
ЛЖН необходимо подозревать у всех пациентов с ОКС и тяжелой дисфункцией ЛЖ (обусловленной обширностью текущего инфаркта либо мелкоочаговым инфарктом на фоне перенесенного ранее распространенного поражения миокарда ЛЖ), у которых развивается одышка в сочетании с патологическим III тоном сердца и крепитацией в легких.
Физикальные признаки могут быстро изменяться, поэтому в раннем периоде развивающегося ИМ следует регулярно проводить аускультацию сердца и легких. При рентгенографии можно обнаружить ряд патологических признаков, включая кардиомегалию, усиление сосудистого рисунка и прикорневые облаковидные затемнения. При появлении признаков ЛЖН требуется тщательная клиническая оценка, в том числе (по возможности) выполнение ЭхоКГ для исключения механических осложнений, таких как тяжелая острая митральная регургитация или разрыв МЖП.
Лечение левожелудочковой недостаточности при инфаркте миокарда
Лечение левожелудочковой недостаточности (ЛЖН) заключается в мероприятиях, направленных на облегчение тревоги, снижение давления наполнения камер сердца (с помощью вазодилататоров) и объема жидкости в желудочках (путем добавления диуретиков), что в итоге ведет к снижению конечного диастолического давления ЛЖ и разрешению отека легких. Постоянная терапия направлена на предотвращение рецидивирования симптоматики и в случае использования эплеренона может уменьшить смертность. Было показано, что этот антагонист альдостерона снижает смертность у пациентов с сердечной недостаточностью после перенесенного ИМ и ФВ ЛЖ < 40%.
Это может быть связано с замедлением развития фиброза миокарда или снижением частоты развития гипокалиемии, которая может служить важным фактором, способствующим возникновению фатальных аритмий. Кроме того, у некоторых пациентов функция ЛЖ улучшается после восстановления функции «оглушенного» миокарда, что позволяет предотвратить рецидивирование симптоматики после эпизода острой ЛЖН. Лечение острой ЛЖН заключается в следующем:
• придание пациенту сидячего положения и назначение кислородотерапии; это позволит уменьшить венозный застой в малом круге кровообращения и улучшить оксигенацию крови в легких;
• введение морфина путем медленных в/в болюсов по 2,0 мг в сочетании с противорвотным средством (например, метоклопрамидом в дозе 10 мг); морфин действует как седативное средство (облегчает тревогу), а также как вазодилататор (уменьшает выраженность отека легких);
• назначение петлевого диуретика (например, фуросемида в дозе 80-160 мг в виде медленной в/в инъекции); введенные в/в петлевые диуретики после диуреза вызывают вазодилатацию, что способствует уменьшению проявлений острой ЛЖН с помощью двух механизмов;
• при приемлемом уровне АД (систолическое АД >100 мм рт.ст.) следует назначить в/в инфузию нитрата, как описано в отдельной статье на сайте (рекомендуем пользоваться формой поиска выше); вызванная нитратами вазодилатация позволяет снизить венозный возврат к правым отделам сердца, что ведет к снижению конечного диастолического давления ЛЖ и уменьшению проявлений отека легких; инфузию нитратов следует начинать с низких доз с последующим увеличением скорости введения;
• тщательное мониторирование диуреза, что позволяет обеспечить адекватную перфузию почек и оценить ответ на диуретик.
Если эти мероприятия не позволяют контролировать ситуацию, следует ввести в/в еще один болюс фуросемида и проконсультироваться у более опытных коллег. Если в результате обследования удается выявить подлежащие хирургическому лечению осложнения ИМ (например, тяжелую острую митральную регургитацию или разрыв МЖП), то стабилизировать состояние пациента на время, требующееся для проведения корректирующего вмешательства, можно путем внутриаортальной баллонной контрпульсации или вспомогательной вентиляции легких (которую можно проводить неинвазивно - при помощи специальной маски). При отсутствии потенциально корректируемых осложнений прогноз при тяжелой ЛЖН при отсутствии эффекта диаморфина, диуретика и нитратов плохой.
Неотложная помощь при острой левожелудочковой недостаточности
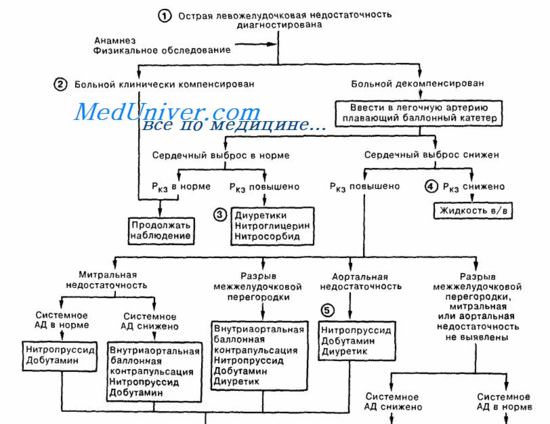
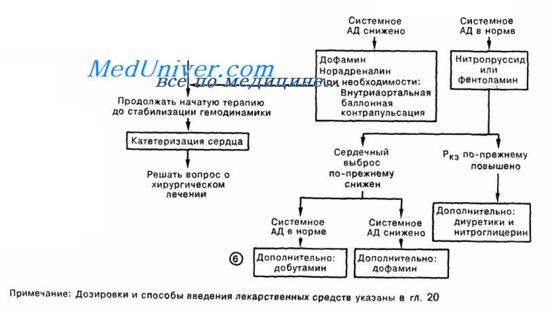
- Читать далее "Кардиогенный шок при инфаркте миокарда - диагностика"
Оглавление темы "Осложнения инфаркта миокарда":- Коррекция гипергликемии в лечении инфаркта миокарда
- Профилактическая антиаритмическая терапия инфаркта миокарда
- Левожелудочковая недостаточность при инфаркте миокарда - диагностика, лечение
- Кардиогенный шок при инфаркте миокарда - диагностика
- Лечение кардиогенного шока - тактика
- Разрыв свободной стенки желудочка при инфаркте миокарда
- Разрыв межжелудочковой перегородки (МЖП) при инфаркте миокарда
- Острая митральная регургитация при инфаркте миокарда
- Тромбоз левого желудочка, формирование аневризмы и тромбоэмболии при инфаркте миокарда
- Перикардит при инфаркте миокарда. Синдром Дресслера

