Кардиогенный шок при инфаркте миокарда - диагностика
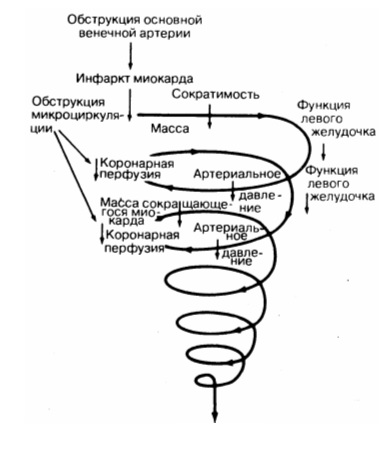
Кардиогенный шок развивается у относительно небольшой части больных с распространенным инфарктом миокарда (ИМ), однако является причиной большинства летальных исходов в стационаре. Данные реестрового исследования GRACE и большого Швейцарского регистра свидетельствуют о снижении распространенности кардиогенного шока в последнее время, что обусловлено более частым применением реперфузионного лечения и в особенности первичного ЧKB.
Вероятно, такая динамика обусловлена уменьшением рецидивирования ишемии миокарда благодаря использованию стентов и современных антитромбоцитарных средств (в дополнение к уменьшению размеров ИМ вследствие доступности ранней первичной ЧKB и тромболизиса). Кардиогенный шок, осложняющий течение ОКС, может быть обусловлен:
• инфарцированием или ишемией более 40% миокарда ЛЖ, что ведет к падению насосной функции сердца (85% случаев);
• потенциально обратимыми осложнениями, ведущими к тяжелой декомпенсации кровообращения, такими как острая митральная регургитация, разрыв МЖП или инфаркт ПЖ (15% случаев).
Факторами риска развития кардиогенного шока являются:
• наличие распространенного Q-образующего переднего ИМ, ИМ пST в сочетании с блокадой левой ножки пучка Гиса или неэффективность реперфузионной терапии;
• развитие ИМ у пациента, ранее перенесшего ИМ или операцию КШ;
• пожилой возраст и женский пол;
• АГ;
• сахарный диабет.
У пациентов, поступивших с распространенным ИМ, кардиогенный шок обычно развивается рано - в течение первых 24 часов после госпитализации. Если шок развивается позже, то требуется провести тщательное обследование пациента. В такой ситуации кардиогенный шок может быть обусловлен рецидивированием ишемии миокарда, что ведет к увеличению размеров зоны поражения и дальнейшему нарушению функции ЛЖ или развитию механических осложнений, которые могут поддаваться хирургической коррекции.
Данные регистров свидетельствуют о том, что если больные с кардиогенным шоком получают только медикаментозную терапию, то летальность остается очень высокой и составляет 80-90%. Лечение кардиогенного шока должно быть направлено на улучшение коронарной перфузии путем применения внутриаортальной баллонной контрпульсации и экстренной реваскуляризации.
Данные, полученные в ходе небольших серий наблюдений, а также в результате анализа реестров и ретроспективной оценки баз данных исследований тромболитиков свидетельствуют о том, что агрессивная медикаментозная терапия в сочетании с катетеризацией сердца и проведением реваскуляризации может положительно повлиять на летальность.
Эффект реваскуляризации может быть обусловлен восстановлением свойств оглушенного миокарда, находящегося на границе зоны инфаркта, что позволяет частично восстановить и улучшить функцию сердечной мышцы.
Выводы, сделанные в ходе такого анализа, компрометируются нерандомизированным дизайном упомянутых исследований и потенциальной возможностью влияния отбора пациентов, который может исказить их результаты в пользу реваскуляризации (поскольку главными кандидатами для интенсивного лечения и реваскуляризации являются наиболее крепкие и молодые пациенты, которые, вероятнее всего, останутся в живых).
Организация рандомизированных исследований в этой области представляет большие сложности, однако некоторые данные все же имеются. В Швейцарском многоцентровом исследовании применения ангиопластики при шоке (SMASH) было показано, что использование реваскуляризации сопровождалось тенденцией к снижению смертности, однако небольшое число наблюдений (всего 55 пациентов) не позволило сделать статистически обоснованных выводов.
В исследовании SHOCK участвовали 302 пациента, которые рандомизировались к двум стратегиям лечения - ранней реваскуляризации или интенсивной медикаментозной терапии. Было показано, что выживаемость в группе инвазивной стратегии к 30-му дню наблюдения была несколько лучше, а через 6 мес. - существенно выше, чем в группе медикаментозного лечения (смертность в первой группе составила 50,3%, во второй - 63,1%).
Анализ по подгруппам позволил установить, что наиболее полезным проведение реваскуляризации было у более молодых пациентов (моложе 75 лет) и больных, которым вмешательство было выполнено в более ранние сроки (менее 6 ч от установления диагноза). Обобщая результаты упомянутых нерандомизированных и рандомизированных исследований, можно сделать вывод о том, что у отдельных пациентов с кардиогенным шоком проведение интенсивной медикаментозной терапии в сочетании с реваскуляризацией может оказаться полезным.

Диагностика кардиогенного шока при инфаркте миокарда
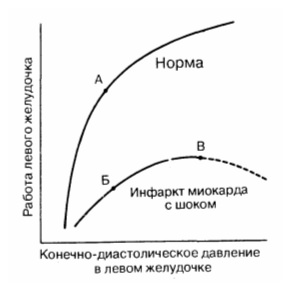
Кардиогенный шок вследствие дисфункции ЛЖ можно с уверенностью диагностировать у пациентов с очевидным обширным ишемическим повреждением миокарда, госпитализированных в первые 24 часа от начала острого ИМ пST и имеющих следующие признаки:
• артериальная гипотензия (систолическое АД < 90 мм рт.ст.);
• клинические симптомы низкого сердечного выброса (диурез < 30 мл/ч, гипоперфузия периферических тканей или нарушение сознания);
• симптомы увеличения давления наполнения камер сердца (наличие клинических или рентгенологических признаков отека легких, свидетельствующих о том, что давление заклинивания легочных капилляров (ДЗЛК) превышает 15 мм рт.ст.).
При наличии атипичных клинических проявлений требуется провести тщательное дообследование для исключения курабельных осложнений ИМ, особенно если:
• картина кардиогенного шока развилась в более поздние сроки ИМ или сочетается со свежим шумом в сердце (в таких случаях вероятно наличие механических осложнений ИМ);
• наблюдается низкое АД при отсутствии признаков застоя крови в малом круге кровообращения у пациента с нижним или задним инфарктом либо с отрицательным балансом жидкости (в таких случаях причиной шока может быть инфаркт ПЖ или гиповолемия).
При наличии любых сомнений в отношении причины кардиогенного шока требуется выполнить ЭхоКГ и катетеризацию легочной артерии. Если шок обусловлен тяжелой дисфункцией ЛЖ, при ЭхоКГ будет обнаружена обширная гипокинезия ЛЖ в сочетании с повышенным ДЗЛК (>15 мм рт.ст.) и низким (< 2,2 л/мин/м2) сердечным индексом.
- Читать далее "Лечение кардиогенного шока - тактика"
Оглавление темы "Осложнения инфаркта миокарда":- Коррекция гипергликемии в лечении инфаркта миокарда
- Профилактическая антиаритмическая терапия инфаркта миокарда
- Левожелудочковая недостаточность при инфаркте миокарда - диагностика, лечение
- Кардиогенный шок при инфаркте миокарда - диагностика
- Лечение кардиогенного шока - тактика
- Разрыв свободной стенки желудочка при инфаркте миокарда
- Разрыв межжелудочковой перегородки (МЖП) при инфаркте миокарда
- Острая митральная регургитация при инфаркте миокарда
- Тромбоз левого желудочка, формирование аневризмы и тромбоэмболии при инфаркте миокарда
- Перикардит при инфаркте миокарда. Синдром Дресслера

