Механизмы развития (патогенез) истинной полицитемии
Истинная полицитемия характеризуется повышенной продукцией в костном мозге эритроцитов, гранулоцитов и тромбоцитов (панмиелозом), однако за большинство клинических симптомов ответственно увеличение количества именно эритроцитов (полицитемия).
Следует дифференцировать истинную полицитемию и относительную полицитемию как результат гемоконцентрации, а также отличать их от абсолютной полицитемии, возникающей по другим причинам. Истинная полицитемия ассоциируется с активирующими точечными мутациями тирозинкиназы JAK2. JAK2 участвует в передаче сигнала по пути JAK/STAT вслед за многочисленными рецепторами гемопоэтических факторов роста, включая рецептор эритропоэтина.
а) Молекулярный патогенез. При истинной полицитемии потребность клеток-предшественников в эритропоэтине и других гемопоэтических факторах роста заметно снижена вследствие конститутивной сигнализации, опосредуемой JAK2. Соответственно, уровень эритропоэтина в сыворотке при истинной полицитемии очень низкий, тогда как вторичная абсолютная полицитемия отличается высоким уровнем эритропоэтина.
Повышенный гематокрит приводит к увеличению вязкости крови и повышенной агрегации форменных элементов. Эти гемодинамические факторы вместе с тромбоцитозом и нарушением функций тромбоцитов делают пациентов с истинной полицитемией подверженными и тромбозу, и кровотечениям.
Около 97% случаев истинной полицитемии ассоциируются с мутацией JAK2, приводящей к замещению валина фенилаланином в позиции 617. В оставшихся случаях обнаружены другие мутации JAK2. Мутантные формы JAK2 при истинной полицитемии делают клетки гемопоэтических линий независимыми от факторов роста, и при экспрессии мутантных форм JAK2 в клетках-предшественниках костного мозга у мышей вызывают подобный истинной полицитемии синдром, ассоциированный с фиброзом костного мозга.
В 25-30% случаев опухолевые клетки содержат две мутантные копии JAK2 — гомозиготный генотип, ассоциированный с повышенным количеством лейкоцитов, значительной спленомегалией, симптоматическим зудом и ускоренным переходом в фазу истощения.
Пролиферативная активность при истинной полицитемии (и других миелопролиферативных заболеваниях, ассоциированных с мутациями JAK2) менее значительна, чем при хронической миелоидной лейкемии, связанной с более выраженной гиперклеточностью костного мозга, лейкоцитозом и спленомегалией. Предположительно сигналы JAK2 количественно слабее или качественно отличаются от сигналов, продуцируемых BCR-ABL.

Массивная спленомегалия (3020 г при норме 150-200 г) в значительной степени обусловлена экстрамедуллярным гемопоэзом,
протекающим в условиях далеко зашедшей стадии миелофиброза.
б) Морфология. При истинной полицитемии костный мозг характеризуется гиперклеточностью и наличием некоторого количества остаточного жира. Незначительное увеличение количества клеток-предшественников эритроцитов обычно сопровождается повышением количества клеток-предшественников гранулоцитов и мегакариоцитов. К моменту постановки диагноза в 10% случаев обнаруживают увеличение (от умеренного до значительного) количества волокон ретикулина.
На ранних стадиях заболевания типична слабая органомегалия в основном вследствие застоя крови. В этот период экстрамедуллярный гемопоэз минимален. Периферическая кровь часто содержит повышенное количество базофилов и аномально крупные тромбоциты.
Позднее, в ходе прогрессирования болезни, истинная полицитемия нередко переходит в фазу истощения, характеризующуюся обширным фиброзом костного мозга с уменьшением количества кроветворных клеток. Это сопровождается усиленным экстрамедуллярным гемопоэзом в селезенке и печени, часто приводящим к значительной органомегалии. Трансформация истинной полицитемии в ОМЛ с ее типичными признаками происходит в 1% случаев.
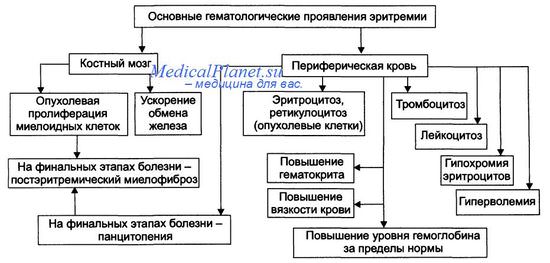
в) Клинические признаки. Истинная полицитемия — редкое заболевание, частота составляет 1-3 случая на 100 тыс. населения в год. Заболевание развивается незаметно и клинически проявляется обычно в пожилом возрасте. Большинство симптомов обусловлено увеличением количества эритроцитов и повышением уровня гематокрита. Также увеличивается общий объем крови. Все эти факторы вместе приводят к нарушению кровообращения, особенно со стороны венозной системы с ее низким кровяным давлением; вены значительно расширяются.
У пациентов наблюдаются полнокровие и цианоз вследствие застоя и деоксигенации крови в периферических сосудах. Обычно отмечаются головная боль, головокружение, гипертензия и симптомы со стороны желудочно-кишечного тракта. Возможны сильный зуд и образование пептическх язв, вероятно вследствие высвобождения гистамина из базофилов. Интенсивное клеточное обновление приводит к гиперурикемии. В 5-10% случаев наблюдается симптоматическая подагра.
Самые опасные осложнения — массивное кровотечение и тромбоз. Около 25% пациентов впервые обращаются за помощью с тромбозом глубоких вен, ИМ или инсультом. Иногда происходит тромбоз печеночных вен (синдром Бадда-Киари), воротной вены и мезентериальных вен (приводя к инфаркту кишечника). Необходимо иметь в виду, что тромботические осложнения иногда предшествуют типичным гематологическим изменениям. Незначительные геморрагии (носовые кровотечения, кровоточивость десен) представляют собой обычное явление, а угрожающие жизни кровотечения возникают в 5-10% случаев.
Концентрация гемоглобина находится в пределах 14-28 г/дл, уровень гематокрита обычно 60% и более. Иногда хронические геморрагии приводят к дефициту железа, подавляя эритропоэз в такой степени, что уровень гематокрита снижается до нормы. Это пример того, как два разнонаправленных дефекта могут корригировать нарушения, определяемые лабораторными методами. Количество лейкоцитов колеблется от 12 тыс. до 50 тыс. клеток/мм3, содержание тромбоцитов часто превышает 500 тыс. клеток/мм3.
Тромбоциты обычно имеют морфологические аномалии (например, присутствуют гигантские формы). Нередко обнаруживаются изменения агрегации тромбоцитов.
В отсутствие лечения после постановки диагноза смерть от кровотечения или тромбоза может наступить в течение нескольких месяцев. Однако простое поддержание массы эритроцитов на нормальном уровне с помощью флеботомии увеличивает медиану выживаемости до 10 лет. Ингибиторы JAK2 проходят предклинические исследования и представляют собой перспективное средство таргетной терапии.
Увеличение выживаемости в случае лечения указывает на то, что при истинной полицитемии существует тенденция к переходу заболевания в фазу истощения, во время которой развиваются клинические и анатомические признаки первичного миелофиброза. Этот переход происходит у 15-20% пациентов в среднем через 10 лет. Для него характерны появление признаков облитерирующего фиброза в костном мозге и распространенного экстрамедуллярного гемопоэза, в основном в селезенке, которая значительно увеличивается в размерах. Механизмы перехода в фазу истощения неизвестны.
У 2% пациентов истинная полицитемия трансформируется в ОМЛ. Неожиданно оказалось: у клона ОМЛ часто отсутствуют мутации JAK2. Это свидетельствует о том, что такие мутации представляют собой поздние вторичные события, а не ранние процессы, инициирующие истинную полицитемию. В отличие от хронической миелоидной лейкемии трансформация истинной полицитемии в ОЛЛ наблюдается редко, что соответствует происхождению клеток из клетки-предшественника, коммитированной к миелоидной дифференцировке.
- Рекомендуем ознакомиться со следующей статьей "Механизмы развития (патогенез) эссенциального тромбоцитоза"
Оглавление темы "Патогенез болезней крови":- Механизмы развития (патогенез) миелодиспластического синдрома
- Механизмы развития (патогенез) миелопролиферативного заболевания
- Механизмы развития (патогенез) хронической миелоидной лейкемии
- Механизмы развития (патогенез) истинной полицитемии
- Механизмы развития (патогенез) эссенциального тромбоцитоза
- Механизмы развития (патогенез) первичного миелофиброза
- Механизмы развития (патогенез) гистиоцитоза клеток Лангерганса
- Строение и физиология селезенки
- Классификация причин спленомегалии

