Механизм развития (патогенез) абсцесса печени
Внепеченочные бактериальные инфекции, в особенности сепсис, могут вызывать слабовыраженную воспалительную реакцию в ткани печени, а также внутрипеченочные холестазы различной степени. Последние обусловлены действием провоспалительных цитокинов, выделяемых клетками Купфера и эндотелиоцитами в ответ на циркулирующие в крови эндотоксины.
Некоторые бактерии могут оказывать прямое повреждающее воздействие на гепатоциты, как, например, S. aureus при синдроме токсического шока, S. typhi при брюшном тифе и Т. pallidum при вторичном или третичном сифилисе. Кроме того, бактерии могут размножаться в желчных путях, особенно если нарушен отток желчи вследствие частичной или полной обструкции желчевыводящих путей. Бактерии, поражающие желчные пути, обычно представлены кишечной флорой. Выраженное острое воспаление внутрипеченочных желчных протоков называют восходящим холангитом.
Паразитарные и гельминтные инфекции широко распространены по всему миру. К таким заболеваниям относят малярию, шистосомоз, стронгилоидоз, криптоспоридиоз, лейшманиоз, эхинококкоз и заражение печеночной двуусткой F. hepatica и С. sinensis. При этих заболеваниях в патологический процесс часто вовлекается печень.
Особого внимания заслуживают абсцессы печени, являющиеся частой формой инфекционного поражения печени в развивающихся странах. Обычно абсцессы печени наблюдаются при эхинококкозе и амебиазе, реже — при заражении другими протозойными инфекциями и гельминтами. В развитых странах абсцессы печени встречаются редко, во многом потому, что заболеваемость амебиазом в этих странах низкая (обычно его выявляют у иммигрантов из эндемичных регионов).
В развитых странах абсцессы печени в большинстве случаев являются пиогенными и возникают как осложнение бактериальной инфекции другой локализации. Возбудители могут попасть в печень различными путями:
(1) через воротную вену;
(2) через систему печеночной артерии;
(3) при восходящем инфицировании желчных протоков;
(4) в результате прямой инвазии в печень из близкорасположенного источника;
(5) в результате проникающего ранения.
Раньше в большинстве случаев печеночный абсцесс возникал в результате распространения внутрибрюшных инфекций (например, аппендицита, дивертикулита, колита) через систему воротной вены. В связи с успехами в лечении таких заболеваний в настоящее время инфекция попадает в печень в основном по желчным путям, а у пациентов с некоторыми формами иммунодефицита (например, пожилой возраст в сочетании с истощающими заболеваниями, иммуносупрессия или химиотерапия злокачественных опухолей с угнетением костномозгового кроветворения) и через систему печеночной артерии.
В таких ситуациях абсцессы могут возникать и без первичного очага инфекции.
Морфология. Абсцессы печени могут быть одиночными или множественными. Их размеры варьируют от нескольких миллиметров до нескольких сантиметров в диаметре. Распространение бактерий через систему печеночной артерии или воротной вены, как правило, приводит к возникновению множественных мелких абсцессов, тогда как прямая инвазия или травма обычно вызывают образование одного крупного абсцесса.
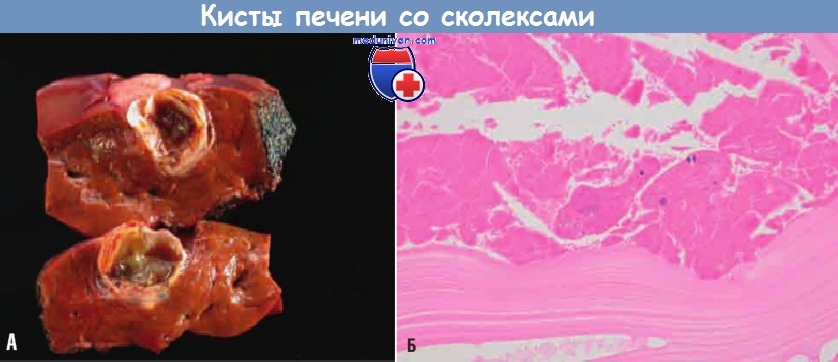
Билиарные абсцессы, которые обычно бывают множественными, могут содержать гной из прилегающих желчных протоков. Макро- и микроскопические признаки абсцесса печени сходны с таковыми при абсцессах других локализаций. При абсцессах грибковой или паразитарной природы иногда удается выявить возбудителя. При локализации в поддиафрагмальном пространстве абсцессы, особенно амебные, иногда могут прорываться в грудную полость и приводить к развитию эмпиемы плевры или абсцесса легкого. Разрыв подкапсульных абсцессов может стать причиной перитонита или очагового перитонеального абсцесса. Эхинококкоз печени характеризуется наличием кисты со слоистой стенкой и сколексами. Часто в стенке кисты выявляются кальцификаты.
Абсцессы печени сопровождаются лихорадкой, а также болью в правом верхнем квадранте живота и болезненной гепатомегалией. При обструкции внепеченочных желчных протоков может развиться желтуха. При небольших абсцессах лечение может быть ограничено антибиотикотерапией, однако при больших абсцессах часто необходимо дренирование. В связи с тем что своевременная диагностика часто затруднительна, что обусловлено пожилым возрастом пациентов и наличием серьезных сопутствующих заболеваний, смертность среди лиц с большими абсцессами печени варьирует от 30 до 90%. При своевременной диагностике и лечении абсцессов выживаемость может достигать 80%.
При разрыве эхинококковых кист возникают тяжелые осложнения, включающие системное распространение паразита с последующим развитием шока вследствие выраженного иммунного ответа.
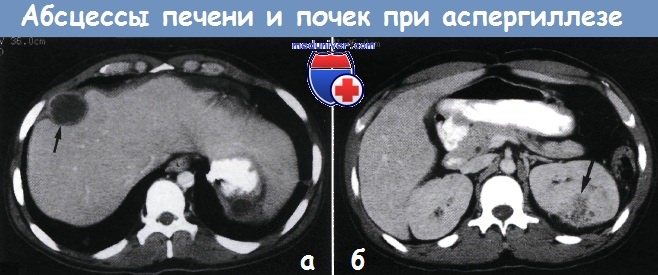
На компьютерной томограмме (а) видно образование размером 3,5 см (под стрелкой) с толстым ободком под капсулой срединного сегмента левой доли, а на компьютерной томограмме (б) — нечеткое клиновидной формы и пониженной эхогенности образование под стрелкой в середине нижней части левой почки.
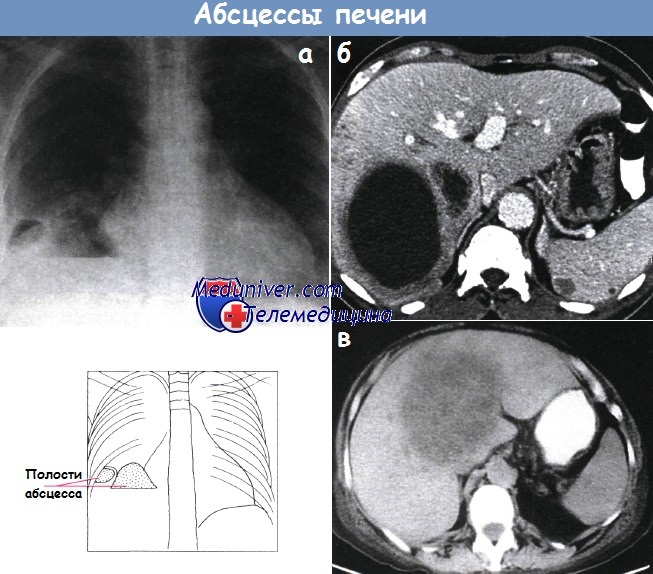
б - Крупный гнойный абсцесс в правой доле печени.
в - Компьютерная томограмма печени: виден единственный крупный многоочаговый абсцесс.
- Рекомендуем ознакомиться со следующей статьей "Механизм развития (патогенез) аутоиммунного гепатита"
Оглавление темы "Патогенез заболеваний печени":- Морфология хронического вирусного гепатита
- Механизм развития (патогенез) молниеносного гепатита
- Механизм развития (патогенез) абсцесса печени
- Механизм развития (патогенез) аутоиммунного гепатита
- Механизм развития (патогенез) повреждения печени лекарствами
- Механизм развития (патогенез) повреждения печени алкоголем
- Механизм развития (патогенез) жировой дистрофии печени
- Механизм развития (патогенез) гемохроматоза
- Механизм развития (патогенез) болезни Вильсона-Коновалова
- Механизм развития (патогенез) дефицита альфа-1-антитрипсина

