Механизм развития (патогенез) аутоиммунного гепатита
Аутоиммунный гепатит представляет собой прогрессирующий хронический гепатит неизвестной этиологии. Патогенез заболевания связывают с аутоиммунной активностью Т-клеток. Во-первых, Т-клетки CD4+ и CD8+ вырабатывают IFN-y, который повреждает гепатоциты. Во-вторых, Т-клетки CD8+ оказывают цитотоксическое воздействие.
Неконтролируемую активацию аутореактивных лимфоцитов могут вызывать дефектные регуляторные Т-клетки. Возможно, в развитии аутоиммунного процесса определенную роль играют генетические факторы. Повреждающую иммунную реакцию могут запустить вирусная инфекция, лекарственный препарат (например, моноциклин, аторвастатин, симвастатин, метилдопа, IFN, фурадонин, пемолин), а также некоторые лекарственные растения (например, клопогон кистевидный).
Аутоиммунный гепатит обычно развивается одновременно с другими аутоиммунными заболеваниями — целиакией, СКВ, ревматоидным артритом, тиреоидитом, синдромом Шегрена и язвенным колитом.
Клиническая картина и патологические признаки. Заболевание может проявляться в легкой или тяжелой клинической форме, в т.ч. молниеносного гепатита. Болеют чаще женщины (78%), особенно молодые и в перименопаузе. Самая высокая заболеваемость отмечается среди лиц с белым цветом кожи в Скандинавии: 1,9 случая на 100 тыс. населения, при этом болеют представители любых этнических групп.
Характерными признаками аутоиммунного гепатита являются отсутствие серологических маркеров вирусной инфекции, повышение уровня IgG и у-глобулина (в 1,2-3,0 раза), а также высокий титр аутоантител в сыворотке крови. В зависимости от вида циркулирующих антител различают два типа аутоиммунного гепатита. Тип 1 характеризуется наличием антиядерных, антигладкомышечных и антиактиновых антител, а также антител к растворимому печеночному антигену и печеночно-поджелудочному антигену. Основными антителами, выявляемыми при типе 2, являются антитела к печеночным и почечным микросомам типа 1, направленные преимущественно против CYP2D6, и антицитозольные печеночные антитела типа 1. В США тип 1 встречается чаще и связан с серотипом HLA-DR3.
При аутоиммунном гепатите определяется весь спектр гистологических изменений, характерных для хронических гепатитов. Однако для аутоиммунного гепатита типичны более выраженные воспалительные инфильтраты, состоящие из лимфоцитов и плазматических клеток. Характерным признаком аутоиммунного гепатита является наличие скоплений плазматических клеток на границе портальных трактов и печеночных долек.
У пациентов с симптомным аутоиммунным гепатитом к моменту постановки диагноза, как правило, уже есть значительное разрушение ткани печени с формированием рубцов. Иногда аутоиммунный гепатит может проявляться в атипичной форме (симптомами поражения других органов и систем), а также протекать бессимптомно и прогрессировать в цирроз печени при отсутствии клинических признаков. Достаточно часто (в 40% наблюдений) отмечается острое начало заболевания, при котором в течение 8 нед может развиться печеночная энцефалопатия.
У небольшого количества пациентов, страдающих аутоиммунным гепатитом, при гистологическом исследовании выявляют разрушение желчных протоков (аутоиммунный холангит), трудноотличимое от разрушения этих протоков при первичном билиарном циррозе печени и первичном склерозирующем холангите. В некоторых случаях клинические и гистологические признаки аутоиммунного гепатита накладываются на признаки первичного билиарного цирроза печени и первичного склерозирующего холангита.
Смертность среди пациентов с тяжелым аутоиммунным гепатитом без терапии достигает 40% в течение 6 мес с момента постановки диагноза, при этом как минимум у 40% выживших развивается цирроз печени. В связи с этим необходимо как можно раньше поставить правильный диагноз и начать терапию. Для лечения используют преднизолон в виде монотерапии или в сочетании с азатиоприном.
В другие лечебные схемы входят такие иммуносупрессоры, как циклоспорин, такролимус, азатиоприн, микофенолата мофетил и парамицин. Пациентам на терминальной стадии заболевания показана трансплантация печени. 10-летняя выживаемость пациентов после трансплантации печени достигает 75%, однако у 22-42% из них возникает рецидив заболевания.
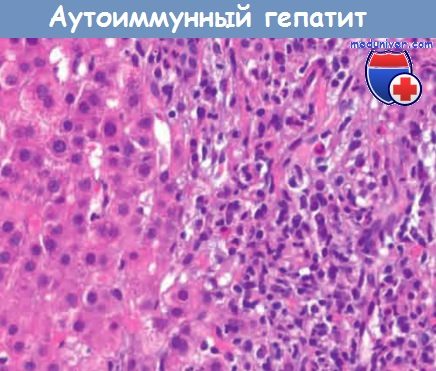
с многочисленными плазматическими клетками.
- Рекомендуем ознакомиться со следующей статьей "Механизм развития (патогенез) повреждения печени лекарствами"
Оглавление темы "Патогенез заболеваний печени":- Морфология хронического вирусного гепатита
- Механизм развития (патогенез) молниеносного гепатита
- Механизм развития (патогенез) абсцесса печени
- Механизм развития (патогенез) аутоиммунного гепатита
- Механизм развития (патогенез) повреждения печени лекарствами
- Механизм развития (патогенез) повреждения печени алкоголем
- Механизм развития (патогенез) жировой дистрофии печени
- Механизм развития (патогенез) гемохроматоза
- Механизм развития (патогенез) болезни Вильсона-Коновалова
- Механизм развития (патогенез) дефицита альфа-1-антитрипсина

