Механизм развития (патогенез) повреждения печени алкоголем
Злоупотребление алкоголем является главной причиной заболеваний печени в большинстве западных стран. 50% населения США в возрасте старше 18 лет употребляет алкоголь, у большинства возникают серьезные проблемы со здоровьем. Основной вклад вносит алкогольная болезнь печени, которая развивается более чем у 2 млн американцев и является причиной 27 тыс. смертей в год. Различают 3 частично перекрывающиеся формы алкогольной болезни печени:
(1) жировой гепатоз;
(2) алкогольный гепатит;
(3) цирроз.
а) Морфология. Даже после употребления алкоголя в умеренных количествах, но регулярного определяется мелкокапельная жировая дистрофия гепатоцитов. При длительном злоупотреблении алкоголем липиды накапливаются в виде больших светлых капель (крупнокапельная жировая дистрофия гепатоцитов), что приводит к сдавлению и смещению ядер гепатоцитов к периферии клетки. Макроскопически печень при жировом гепатозе (называемом также жировой дистрофией печени, стеатозом), вызванном хроническим алкоголизмом, увеличена в размерах (ее масса достигает 4-6 кг), мягкой консистенции, желтоватого цвета, на разрезе сального вида. На начальной стадии заболевания фиброз отсутствует или выражен незначительно, а при продолжающемся злоупотреблении алкоголем происходит разрастание фиброзной ткани вокруг центральных вен с распространением ее на прилегающие синусоиды. Жировой гепатоз полностью обратим после прекращения приема алкоголя.
Характерными для алкогольного гепатита (алкогольного стеатогепатита) являются следующие признаки:
• набухание и некроз гепатоцитов. Одиночные клетки или их скопления набухают и гибнут. Набухание клеток происходит в результате внутриклеточного накопления жиров, жидкости и белков, которые в норме должны выделяться из клетки. В некоторых случаях в сохранных гепатоцитах отмечаются холес-тазы и умеренное отложение гранул гемосидерина, при этом последний может определяться и в клетках Купфера;
• тельца Маллори. Отдельные гепатоциты накапливают цитокератины промежуточных филаментов, такие как цитокератин 8 и 18, в комплексе с такими белками, как убиквитин. Тельца Маллори имеют вид эозинофильных включений в цитоплазме гепатоцитов. Эти включения являются характерным, но не специфическим признаком алкогольной болезни печени, т.к. они могут обнаруживаться и при неалкогольной жировой болезни печени, первичном билиарном циррозе печени, болезни Вильсона, синдроме хронического холестаза и ГЦК;
• инфильтрация нейтрофилами. Нейтрофильные гра-нулоциты проникают в печеночную дольку и накапливаются вокруг поврежденных гепатоцитов, особенно содержащих тельца Маллори. Лимфоциты и макрофаги также выходят за пределы портальных трактов и определяются в печеночной паренхиме;
• фиброз. Алкогольный гепатит практически всегда сопровождается выраженной активацией звездчатых клеток синусоидов и фибробластов портальных трактов, что приводит к развитию фиброза. Наиболее часто наблюдаются перивенулярный фиброз и фиброз синусоидов, но иногда, особенно при частом употреблении крепкого алкоголя, преобладает пе-рипортальный цирроз печени.
Финальная и необратимая форма алкогольной болезни печени (цирроз печени) обычно развивается медленно и незаметно, однако в некоторых случаях этот период сокращается до 1-2 лет от начала систематического приема алкоголя.
На начальной стадии цирроза печень увеличивается в размерах и масса ее достигает более 2 кг. Печень имеет сальный вид на разрезе и желто-коричневый цвет. Однако уже через несколько лет она представляет собой коричневый, сморщенный, без жирного блеска орган, масса которого иногда может быть менее 1 кг. Вначале фиброзные септы достаточно тонкие и распространяются вдоль синусоидов от центральных отделов дольки к портальным трактам, а также от одного портального тракта к другому. В результате активной регенерации гепатоцитов, как бы пойманных фиброзными септами, образуются мономорфные мелкие узелки (ложные дольки).
Со временем узловатость становится более выраженной; отдельные крупные узлы выступают над поверхностью печени в виде шляпок гвоздей. Поскольку фиброзные септы разделяют и окружают ложные дольки, печень становится более плотной, теряет жир и уменьшается в размерах. Участки печеночной паренхимы оказываются окруженными широкими прослойками фиброзной ткани, и печень приобретает смешанную макро- и микронодулярную структуру. Ишемический некроз ложных долек с последующим замещением их фиброзной тканью приводит к формированию распространенных бледных плотных рубцов (цирроз Лаэннека). Часто возникают холестазы, а вот тельца Маллори на этой стадии выявляются редко. Таким образом, терминальная стадия алкогольного цирроза печени как микро-, так и макроскопически напоминает цирроз, развивающийся в исходе вирусных гепатитов и других причин.
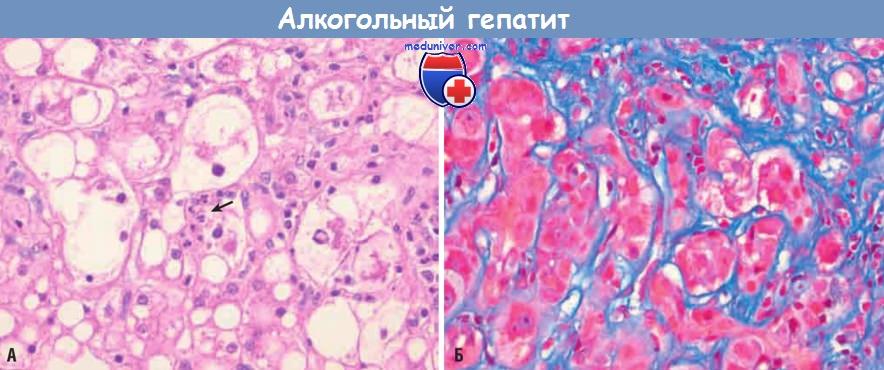
(А) Видны скопления клеток воспаления на месте погибших гепатоцитов (стрелка).
(Б) Гепатоциты с эозинофильными тельцами Маллори окружены волокнами соединительной ткани (окрашивание по Массону).
б) Патогенез. Употребление 80 г абсолютного спирта (например, 6 бутылок пива) за короткое время (в течение одного или нескольких дней) обычно приводит к развитию легкого и обратимого жирового гепатоза. Ежедневное употребление 80 г и более абсолютного спирта значительно повышает риск развития тяжелых поражений печени, а ежедневное употребление 160 г и более абсолютного спирта в течение 10-20 лет практически всегда приводит к тяжелому поражению печени. Однако только у 10-15% лиц, злоупотребляющих алкоголем, развивается цирроз печени. Это связано с тем, что на развитие и тяжесть алкогольной болезни печени могут влиять и другие факторы:
- пол. Женщины более подвержены повреждениям печени, чем мужчины, хотя последние составляют большинство пациентов, страдающих алкогольной болезнью печени. Такое отличие может быть обусловлено фармакокинетикой этанола и его метаболизмом, а также эстроген-зависимым метаболизмом кишечных эндотоксинов (липополисахаридов) в клетках печени. Эстрогены повышают проницаемость кишечной стенки для эндотоксинов, которые, в свою очередь, увеличивают экспрессию рецепторов липополисахаридов CD14 в клетках Купфера. Это повышает синтез провоспалительных цитокинов и хемокинов;
- расовая принадлежность. В США частота цирроза печени выше среди лиц с темным цветом кожи, чем среди лиц с белым цветом кожи. Причина этого различия непонятна, т.к. количество выпиваемого алкоголя в обеих этнических группах одинаково;
- генетические факторы. Исследования на близнецах позволили предположить влияние генетической составляющей на развитие алкогольной болезни печени. Кроме того, играет определенную роль и четкая родственная связь, однако бывает трудно отделить влияние генетических факторов от влияния образа жизни. В настоящее время исследователи большое внимание уделяют наследственному полиморфизму генов ферментов детоксикации и некоторых промоторов цитокинов. ALDH*2, представляющая собой один из вариантов ацетальдегиддегидрогеназы, определяется у 50% жителей Азии и характеризуется очень низкой активностью. У лиц, являющихся гомозиготами по ALDH*2, не происходит окисление ацетальдегида, в связи с чем они не обладают толерантностью к алкоголю;
- сопутствующие патологические состояния. Накопление железа, вирусные гепатиты В и С усугубляют тяжесть алкогольной болезни печени.
Фармакокинетика и метаболизм этанола подробно описаны в главе 9. В данном разделе будет детально показано влияние этанола и его метаболитов на функцию гепатоцитов. Этанол вызывает жировой гепатоз, дисфункцию митохондриальных и клеточных мембран, гипоксию и окислительный стресс. В миллимолярных концентрациях этанол нарушает функцию микротрубочек и митохондрий, а также текучесть мембран.
Жировой гепатоз развивается в результате:
(1) перехода с нормального катаболизма веществ на биосинтез липидов, что, в свою очередь, является следствием резкого снижения внутриклеточной концентрации никотинамидадениндинуклеотида под воздействием двух основных ферментов метаболизма этанола: алкогольдегидрогеназы и ацетальдегиддегидрогеназы;
(2) нарушения накопления и секреции липопротеинов;
(3) повышения периферического катаболизма жиров.
Причины алкогольного гепатита неясны, но в его патогенезе играют определенную роль следующие факторы. Ацетальдегид (основной промежуточный метаболит этанола) индуцирует перекисное окисление липидов и образует комплекс ацетальдегид-белок, который в дальнейшем нарушает функции мембран и цитоскелета клетки. В результате метаболизма цитохрома Р450 образуются АФК, которые вступают в реакцию с клеточными белками, повреждают мембраны и нарушают функцию клеток печени. Кроме того, этанол-индуцированное нарушение метаболизма метионина в печени приводит к снижению внутрипеченочного уровня глутатиона, делая печень более чувствительной к окислительному повреждению. Индукция этанолом CYP2E1 и других ферментов семейства цитохрома Р450 в печени усиливает катаболизм этанола в эндоплазматической сети и превращение других веществ (например, ацетаминофена) в токсичные метаболиты.
Алкоголь может стать основным источником калорий в диете больного, вытесняя другие питательные вещества и приводя к истощению и дефициту витаминов (например, тиамина). Процесс сопровождается нарушением функции органов пищеварения, в основном вследствие хронического гастрита, повреждения слизистой оболочки кишечника и панкреатита.
Алкоголь способствует всасыванию бактериальных эндотоксинов из кишечника в систему воротной вены, что вызывает в печени воспалительную реакцию вследствие активации NF-кВ и выделения TNF, IL-6 и TGF-a. Алкоголь стимулирует выделение эндотелинов эндотелиальными клетками синусоидов, что приводит к вазоконстрикции и контракции активированных звездчатых клеток (миофибробластов), в результате снижается перфузия синусоидов.
Таким образом, алкогольная болезнь печени — это хроническое заболевание, проявляющееся жировым гепатозом, гепатитом, прогрессирующим фиброзом, циррозом и выраженным нарушением кровотока в печени. Алкогольную болезнь печени можно рассматривать как болезнь адаптации, характеризующуюся аномальной реакцией клеток печени на воздействие этанола, которое в обычных условиях оказывается повреждающим только при запредельной его интенсивности.
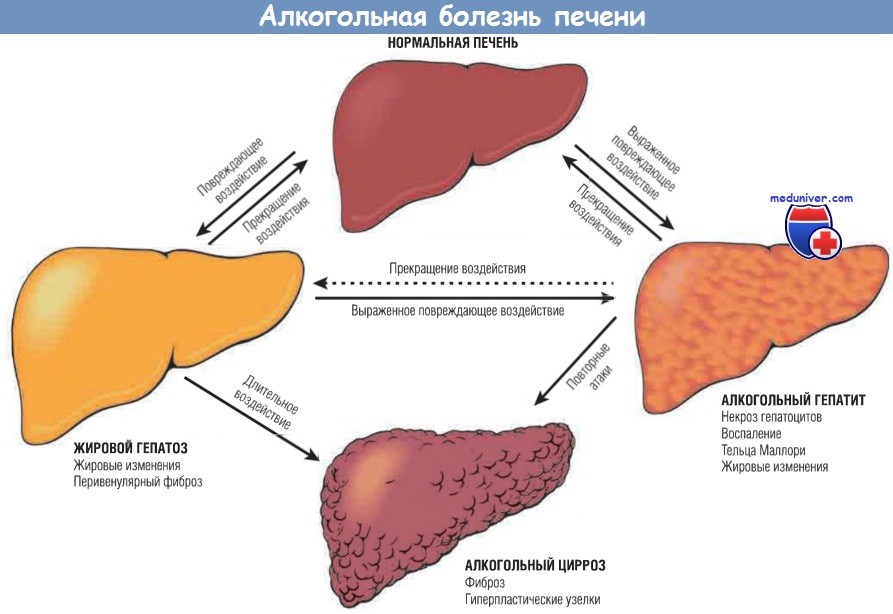
Взаимосвязь между жировым гепатозом, алгокольным гепатитом
и циррозом печени и ключевые морфологические признаки.
в) Клинические признаки. Жировой гепатоз может проявляться гепатомегалией с небольшим повышением уровня билирубина и щелочной фосфатазы в сыворотке крови. Тяжелые нарушения функции печени встречаются редко. В качестве лечения достаточно прекратить прием алкоголя и нормализовать диету.
В отличие от этого алкогольный гепатит имеет тенденцию к острому развитию, обычно после приема больших количеств крепкого алкоголя. Клинические признаки варьируют от минимальных до молниеносной печеночной недостаточности. Между этими крайними вариантами лежат неспецифические симптомы в виде недомогания, потери аппетита, снижения массы тела, дискомфорта в верхних отделах живота, болезненного увеличения печени. Отмечаются изменения лабораторных показателей: гипербилирубинемия, повышение уровня щелочной фосфатазы, а часто и нейтрофильный лейкоцитоз. Может развиться синдром острого холестаза, схожий с таковым при обструкции крупных желчных протоков. Прогноз заболевания непредсказуем, однако каждый последующий приступ гепатита увеличивает риск смерти на 10-20%. При повторяющихся приступах у 30% пациентов через несколько лет развивается цирроз печени. Алкогольный гепатит может быть вторичным по отношению к уже существующему циррозу печени. При соответствующем питании и полном прекращении приема алкоголя алкогольный гепатит может медленно регрессировать. Однако у некоторых пациентов он продолжает персистировать и постепенно прогрессирует в цирроз печени, несмотря на прекращение приема алкоголя.
Проявления алкогольного цирроза печени сходны с таковыми при других формах цирроза. Данные лабораторных исследований — повышение уровня трансаминазы в сыворотке крови, гипербилирубинемия, повышение уровня щелочной фосфатазы, гипопротеинемия (уменьшение уровня глобулинов, альбумина и факторов свертывания) и анемия — указывают на нарушение функции печени. В некоторых наблюдениях может понадобиться биопсия печени. У 10-20% пациентов с предполагаемым алкогольным циррозом печени обнаруживают другой патологический процесс. Иногда цирроз печени протекает бессимптомно и выявляется только при стрессовых ситуациях, например инфекции или травме, приводящих к проявлению печеночной недостаточности, или во время аутопсии.
Продолжительность жизни алкоголиков с поражением печени вариабельна. 5-летняя выживаемость достигает 90% у тех, кто прекратил употреблять алкоголь и у кого нет желтухи, асцита и кровавой рвоты. Выживаемость снижается до 50-60% у тех лиц, которые продолжают злоупотреблять алкоголем.
На терминальной стадии алкоголизма непосредственными причинами смерти являются:
(1) печеночная кома;
(2) массивное желудочно-кишечное кровотечение;
(3) интеркуррентные инфекции (к которым эти пациенты предрасположены);
(4) гепаторенальный синдром, развивающийся после приступа алкогольного гепатита;
(5) ГЦК (риск развития этой опухоли при алкогольном циррозе печени составляет 1-6%).
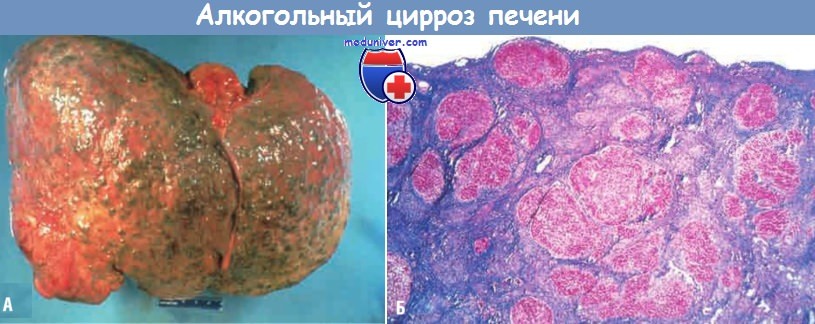
(А) Характерная бугристая поверхность в результате узелковой регенерации и рубцевания.
Из-за застоя желчи некоторые узлы имеют зеленовато-синий цвет.
Внизу слева определяется гепатоцеллюлярная карцинома.
(Б) На микропрепарате видны узелки различных размеров, окруженные фиброзной тканью (синий цвет).
В верхнем участке микропрепарата определяется капсула печени (окрашивание по Массону).
- Рекомендуем ознакомиться со следующей статьей "Механизм развития (патогенез) жировой дистрофии печени"
Оглавление темы "Патогенез заболеваний печени":- Морфология хронического вирусного гепатита
- Механизм развития (патогенез) молниеносного гепатита
- Механизм развития (патогенез) абсцесса печени
- Механизм развития (патогенез) аутоиммунного гепатита
- Механизм развития (патогенез) повреждения печени лекарствами
- Механизм развития (патогенез) повреждения печени алкоголем
- Механизм развития (патогенез) жировой дистрофии печени
- Механизм развития (патогенез) гемохроматоза
- Механизм развития (патогенез) болезни Вильсона-Коновалова
- Механизм развития (патогенез) дефицита альфа-1-антитрипсина

