Трансдуоденальная резекция периампулярных ворсинчатых новообразований поджелудочной железы: показания, противопоказания, этапы
О первой резекции ампулы при периампулярном раке сообщил Halsted в 1899 году.
Это оперативное вмешательство обеспечивает меньший хирургический риск и связан с меньшим числом осложнений по сравнению с более радикальными операциями; однако недостатки этой операции включают высокую частоту рецидива и необходимость в постоянном эндоскопическом наблюдении.
а) Показания:
- Доброкачественная периампулярная ворсинчатая опухоль
- Недопустимый риск панкреатодуоденальной резекции
- Предпочтение пациента или отказ от панкреатодуоденальной резекции
б) Противопоказания:
- Наличие или подозрение малигнизации
- Опухоль панкреатического или общего желчного протока распространенностью более 1,5 см
- Большая опухоль (>2,5 см), препятствующая созданию адекватных краев для реконструкции и закрытия
в) Предоперационные исследования и подготовка к операции:
1. Эндоскопия с биопсией:
- Обязательна у всех пациентов
- При высокой вероятности или малигнизации, доказанной биопсией, особенно при инвазивном росте, следует предпочесть радикальную резекцию
- О злокачественности говорят следующие находки: расширение желчного и/или панкреатического протоков, плотную или изъязвленную опухоль, или высокую степень дисплазии
- Предостерегающие замечания:
Эндоскопическая биопсия не позволяет распознать злокачественную опухоль в 40 % случаев
Наиболее точным методом оценки инвазии является полное иссечение опухоли с патологоанатомическим исследованием
2. Эндоскопическая ретроградная холангиопанкреатография:
- «Золотой» стандарт
- Определяет распространенность по протоку
3. Компьютерная томография:
- Исключает местные осложнения (расширение протоков, панкреатит и т.д.) или метастатический процесс
4. Эндоскопическая ультрасонография:
- Может (в опытных руках) выявить трансмуральную инвазию, распространение по протоку и вовлечение лимфатических узлов
- Точность в значительной степени зависит от опыта исследователя
г) Операция: трансдуоденальная резекция периампулярного новообразования:
1. Доступ и экспозиция. Разрез: у большинства пациентов предпочтителен правосторонний подреберный разрез.
Ревизия: вначале нужно исключить метастатическое поражение печени, лимфоузлов или брюшины (это бывает крайне редко).
Экспозиция: фиксированный механический ретрактор для верхних отделов брюшной полости значительно облегчает операцию.
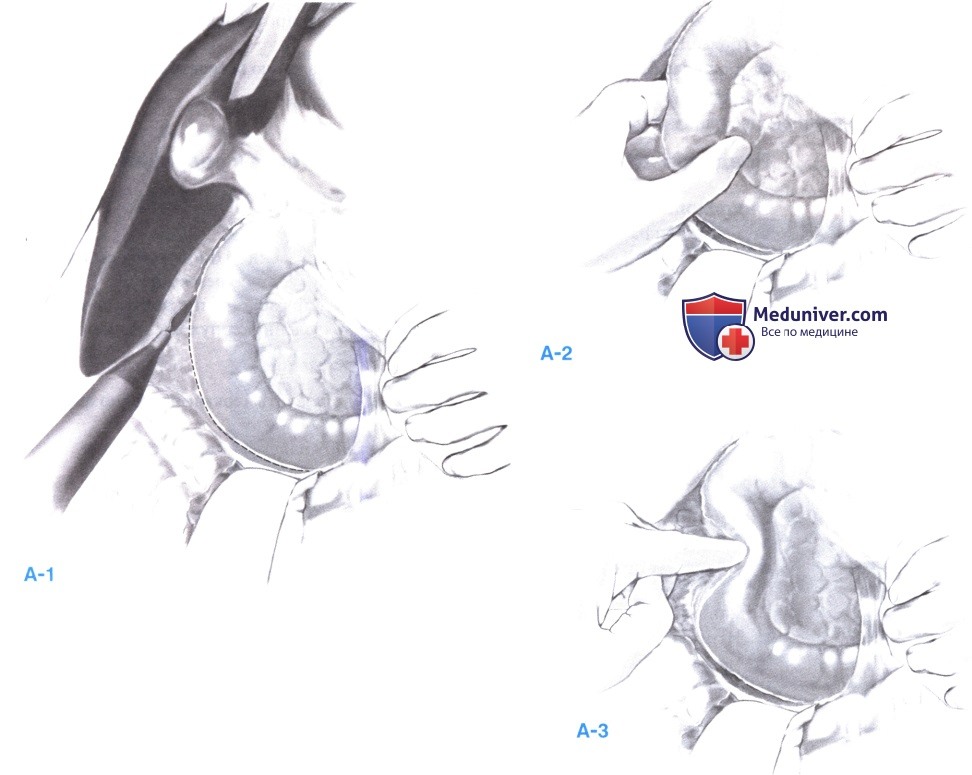
- После мобилизации печеночного изгиба вниз выполняется широкий маневр Кохера, сдвигающий двенадцатиперстную кишку медиально (А-1).
- Затем оценивается задняя стенка двенадцатиперстной кишки (А-2).
- Опухоль и ампула определяются пальпацией через латеральную стенку кишки (А-3).
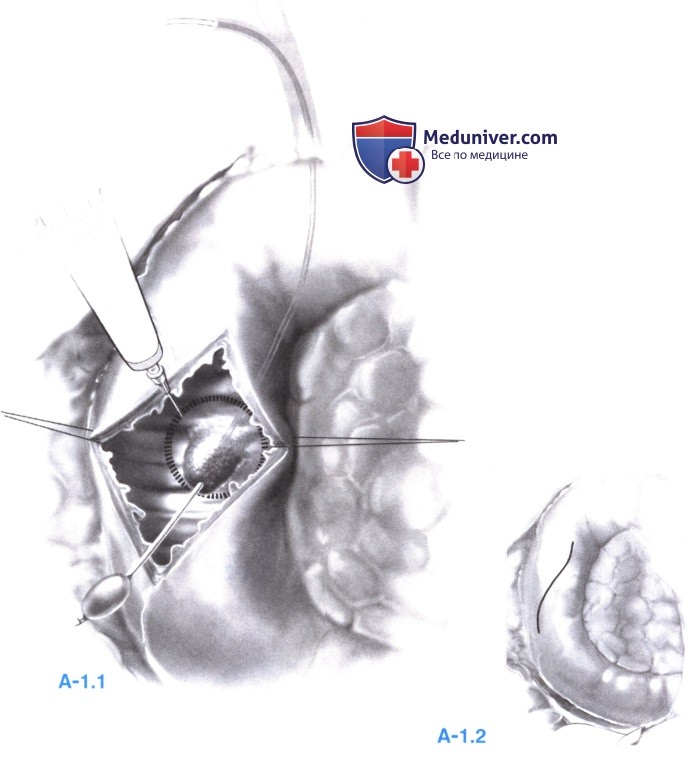
2. Дуоденотомия (А-1.1). Производится косая переднебоковая дуоденотомия (А-1.2).
Холецистэктомия выполняется обычным образом. Через пузырный проток антеградно через папиллу в двенадцатиперстную кишку вводится гибкий катетер (например, желчный катетер Фогарти), который помогает обнаружить ампулу.
В слизистой вокруг аденомы, отступив 5-10 мм от ее края, с помощью электрокаутера выполняется циркулярный разрез. Швы, наложенные на края, помогают развести слизистую. Чтобы приподнять слизистую оболочку и опухоль и облегчить резекцию, в подслизистую вводится смесь физиологического раствора и эпинефрина (1:100 000).
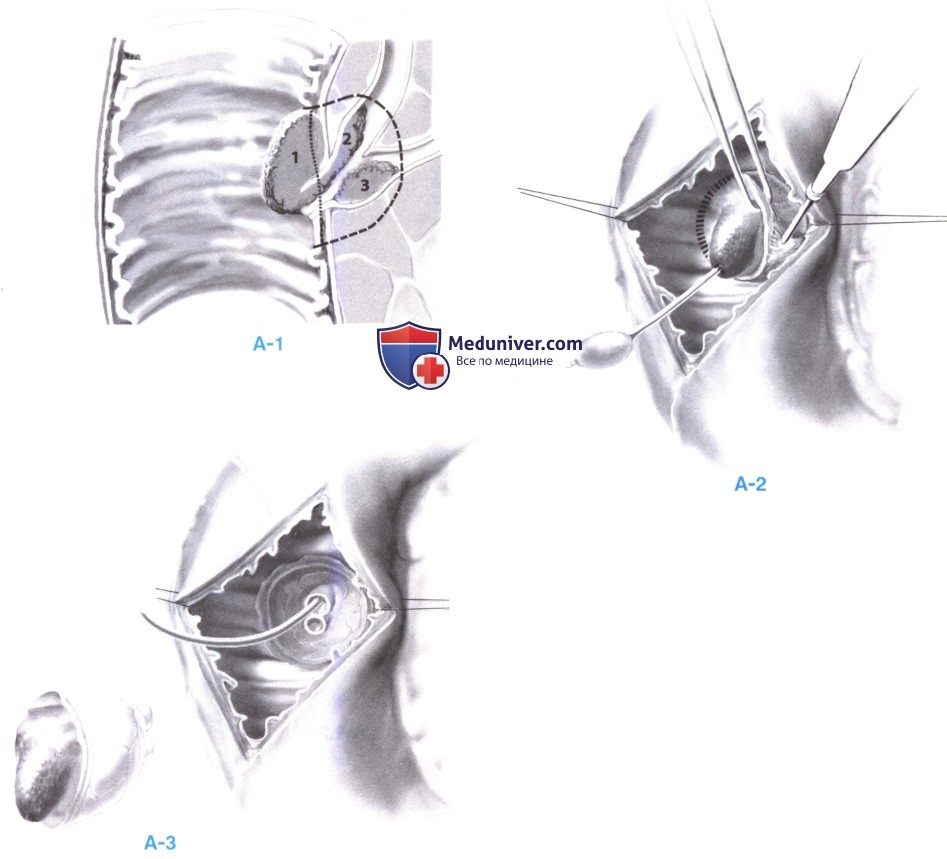
3. Резекция. Протяженность и глубина иссечения определяются на основе предоперационной и интраоперационной оценки; при поверхностных опухолях, не затрагивающих протоков, может быть выполнено подслизистое иссечение. При опухолях с трансмуральной инвазией или распространением в протоки необходимо выполнение полнослойной ампулэктомии (А-1).
Для иссечения опухоли с ободком нормальной ткани используется игольчатый электрод (А-2). Для гарантированного получения негативных краев необходима более обширная резекция, включающая край поджелудочной железы, а также панкреатический и общий желчный проток; образец тщательно осматривается, ориентируется и размечается для срочного гистологического исследования. На этом этапе, а также при реконструкции помогает оптическое увеличение (А-3).
Если обнаруживается рак in situ или инвазивный рак, у пациентов с приемлемым операционным риском лучше всего перейти к стандартной панкреатодуоденальной резекции.
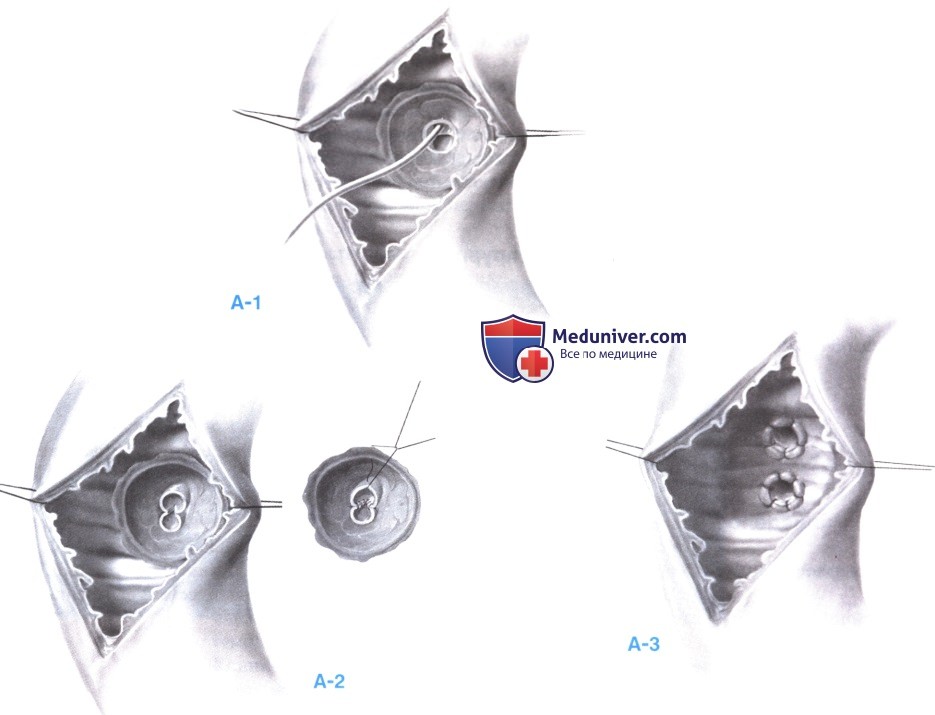
4. Реконструкция. После подтверждения доброкачественной природы опухоли начинается местная реконструкция; метод реконструкции зависит от протяженности резекции и анатомии протоков.
Места подслизистых иссечений ушиваются отдельными рассасывающимися швами, сопоставляющими слизистую ампулы со слизистой двенадцатиперстной кишки. Следует соблюдать осторожность, чтобы не ушить устье панкреатического протока, расположенное в каудальной части рассеченной ампулы. Если устье не определяется, то для обнаружения панкреатического протока используется внутривенная инъекция секретина (0,25 пкг/кг) (А-1).
Дефект после ампулэктомии ушивается путем сопоставления прилегающих сегментов панкреатического и желчного протока отдельными рассасывающимися швами 5-0 или 6-0, после чего следует реконструкция всего комплекса, как при подслизистом иссечении до слизистой двенадцатиперстной кишки (А-2).
Ампулэктомия или более обширная резекция панкреатического и желчного протока может потребовать раздельной реконструкции (А-3).
- Необходима оценка проходимости протоков, которая производится маленьким зондом.
- Боковая дуоденотомия ушивается двухрядным швом.
- В пространство Моррисона, вдоль двенадцатиперстной кишки устанавливается дренаж, который выводится наружу через правую боковую брюшную стенку.
д) Послеоперационное ведение:
- Назогастральный зонд удаляется вечером/на следующее утро после операции.
- Обычные послеоперационные исследования и методы визуализации не требуются.
- Дренаж удаляется, когда пациент сможет приминать пищу при отсутствии признаков каких-либо осложнений.
е) Местные послеоперационные осложнения:
1. Ближайшие:
- Преходящее повышение сывороточных показателей функции печени и панкреатических ферментов (редко имеет клиническое значение)
- Подтекание дуоденального содержимого, желчи или панкреатического сока
- Кровотечение в просвет двенадцатиперстной кишки
- Панкреатит
2. Отдаленные:
- Стриктура общего желчного или панкреатического протока
- Стриктура двенадцатиперстной кишки
- Рецидив ворсинчатой аденомы (вероятность ~40 % в течение 10-летнего периода наблюдения)
- Возможно развитие ампулярного рака (злокачественный рецидив), поэтому требуется регулярное наблюдение
ж) Послеоперационное наблюдение:
- Гастродуоденоскопию необходимо выполнить аппаратом с боковым обзором через 6 месяцев после операции, затем это исследование выполняется дважды в год в течение первых 2 лет, а затем ежегодно.
- Стриктуры детально исследуются для исключения рецидива опухоли и, в идеальном случае, устраняются при панкреатодуоденальной резекции.
з) Советы опытного хирурга:
- Подреберный разрез дает прекрасную латеральную экспозицию, значительно облегчая доступ для диссекции.
- Косая переднебоковая дуоденотомия дает идеальную экспозицию, допуская при необходимости продление разреза; двухрядный шов не суживает просвет двенадцатиперстной кишки.
- Обязательно выполнение расширенного маневра Кохера.
- Сложенная салфетка, подложенная под двенадцатиперстную кишку, смещает операционное поле кпереди.
- Антеградно введенный через пузырный проток катетер позволяет обнаружить и предохранить ретродуоденальную часть общего желчного протока, особенно при выполнении полнослойного иссечения.
- Наложение швов на край препарата помогает экспозиции и диссекции.
- При резекции и реконструкции очень помогает оптическое увеличение.
- Рекомендуем следующую статью "Пересадка поджелудочной железы: показания, противопоказания, этапы"
Редактор: Искандер Милевски. Дата публикации: 22.2.2020

