Портокавальные шунты «бок в бок» и «конец в бок»: показания, противопоказания, этапы
а) Показания:
- Пищеводные или желудочные варикозные узлы, кровоточащие вследствие портальной гипертензии, вызванной циррозом, или, гораздо реже, другими заболеваниями печени (например, шистосомозом)
- Кровотечение при портальной гипертензивной гастропатии, резистентной к фармакотерапии
- Синдром Бадда-Киари при проходимой нижней полой вене
- Упорный асцит, не поддающийся консервативному лечению
- Неудачное чрезяремное внутрипеченочное портосистемное шунтирование
б) Противопоказания:
- Тромбоз воротной вены без заболевания печени (внепеченочная портальная гипертензия)
- Длительно существующий тромбоз воротной вены, не поддающийся венозной тромбэктомии, у пациентов с заболеванием печени
- Окклюзия печеночной артерии (например, вследствие инфузионной химиотерапии через печеночную артерию)
в) Выбор времени операции:
- Профилактический портокавальный шунт у пациентов с варикозными узлами в пищеводе или желудке, которые никогда не кровоточили - практикуется некоторыми хирургами, но не рекомендуется авторами
- Плановый лечебный портокавальный шунт у пациентов, состояние которых восстановилось после эпизода кровотечения из пищеводных или желудочных варикозных узлов. Это наиболее частое показание для портокавального шунтирования
- Экстренный портокавальный шунт в течение 48 часов после начала кровотечения из пищеводных или желудочных варикозных узлов - настоятельно рекомендуется авторами
г) Диагностика кровоточащих пищеводных или желудочных варикозных узлов:
- Анамнез и физикальное обследование для подтверждения диагноза
- Исследования крови для полноты оценки
- Эзофагогастродуоденоскопия
- Допплеровская ультрасонография для определения проходимости воротной вены и отсутствия больших опухолей в печени
- Другие исследования, необходимые в отдельных случаях:
а) Висцеральная артериография с непрямой портографией и кавографией с измерением давления - обычно не требуются при циррозе, но необходимы при внепеченочной портальной гипертензии и синдроме Бадда-Киари
б) Катетеризация печеночной вены с венографией и измерение давления заклинивания в печеночной вене
в) Чрескожная биопсия печени - обычно не требуется при циррозе, но информативна при синдроме Бадда-Киари
д) Предоперационная подготовка при остром кровотечении:
- Временный гемостаз при внутривенной инфузии октреотида (50 мкг/ч) или вазопрессина (0,2-0,4 ед./мин.)
- Временный гемостаз при эндоскопии путем инъекционной склеротерапии или лигирования варикозных узлов
- Восстановление объема крови путем трансфузии эритроцитарной массы и замороженной плазмы через катетеры большого диаметра
- Профилактика портокавальной энцефалопатии путем инстилляции через назогастральный зонд неомицина (4 г), лактулозы (30 мл) и слабительного средства (60 мл сульфата магния)
- Коррекция гипокалиемии и метаболического алкалоза путем внутривенного введения больших количеств хлорида калия
- Внутривенное введение гипертонического раствора глюкозы, содержащего терапевтические дозы витаминов К, В, С
- Предоперационное назначение антибиотиков
- Мониторинг жизненно важных показателей посредством артериального катетера для измерения кровяного давления, центрального венозного катетера и мочевого катетера. Периодическое измерение гематокрита, pH артериальной крови и газов крови, а также скорости кровопотери путем постоянной аспирации через назогастральный зонд
е) Операция:
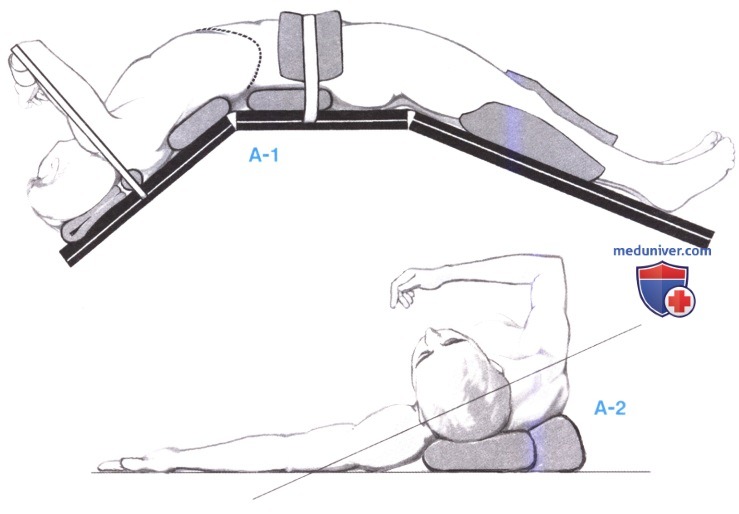
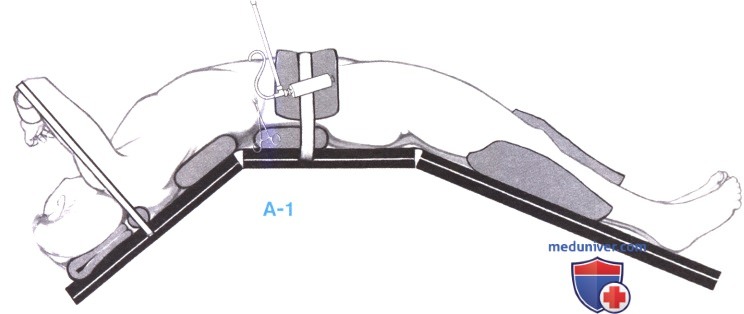
1. Положение пациента. Пациент укладывается на операционном столе с поднятой на 30° правой стороной тела, что достигается подкладыванием двух мешков с песком под туловище справа. Край реберной дуги находится на линии «переламывания» стола, правая рука подвешивается к анестезиологической ширме полотенцами, а левая рука отводится на подставке выше анестезиологической ширмы. Стол «переламывается» на уровне реберной дуги и выше колен, чтобы расширить пространство между реберной дугой и правым подвздошным гребнем, и, таким образом, облегчить выполнение операции через правый подреберный разрез (А-1, А-2). Разрез идет от мечевидного отростка далеко вправо, на два поперечных пальца ниже реберной дуги. Поверхностный слой кожи рассекается скальпелем, а остальные слои брюшной стенки - электроножом, который значительно уменьшает кровопотерю и сокращает продолжительность операции. Когда используется электронож, обычно не нужно захватывать какие-либо кровеносные сосуды гемостатическими зажимами. Полностью пересекаются правая прямая мышца живота, наружная косая и поперечная мышцы, а широчайшая мышца спины рассекается на 3-4 см. Брюшина часто содержит много коллатеральных вен и для достижения немедленного гемостаза рассекается электрокаутером.
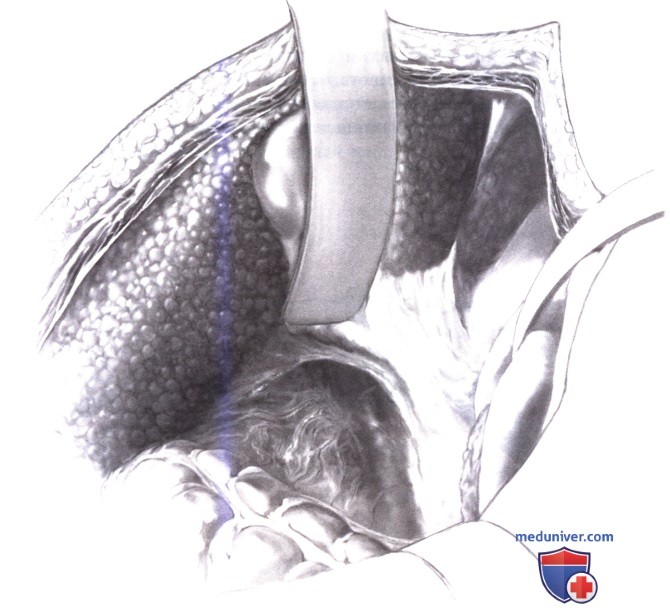
2. Экспозиция операционного поля. Экспозиция операционного поля достигается отведением внутренних органов тремя ретракторами Дивера, расположенными под прямым углом друг к другу. Нижний ретрактор отводит печеночный изгиб ободочной кишки к ногам, средний смещает нисходящую часть двенадцатиперстной кишки медиально, а верхний отводит печень и желчный пузырь в цефалическом направлении. Другим способом достижения такой же экспозиции является использование самоудерживающегося ретрактора. Задний листок брюшины нередко содержит множество кавальных коллатеральных вен.
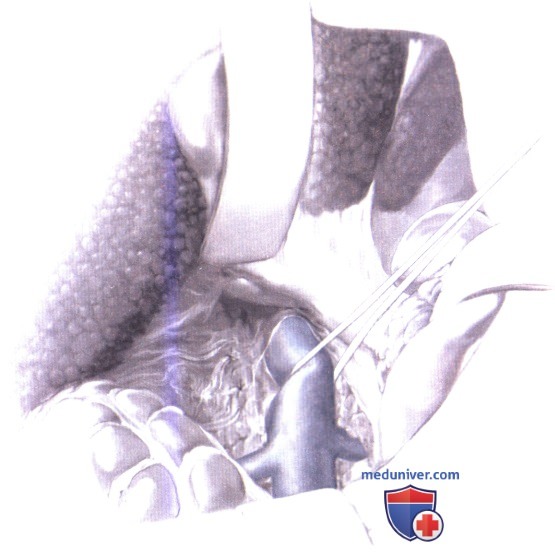
3. Изоляция нижней полой вены. Нижняя полая вена лежит позади нисходящей части двенадцатиперстной кишки. Задний листок брюшины, покрывающий нижнюю полую вену, рассекается электрокаутером сразу же латеральнее нисходящей части двенадцатиперстной кишки в ходе расширенного маневра Кохера, после чего ретракторы перемещаются для отведения головки поджелудочной железы медиально и для отведения правой почки каудально. Брюшина часто сильно утолщена и содержит много коллатеральных вен. Кровотечение, как правило, можно остановить электрокаутером, но иногда требуется перевязка с прошиванием. Передняя поверхность нижней полой вены очищается от фиброареолярной ткани, и вена выделяется по всей ее окружности путем тупой и острой диссекции от места впадения правой и левой почечных вен снизу, до места, где полая вена скрывается за печенью, сверху. Нижняя полая вена берется на пупочную ленту. Чтобы завершить выделение, необходимо перевязать тонкими шелковыми лигатурами и пересечь несколько притоков вены. Эти притоки часто включают правую надпочечниковую вену, одну или две пары поясничных вен, которые впадают по задней поверхности, и каудальную пару небольших печеночных вен от хвостатой доли, которые впадают по передней поверхности нижней полой вены непосредственно из печени.

4. Оценка мобилизации нижней полой вены. Когда нижняя полая вена полностью мобилизована, ее можно поднять вверх, к воротной вене. Недостаточная мобилизация нижней полой вены по всей ее окружности является одной из главных причин ошибочного заключения о том, что портокавальный шунт «бок в бок» невозможно наложить по причине слишком отдаленного расположения воротной и нижней полой вен друг от друга.
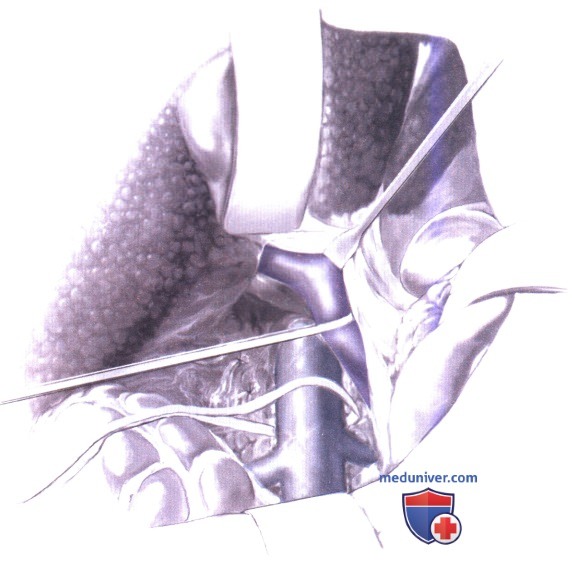
5. Изоляция воротной вены. Верхний ретрактор переставляется медиально для отведения передних сегментов печени от воротной триады. В заднебоковой части воротной триады обнаруживается воротная вена, доступ к которой осуществляется сзади. Фиброзно-жировая ткань по заднебоковой стороне воротной триады, содержащая нервы, лимфатические сосуды и узлы, разделяется тупым и острым способом. Эта техника безопасна, поскольку венозных притоков с этой стороны воротной триады нет. После обнажения поверхности воротной вены, для отведения общего желчного протока медиально вводится венный ретрактор или ретрактор Gilbernet. Воротная вена мобилизуется по окружности в средней части и берется на пупочную ленту. Затем она мобилизуется до ее бифуркации в воротах печени. Несколько притоков в средней части перевязываются на протяжении шелком и пересекаются.
6. Мобилизация воротной вены позади поджелудочной железы. Используя пупочную ленту для выведения воротной вены из ее ложа, сосуд очищается до верхнего края поджелудочной железы. Плотная фиброзно-жировая ткань, которая фиксирует воротную вену к поджелудочной железе, должна быть пересечена. Пересекаются несколько притоков, которые впадают в медиальную стенку воротной вены, и один приток, который впадает в ее заднебоковую стенку.
В пересечении селезеночной вены обычно нет необходимости. Для выполнения портокавального анастомоза «бок в бок» необходима широкая мобилизация воротной вены. Неспособность мобилизовать воротную вену за поджелудочной железой является одной из основных причин трудностей при выполнении шунтирования «бок в бок». Чтобы достичь адекватной мобилизации воротной вены у некоторых пациентов, необходимо рассечь часть головки поджелудочной железы между изогнутыми под прямым углом зажимами. Кровотечение из краев рассеченной поджелудочной железы останавливается лигированием с прошиванием. Рассечение небольшой порции поджелудочной железы - очень полезный маневр, и мы никогда не наблюдали связанных с его выполнением послеоперационных осложнений, таких как панкреатит. Для того чтобы определить наличие аберрантной общей печеночной или правой печеночной артерии, отходящей от верхней брыжеечной артерии и пересекающей воротную вену, с помощью пальпации, хирургу следует ввести свой указательный палец в тоннель между воротной веной и поджелудочной железой до ее рассечения. Так как воротный венозный кровоток к печени отводится через портокавальный шунт, прекращение артериального притока к печени может оказаться смертельным.
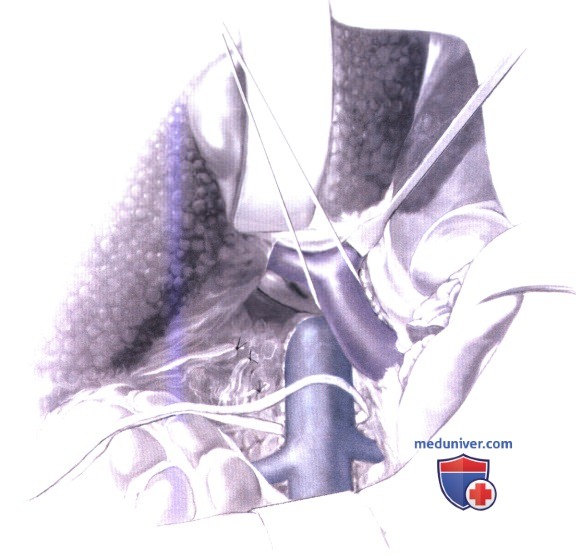
7. Оценка адекватности мобилизации воротной и нижней полой вен. Чтобы определить адекватность мобилизации воротной и нижней полой вен, оба сосуда сопоставляются путем потягивания за окружающие их пупочные ленты. Необходимо убедиться в том, что оба сосуда можно сопоставить без чрезмерного натяжения. Если это не получается, выполненной мобилизации не достаточно, и следует продолжить диссекцию. Резекция части увеличенной хвостатой доли цирротической печени, предлагаемая некоторыми хирургами, для облегчения сопоставления сосудов, связана с некоторыми трудностями и, по нашему мнению, не нужна и не рекомендуется.
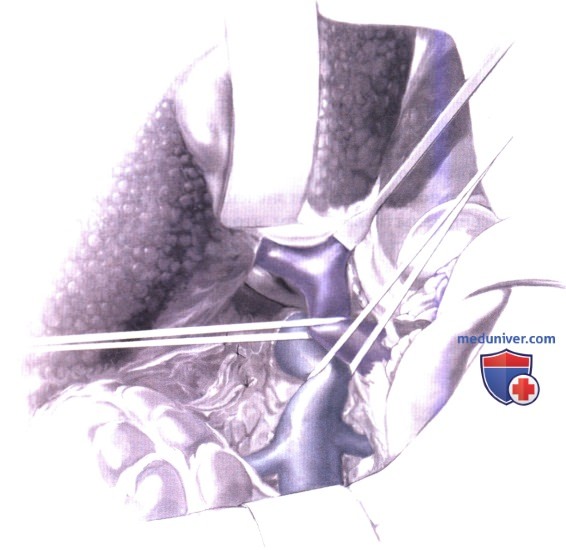
8. Измерение венозного давления. Перед наложением портокавального анастомоза давление в нижней полой и воротной венах измеряется жидкостным (спинномозговым) манометром путем прямой пункции иглой. При всех измерениях давления дно манометра располагается на уровне нижней полой вены, который отмечается на поверхности кожи туловища бельевой цапкой (А-1-А-5). Общее воротное давление вычисляется вычитанием величины давления в нижней полой вене из величины давления в воротной вене. Градиент давления между воротной веной и нижней полой веной, также известный как свободное воротное давление, равное 150 мм физиологического раствора или выше, указывает на клинически значимую портальную гипертензию. Большинство пациентов с кровоточащими варикозными узлами пищевода имеет градиент воротная-нижняя полая вена, равный 200 мм физиологического раствора или более. Измерение давления включает:
- НПВР — давление в нижней полой вене
- СВД — свободное воротное давление
- ПОВД - печеночное окклюзированное воротное давление, измеряемое с печеночной стороны зажима, перекрывающего воротную вену
- ВОВД - внутренностное окклюзированное воротное давление, измеряемое с кишечной стороны зажима, перекрывающего воротную вену
У здорового человека ПОВД гораздо ниже, чем СВД, а ВОВД - гораздо выше. Если при портальной гипертензии значение ПОВД превышает значение СВД, то это может свидетельствовать о том, что кровоток в воротной вене реверсирован вследствие тяжелой обструкции оттока из печени.
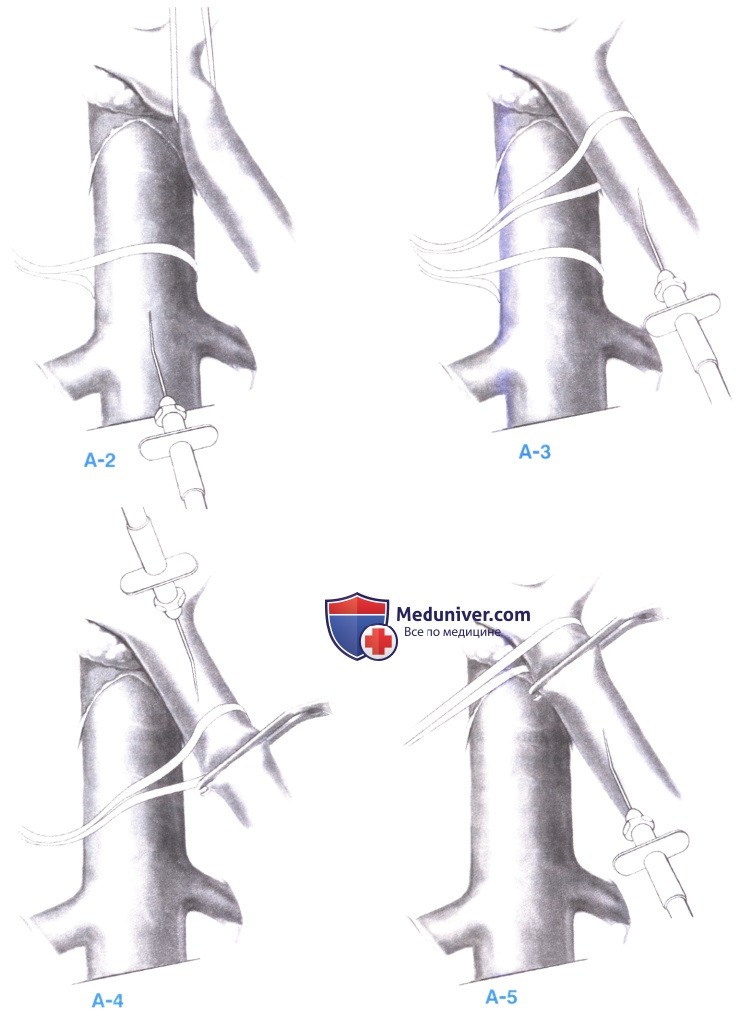
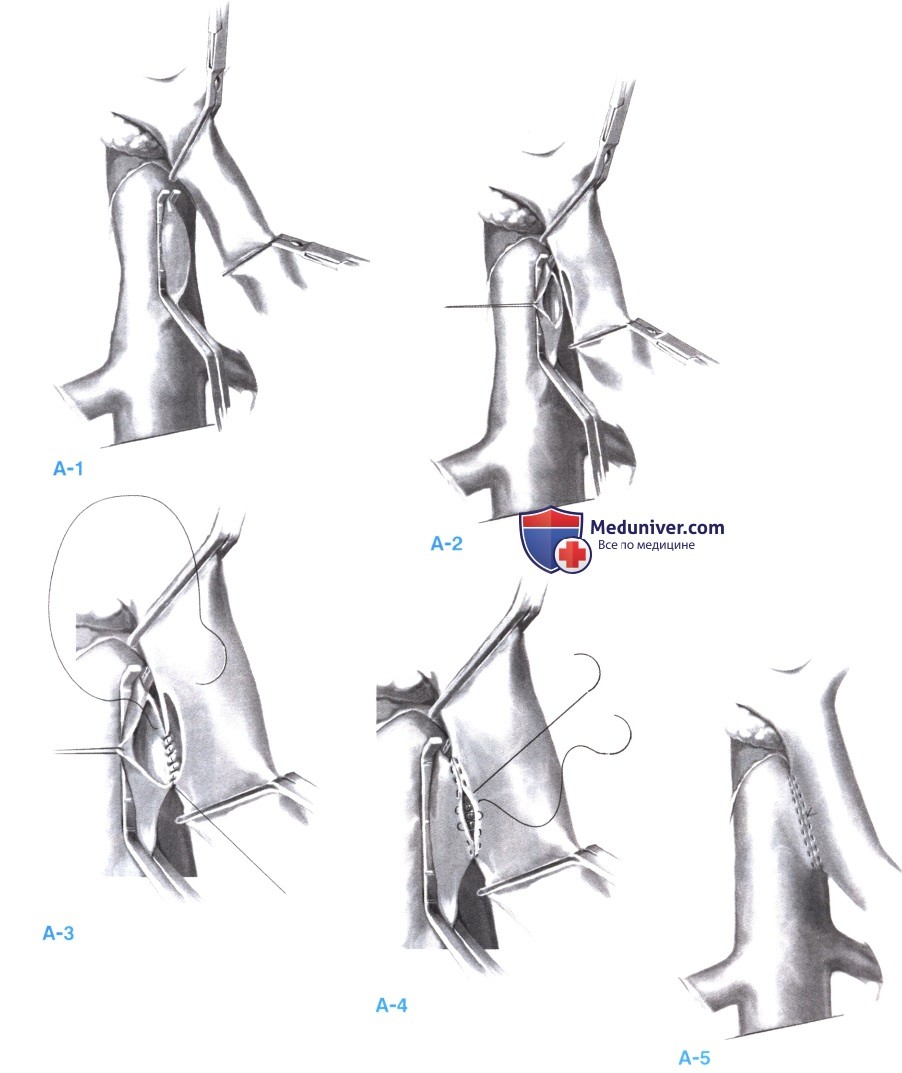
9. Портокавальный анастомоз «бок в бок». На 5-сантиметровый сегмент переднемедиальной стенки нижней полой вены косо накладывается зажим Сатинского, в направлении, параллельном ходу вышележащей воротной вены, и нижняя полая вена приподнимается к воротной вене (А-1). 5-сантиметровый сегмент воротной вены изолируется между двумя угловыми сосудистыми зажимами, и воротная вена опускается в направлении нижней полой вены, до сопоставления обоих сосудов.
Ножницами иссекается полоска нижней полой вены длиной 2,0-2,5 см и полоска воротной вены такой же длины (А-2). Очень важно не просто сделать разрез в каждом из сосудов, а именно иссечь продольный участок стенки каждого из них. Для того чтобы отверстие в нижней полой вене оставалось открытым, на латеральную стенку отверстия накладывается шов-держалка из шелка 5-0, который фиксируется гемостатическим зажимом. Зажимы на воротной вене ненадолго открываются, чтобы вымыть все сгустки, затем отверстия в обоих сосудах промываются физиологическим раствором.
Анастомоз начинается с заднего непрерывного шва сосудистой нитью 5-0 (А-3). Задний непрерывный шов завязывается с обоих концов анастомоза.
Передний ряд швов накладывается непрерывным выворачивающим горизонтальным матрацным швом из сосудистой нити 5-0, начинающимся с каждого конца анастомоза (А-4). Шов, начинающийся в нижнем конце анастомоза, прерывается через три или четыре стежка, после чего намеренно оставляется незатянутым, так чтобы можно было видеть нижнюю поверхность сосудов при наложении анастомоза. Таким образом, исключается неосторожное включение задней стенки в передний ряд швов. Шов, начинающийся в верхнем конце анастомоза, накладывается с постоянным натяжением до нижнего шва, здесь нижний шов затягивается, и обе нити связываются друг с другом. Перед затягиванием нижнего шва, зажимы на воротной вене ненадолго открываются, чтобы вымыть все сгустки, и анастомоз обильно промывается физиологическим раствором (А-5).
После завершения анастомоза, за каждым его концом накладывается по одному шву для ослабления натяжения с линии швов. Сначала снимается зажим с нижней полой вены, затем - зажим с печеночной стороны воротной вены и в последнюю очередь - зажим с кишечной стороны воротной вены. Кровотечение из анастомоза бывает нечасто; его можно остановить одним или двумя широкими отдельными швами из сосудистого шовного материала 5-0.
После завершения анастомоза нужно измерить давление в воротной и нижней полой венах. Обычно после шунтирования давление в этих венах одинаково. Градиент давления между этими сосудами >50 мм физиологического раствора указывает на обструкцию в зоне анастомоза, даже при отсутствии пальпаторных признаков.
В таких случаях, анастомоз нужно открыть, чтобы удалить сгустки и, при необходимости, снять и повторно наложить весь анастомоз. Чтобы достичь постоянной адекватной декомпрессии воротной системы и избежать тромбоза шунта, градиент давления между воротной и нижней полой веной должен составлять не более 50 мм физиологического раствора.
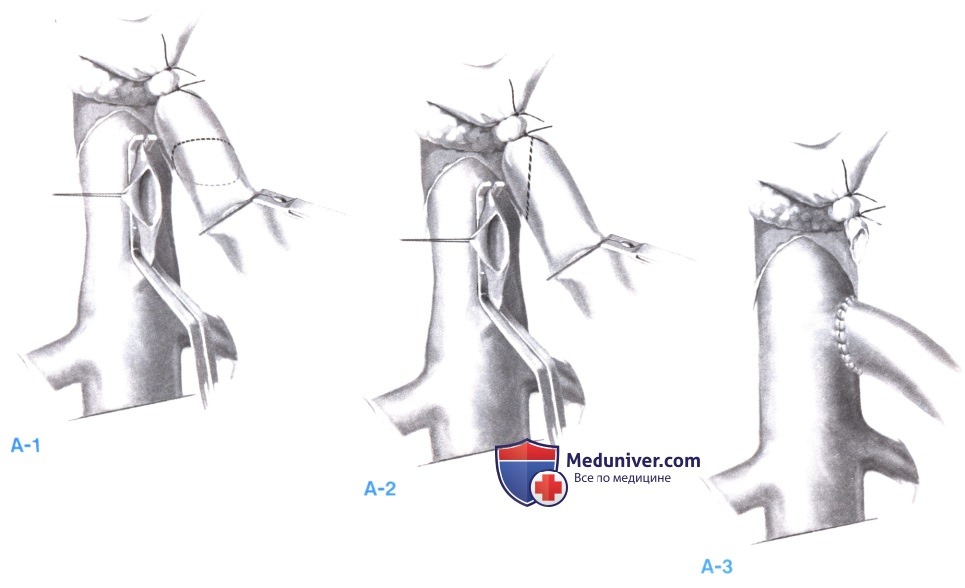
10. Наложение портокавального анастомоза «конец в бок». Портокавальный анастомоз «конец в бок» в большинстве случаев является удов-летворительной альтернативой шунту «бок в бок», и многие хирурги считают, что накладывать его несколько проще. Нет необходимости выделять нижнюю полую вену по всей окружности и, кроме того, часто не нужно очищать длинный сегмент воротной вены, как при боковом анастомозе. Его недостаток состоит в отсутствии декомпрессии синусоидных капилляров печени.
На переднемедиальную стенку нижней полой вены косо накладывается зажим Сатинского для ее соединения с воротной веной под углом около 45°. Иссекается полоска стенки нижней полой вены длиной 2 см, и на латеральную стенку накладывается шов-держалка (А-1). Воротная вена дважды перевязывается шелком 2-0 - свободно и с прошиванием, сразу же перед ее бифуркацией в воротах печени. Поперек воротной вены у поджелудочной железы накладывается угловой сосудистый зажим, и воротная вена пересекается косо, сразу проксимальнее места перевязки.
Чтобы достичь максимального размера анастомоза, воротная вена пересекается по касательной, так чтобы передняя стенка отсеченного конца была длиннее, чем задняя (А-2). После пересечения зажим на воротной вене ненадолго открывается, чтобы вымыть все сгустки перед началом формирования анастомоза. Этот маневр повторяется непосредственно перед наложением последних швов передней стенки анастомоза.
Анастомоз «конец в бок» выполняется непрерывным швом сосудистой нитью 5-0 по задней стенке и второй сосудистой нитью 5-0 - по передней стенке (А-3). Следите за тем, чтобы воротная вена, спускаясь к нижней полой вене, описывала плавную кривую и пришивалась к нижней полой вене под косым углом. Перекрут и перегиб воротной вены являются наиболее частыми причинами функциональной недостаточности анастомоза. После завершения анастомоза измеряется давление, так же как описано для шунта «бок в бок».
ж) Биопсия печени. Всегда необходимо выполнять клиновидную биопсию печени.
з) Послеоперационное лечение. Всех пациентов следует помещать в хорошо оснащенные отделения интенсивной терапии с персоналом, подготовленным к работе в сложных случаях тяжелых заболеваний печени.
и) Мониторинг. Необходим тщательный мониторинг жизненно важных показателей, центрального венозного давления, диуреза, pH артериальной крови, артериальных и альвеолярных газов, баланса жидкости, веса тела и окружности живота.
к) Послеоперационные осложнения:
1. Ранние:
- Печеночная недостаточность
- Почечная недостаточность
- Инфекция
- Гиперсекреция кислоты в желудке
- Белая горячка
- Асцит
- Желудочно-кишечное кровотечение
2. Поздние:
- Портокавальная энцефалопатия
- Печеночная недостаточность
- Тромбоз шунта
- Гепатоцеллюлярная карцинома
л) Советы опытного хирурга:
- Положение пациента на операционном столе имеет решающее значение, оно может усложнить простую операцию, и наоборот.
- Длинный подреберный разрез связан с меньшим числом послеоперационных осложнений, чем торакоабдоминальный разрез, и является предпочтительным.
- Использование электрокаутеризации значительно уменьшает продолжительность операции и кровопотерю.
- Кровотечение из множества портокавальных коллатеральных сосудов лучше всего останавливать прижатием марлевого тампона, тем более что кровотечение, как правило, прекращается после завершения портокавального анастомоза и устранения портальной гипертензии. Попытки остановить кровотечение из всех коллатералей лигированием и прошиванием затягивает операцию и увеличивает кровопотерю. Задача состоит в максимально быстрой декомпрессии воротной системы.
- Мобилизация нижней полой вены по окружности от места впадения почечных вен до печени необходима для наложения анастомоза «бок в бок», и не является опасной и трудной. Сопоставление двух сосудов значительно облегчается поднятием нижней полой вены к воротной вене.
- Мобилизация длинного сегмента воротной вены, включающая рассечение плотной фиброзно-жировой ткани, которая фиксирует воротную вену к поджелудочной железе, и требующая в некоторых случаях рассечения части головки самой железы, необходима при наложении анастомоза «бок в бок» и иногда при наложении анастомоза «конец в бок».
- Не забывайте об аберрантной печеночной артерии, пересекающей воротную вену за головкой поджелудочной железы. Пальпируйте ее указательным пальцем в желобе между головкой поджелудочной железы и воротной веной. Перевязка печеночной артерии может стать смертельной.
- Резекция увеличенной хвостатой доли при циррозе печени для облегчения сопоставления двух сосудов опасна и не нужна.
- После завершения портокавального шунта следует измерить давление в воротной и нижней полой венах. Градиент давления более 50 мм физиологического раствора неприемлем и требует ревизии анастомоза.
- Рекомендуем следующую статью "Деваскуляризация пищеводно-желудочного перехода (операция Сугиуры): показания, противопоказания, этапы"
Редактор: Искандер Милевски. Дата публикации: 18.2.2020

