Пациенты с риском отторжения зубного имплантата - кратко основы
Мы не обнаружили в литературе индивидуального фактора риска, который мог бы служить противопоказанием для установки имплантата и предвестником его неприживаемости. Большинство исследований показывает, что дентальные имплантаты могут быть успешно установлены у пациентов, имеющих различные системные заболевания и врожденные пороки.
Однако уровень доказательств, указывающих на риск отторжения дентального имплантата или осложнений, связанных с состоянием здоровья пациентов, низкий, то есть ограничивается отчетами об отдельных клинических случаях и сериях случаев. Таким образом, показания к имплантации должны быть тщательно и индивидуально оценены в соответствии со статусом риска пациента.
При принятии решения необходимо учитывать тяжесть факторов риска, а также их сочетания у одного и того же пациента (рис. 1). В любом случае пациентов нужно проинформировать о возможности осложнений имплантации.
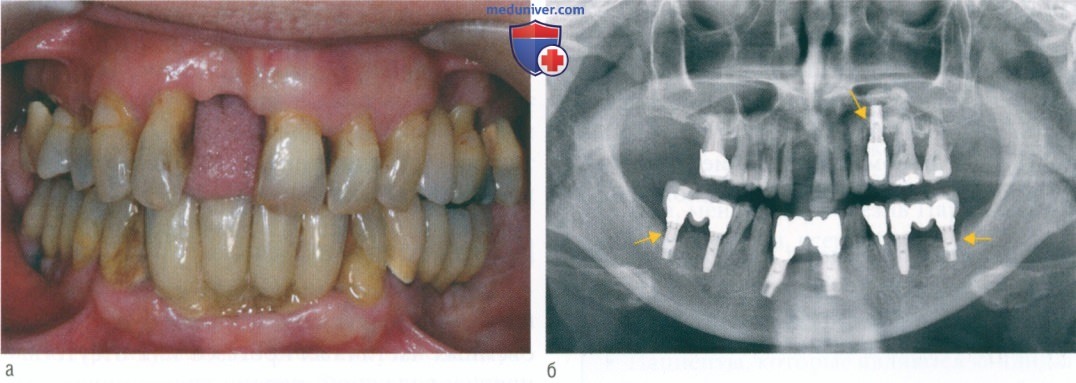
Далее приведены надлежащим образом задокументированные потенциальные факторы риска и общие выводы, которые могут быть сделаны.
а) Возраст. Не существует верхнего возрастного предела для имплантации, и сам по себе пожилой возраст не должен быть ограничивающим фактором для лечения дентальными имплантатами. За 10 лет приживаемость имплантатов у пожилых пациентов (>65 лет) составляет 91,2% (Srinivasan et al., 2017). Как правило, нижний предел для установки имплантата составляет 18-19 лет, когда рост и развитие челюсти подростка можно считать завершенными.
Однако это правило может быть нарушено у детей, страдающих гиподентией или адентией, например при эктодермальной дисплазии, поскольку анализ соотношения пользы и риска свидетельствует в пользу установки имплантата.
б) Курение. Курение было определено в качестве независимого индикатора риска для периимплантатного мукозита (Renvert and Polyzois, 2015). Курение увеличивает частоту неудачных исходов и риск послеоперационных инфекций, а также предельно допустимую потерю костной массы (Keenan and Veitz-Keenan, 2016).
Есть убедительные доказательства того, что курильщики имеют больший риск развития периимплантита (OR 3,6-4,6) и рентгенологической предельной потери костной ткани (OR 1,95-10), чем некурящие (Heitz-Mayfield and Huynh-Ba, 2009). Однако в большинстве исследований сообщается, что приживаемость имплантатов у курильщиков составляет 80-96% (Cochran et al., 2009).
Есть некоторые доказательства дозированного эффекта курения сигарет. Убедительные доказательств повышенного риска отторжения имплантата при применении субантральной пластики отсутствуют (Chambrone et al., 2014).
в) Лечение пародонтита в анамнезе. Существуют данные, что лечение пародонтита в анамнезе увеличивает риск развития периимплантита (Chrcanovic et al., 2014; Sousa et al., 2016). Коэффициент риска отторжения у пациентов с агрессивным пародонтитом значительно выше, чем у здоровых пациентов (4,0) и пациентов с хроническим пародонтитом (3,97; Monje et al., 2014).
Приживаемость имплантатов варьировала от 59 до 100% у пациентов с регулярным пародонтальным лечением (Heitz-Mayfield and Huynh-Ba, 2009). Однако в большинстве исследований сообщается о высокой приживаемости имплантатов (>90%; Cochran et al., 2009). Следовательно, имплантацию у пациентов с леченым пародонтитом в анамнезе следует считать целесообразным вариантом восстановления функций ротовой полости.
Эта особая категория пациентов должна быть проинформирована о повышенном риске неудачного исхода лечения и необходимости регулярного диспансерного наблюдения. Показано, что наличие остаточных карманов и отказ от участия в программе поддержания пародонта выступают негативными факторами для хорошего долгосрочного результата имплантации (Zangrando et al., 2015).
г) Количество зубов. Установлено, что количество оставшихся зубов (>20), противоположные единицы-антагонисты в виде съемных частичных протезов или отсутствие зубов на противоположной стороне служат индикаторами риска отторжения имплантата (Noda et al., 2015).
д) Эктодермальная дисплазия. Исследования показывают значительно более низкие показатели приживаемости и успешного результата лечения в верхней челюсти, чем в нижней (Bornstein et al., 2009). Приживаемость имплантатов варьирует от 88,5 до 97,6%. Имплантаты, устанавливаемые пациентам моложе 18 лет, имеют более высокий риск отторжения (Yap and Klineberg, 2009; рис. 2, 3).
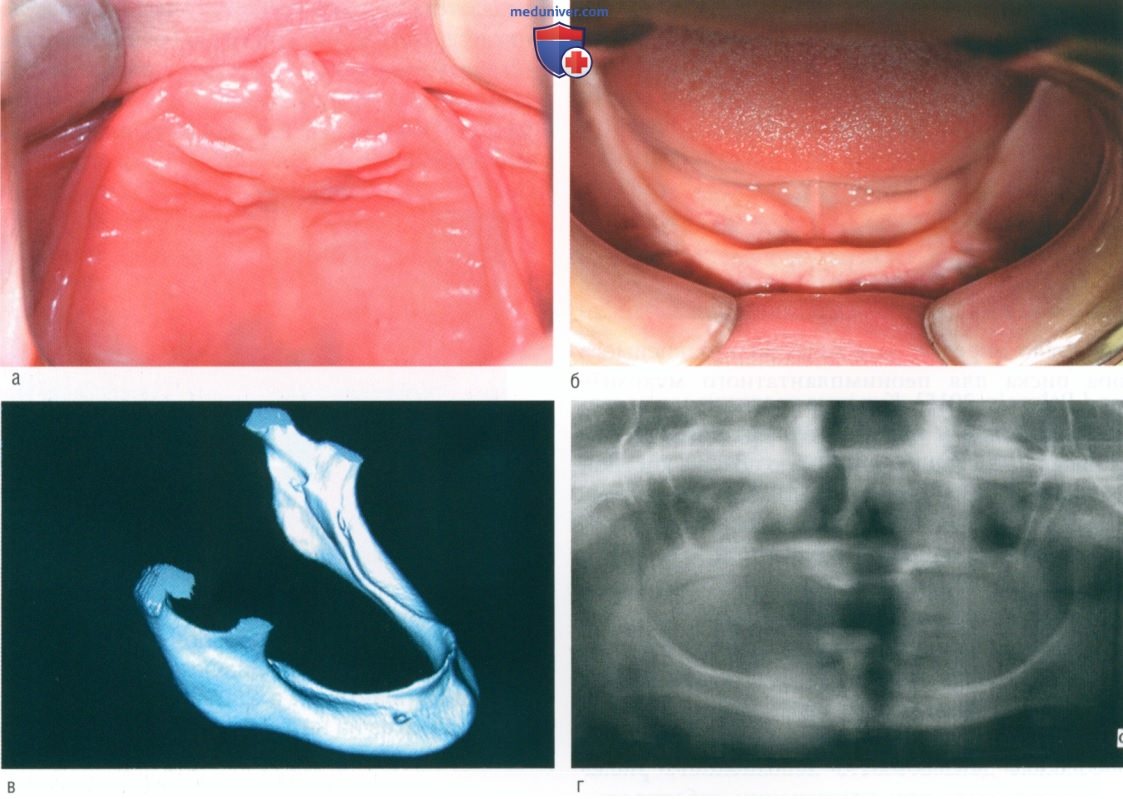
е) СПИД и ВИЧ-инфекция. Несколько отчетов о клинических случаях показали успешную дентальную имплантацию у ВИЧ-положительных иммунологически стабильных пациентов, получающих высокоактивную антиретровирусную терапию. Тем не менее есть ограниченные опубликованные данные, которые могут помочь клиницистам определить возможные повышенные риски отторжения дентальных имплантатов, связанные с ВИЧ-статусом пациента.
ж) Диабет и гипергликемия. Есть данные, что сахарный диабет повышает риск периимплантита (Ferreira et al., 2006), но не периимплантатного мукозита (Monje et al., 2017). Между страдающими диабетом пациентами и здоровыми была выявлена совсем небольшая разница в пользу не страдающих сахарным диабетом, проявляющаяся в относительно незначительной потере костной ткани (Chrcanovic et al., 2014). Однако разница между пациентами (с диабетом и без него) не оказывала существенного влияния на частоту отторжений имплантатов.
Другие исследователи обнаружили, что отторжения дентальных имплантатов наблюдаются у большего числа пациентов с диабетом, чем у недиабетиков, но общая доля неприжившихся имплантатов у них находится в пределах обычных показателей (Bornstein et al., 2009). Можно предположить, что риск неудачи у больных диабетом зависит от пациента, в том числе от тяжести заболевания и гликемического статуса. Когда диабет хорошо контролируется, процедуры имплантации безопасны и предсказуемы, а частота осложнений аналогична подобной у здоровых пациентов (Shi et al., 2016).
з) Заболевания костей. Тяжелые заболевания костей, такие как болезнь Педжета, ревматоидный артрит, остеомаляция или несовершенный остеогенез, следует рассматривать как факторы высокого риска.
Каких-либо доказательств более высокой частоты отторжений и осложнений у пациентов с остеопорозом нет. Основная проблема связана с приемом этими пациентами бисфосфонатов. Тем не менее пероральный прием бисфосфонатов не влияет на краткосрочную (от одного до четырех лет) выживаемость имплантатов (Madrid and Sanz, 2009).
и) Лучевая терапия. Аналогичная частота отторжений была выявлена у пациентов с установленными имплантатами после лучевой терапии и перед облучением (3,2 и 5,4% соответственно). Количество случаев неудачного лечения было меньше на нижней челюсти (4,4%), чем на верхней (17,5%). Однако размер выборки был невелик, а гетерогенность включенных исследований была высокой.
к) Другие факторы. В следующем неокончательном списке указаны факторы, предположительно вредные для приживаемости дентального имплантата (при этом из-за скудности доказательств заключение сделать не представляется возможным): потребление алкоголя, астма, аутизм, болезни сердца, болезнь Крона, синдром Дауна, наркомания, генетическая предрасположенность, болезнь Хантингтона, гипертоническая болезнь, недостаточное количество кальция, менопауза, болезнь Паркинсона, шизофрения, синдром Шегрена, ксеростомия.
л) Основные положения:
• Пациенты, которые являются кандидатами на дентальную имплантацию, должны быть проинформированы о повышенном риске отторжения имплантатов и возможных осложнениях, связанных с их индивидуальным состоянием здоровья.
• Курение и сахарный диабет следует рассматривать как факторы риска развития осложнений при дентальной имплантации.
• Наличие в анамнезе лечения по поводу пародонтита и тяжелых заболеваний костей следует рассматривать как показатель риска развития осложнений при дентальной имплантации.
• Для определения истинного влияния медицинских параметров и курения на приживаемость дентальных имплантатов и биологические осложнения необходимы дальнейшие исследования.
- Рекомендуем ознакомиться далее "Факторы риска на участке установки зубного имплантата - кратко основы"
Редактор: Искандер Милевски. Дата публикации: 10.4.2023

