Симптомы полой стопы (pes cavus) и ее лечение
Полая стопа характеризуется более значительной, чем в норме, высотой свода стопы, а также зачастую когтеобразной деформацией пальцев. Близкое сходство с деформациями, наблюдаемыми при неврологических заболеваниях, характеризующихся слабостью или парезом собственных мышц стопы, позволило предполагать, что все типы полой стопы обусловлены того или иного рода мышечным дисбалансом.
В редких случаях причиной деформации являются причины врожденного характера, например артрогрипоз, однако в большинстве случаев полая стопа является приобретенной и формируется на фоне нейромышечных заболеваний. Нередко можно выявить конкретную причину, лежащую в основе деформации: в западных странах наиболее частыми причинами являются наследственные сенсорные и моторные нейропатии и патология спинного мозга (синдром фиксированного спинного мозга, диастематомиелия), однако в мире самой распространенной причиной развития такой деформации стопы является полиомиелит.
Иногда развитию деформации стопы предшествует травма — ожоги или компартмент-синдром, приводящие к формированию контрактуры Фолькманна мягких тканей подошвы.

а) Патологическая анатомия. Пальцы имеют характерный приподнятый вид и приобретают форму «когтей», головки плюсневых костей, наоборот, опускаются в подошвенную сторону, а свод среднего отдела стопы значительно увеличивается. Нередко наблюдается инверсия заднего отдела стопы и значительное натяжение мягких тканей подошвенной области. Под выступающими вниз головками плюсневых костей могут формироваться мозоли.
б) Симптомы и клиника полой стопы. Деформация обычно начинает развиваться в возрасте 8-10 лет. Ее наличие может быть замечено родителями или врачами в ходе школьных медосмотров еще до того момента, когда появится какая-либо симптоматика. В анамнезе у ребенка может быть то или иное поражение позвоночника и спинного мозга или семейный анамнез нейромышечного заболевания. Как правило, поражаются одновременно обе стопы.
Боль может локализоваться под головками плюсневых костей либо на тыльной поверхности пальцев, где они испытывают наибольшее давление в обуви. В этих же зонах формируется омозолелости кожи, переносимость пешей ходьбы снижается. Необходимо выяснить у пациента, есть ли у него какие-либо проблемы неврологического характера, такие как мышечная слабость и нестабильность суставов.
Полая деформация стопы обычно сразу видна невооруженным глазом, кроме того при осмотре могут бросаться в глаза характерная когтеобразная деформация пальцев и варусное положение заднего отдела стопы. Более тщательный осмотр позволит выявить признаки увеличения высоты свода стопы, этот момент является весьма важным, поскольку он позволяет понять характер и происхождение действующих на стопу деформирующих сил. Rang в 1993 году представил концепцию треноги, позволяющую лучше понять проблему полой деформации стопы. Стопа в этом смысле представляется в виде треноги, опорами которой являются пяточная, пятая и первая плюсневые кости.
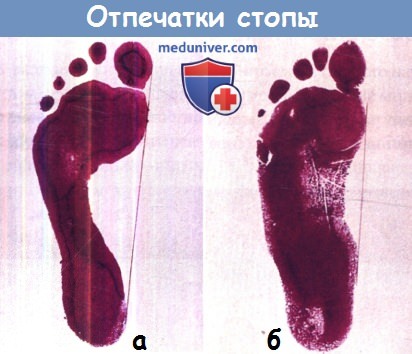
Выполненные с помощью чернильной салфетки отпечатки наглядно демонстрируют разницу между нормальной и плоской стопой.
(а) Нормальная стопа — основная зона контакта стопы с полом ограничена передним поперечным сводом,
наружным краем стопы и пяточной областью, а в зоне, соответствующей внутреннему продольному своду, располагается «пустота».
(б) Плоская стопа — контакт с полом всей подошвы, в т. ч. ее внутреннего края.
Сочетание различных деформаций, поражающих одну или более из этих «ног», позволяет различать несколько наиболее распространенных типов деформаций, сопровождающихся увеличением высоты свода стопы: подошвенная, поло-варусная, пяточная и пяточная-полая стопы.
Пальцы при данном типе деформации фиксированы в положении переразгибания в плюснефаланговых суставах и сгибания в межфаланговых суставах. Под головками плюсневых костей и на тыльной поверхности пальцев могут быть омозолелости. На ранней стадии деформация пальцев «мобильна» и пассивно корригируется путем надавливания на головки плюсневых костей со стороны подошвенной поверхности стопы: по мере подъема переднего отдела стопы пальцы автоматически принимают нормальное положение. Позднее деформация пальцев становится фиксированной вследствие развития вывиха в плюснефаланговых суставах.
Необходимо оценить объем движений в голеностопном суставе и суставах стопы. При поло-варусной деформации задний отдел стопы находится в положении инверсии. Для того, чтобы определить, насколько деформация является обратимой, используется проба с блоком (Coleman et al.): если она обратима, то подвижность подтаранного сустава сохранена. При длительном существовании полой деформации стопы подвижность голеностопного, подтаранного и поперечного суставов стопы обычно снижается.
С целью выявления возможной причины развития деформации проводится неврологическое обследование. При этом всегда необходимо исключить такие заболевания, как наследственная сенсорная и моторная нейропатия и атаксия Фридрейха, также необходимо осмотреть позвоночник на предмет дизрафии.
в) Лучевая диагностика. Рентгенография стоп, выполненная в положении пациента стоя, позволяет еще в большей степени понять характер имеющейся деформации и оценить состояние отдельных суставов стопы. На рентгенограмме в боковой проекции измеряются угол наклона пяточной кости и угол Meary, по которым можно определить, какими отделами стопы обусловлено увеличение высоты ее свода. В норме угол наклона пяточной кости составляет 10-30°, а угол Меагу, образованный осями таранной и первой плюсневой костей, — нулю, т.е. оси этих костей располагаются параллельно. При пяточном типе деформации стопы увеличивается угол наклона пяточной кости, при подошвенном типе линии Меагу пересекаются и образуют угол.
МРТ позвоночника позволяет исключить структурные изменения позвонков и спинного мозга; проведение этого исследования особенно полезно в тех регионах, где в качестве причины деформации стоп это распространено более, чем полиомиелит.
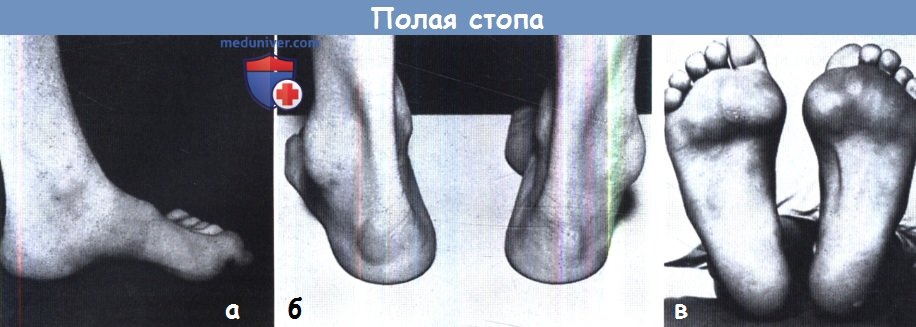
(а) Типичный вид «идиопатической» полой стопы. Обратите внимание на увеличение высоты свода стопы и когтеобразную деформацию пальцев.
(б) В данном случае деформация сопровождается варусной деформацией заднего отдела стопы.
(в) Обратите внимание на наличие натоптышей под головками плюсневых костей.
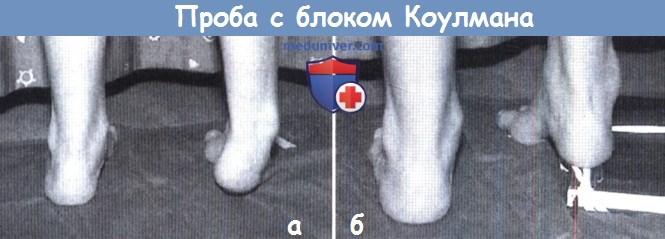
(а) В обычном положении стоя отмечается варусная деформация заднего отдела стопы.
(б) Когда пациент встает на небольшой блок так, чтобы опущенный первый луч стопы находился свободно в воздухе,
положение пяточной кости при сохранении подвижности подтаранного сустава автоматически исправляется.
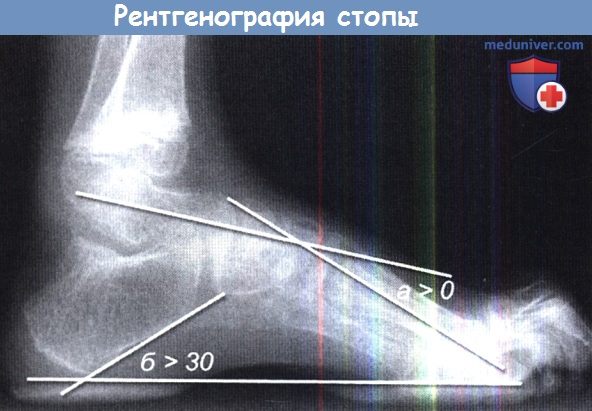
На снимках, полученных без нагрузки, некоторые важные компоненты деформации могут быть «скрыты».
По рентгенограмме в боковой проекции проводится ряд измерений, позволяющих определить тип имеющейся деформации:
(а) оси таранной и первой плюсневой костей в норме параллельны друг другу, однако при подошвенном типе полой стопы они пересекаются (угол Meary);
(б) угол наклона пяточной кости более 30° наблюдается при пяточном типе деформации.
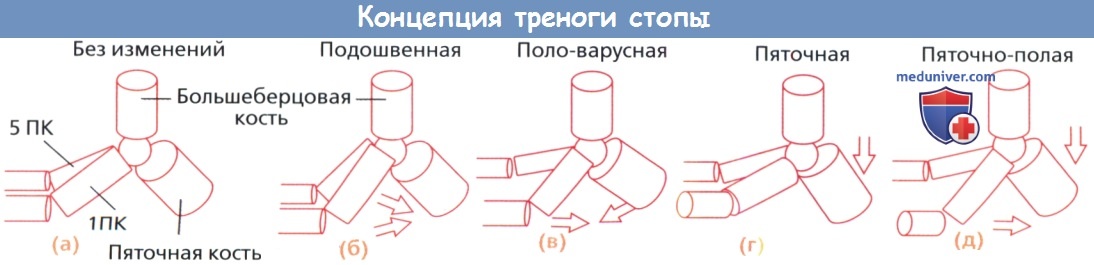
(а) Пяточная кость, первая и пятая плюсневые кости (ПК) схематично представляются в виде опор треноги.
(б) При приближении первого и пятого лучей к пяточной кости формируется подошвенная деформация.
(в) При поло-варусной деформации к пяточной кости приближается только первый луч, а сама пяточная кость принимает варусное положение.
(г) При пяточной деформации пяточная кости опускается в подошвенном направлении.
(д) Наконец, при пяточно-полой стопе пяточная кость также опущена, первый луч приближен к пяточной кости.
г) Лечение полой стопы. Зачастую никакого лечения не требуется, поскольку за исключением проблем с подбором обуви никаких жалоб пациенты могут не предъявлять.
Деформация стопы. Лечение необходимо лишь в тех случаях, когда пациенты начинают предъявлять жалобы. Однако проблема деформаций стоп, характеризующихся увеличением высоты свода заключается в том, что этот тип деформации является прогрессирующим и когда деформация становится фиксированной, лечить ее уже сложнее, поэтому лечение следует начинать до наступления этого периода. Консервативное лечение в виде ношения индивидуально изготовленной обуви и моделированных стелек позволяет в некоторой степени помочь пациентам, однако никак не отражается на дальнейшем прогрессировании деформации.
Иногда необходимо хирургическое вмешательство, тип которого будет зависеть от возраста ребенка, причины, лежащей в основе деформации, локализации и эластичности отдельных компонентов деформации и мышечного дисбаланса.
Целью операции является формирование безболезненной, опороспособной, подвижной и одновременно стабильной стопы. Методики хирургического лечения включают релизы мягких тканей, остеотомии и перемещения сухожилий. Однако прежде чем думать о перемещении сухожилий, необходимо скорригировать имеющуюся деформацию, кроме того перемещение сухожилий эффективно лишь в случае сохранения подвижности суставов.
Эквинусная контрактура стопы устраняется путем удлинения ахиллова сухожилия и задней капсулотомии голеностопного и подтаранного суставов. При варусной деформации заднего отдела стопы, если проба Коулмана подтвеждает сохранение подвижности этого отдела стопы, эффективен релиз подошвенной фасции (укороченная и натянутая фасция при ходьбе действует как лебедка, усиливая имеющуюся деформацию). При ригидном подтаранном суставе показана остеотомия пяточной кости; чаще всего применяются два вида остеотомии: (1) наружная закрытая клиновидная остеотомия (аналогичного эффекта позволяет добиться внутренняя открытая остеотомия, однако при использовании внутреннего доступа более высока вероятность проблем с заживлением раны) и (2) наружная латерализирующая остеотомия.
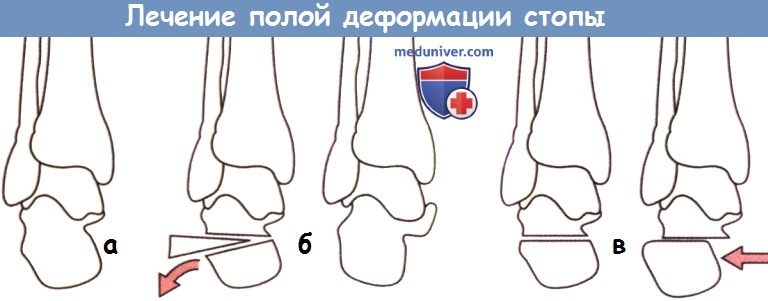
В норме (а) точка контакта пяточной кости немного смещена кнаружи по отношению к центру голеностопного сустава,
что способствует при нагрузке весом формированию рычага, осуществляющего эверсию стопы.
При варусной установке пяточной кости аналогичного эффекта позволяет добиться (б) удаление костного клина с наружной стороны или (в) смещение пяточного бугра кнаружи.
Лечение пяточно-полой деформации (наименее распространенного типа полой деформации) будет зависеть от возраста ребенка. У детей младшего возраста (имеющих, как правило, нейромышечную природу деформации) перемещений сухожилий, например сухожилия передней большеберцовой мышцы через межкостную мембрану на пяточную кость, может быть скомбинировано с тенодезом голеностопного сустава с использованием ахиллова сухожилия (Banta et al.). У детей более старшего возраста может быть показана серповидная остеотомия пяточной кости, которая позволяет одновременно корригировать как варусную, так и пяточную деформации (Samilson) или различные типы трехсуставного артродеза (Cholmeley).
Деформации среднего отдела стопы обычно представляют собой полый (подошвенное сгибание первого луча) или подошвенный (подошвенное сгибание первого и пятого луча) типы деформации. В этой ситуации с целью коррекции положения первого луча применяется операция Джонса (Jones), заключающаяся в проведении через шейку первой плюсневой кости сухожилия длинного разгибателя первого пальца, которое таким образом способствует разгибанию первого луча и удерживает его.
Нередко за подошвенное сгибание первого луча отчасти ответственно слишком или относительно мощное сухожилие длинной малоберцовой мышцы, поэтому восстановления мышечного баланса можно добиться путем тенотомии этого сухожилия на наружной поверхности стопы и сшивания его проксимальной культи с сухожилием короткой малоберцовой мышцы: тем самым мы устраняем действие способствующей формированию деформации силы и одновременно увеличиваем силу эверсии стопы.
Иногда деформация первого луча оказывается фиксированной, в таком случае показана тыльная закрытая остеотомия основания первой плюсневой кости. Подошвенный тип деформации устраняют по тем же принципам, что и деформации первого луча, дополняя их релизом подошвенной фасции при сохранении эластичности стопы, тогда как при ригидных формах деформации применяются остеотомии оснований или даже клиновидные резекции оснований плюсневых/клиновидных костей или артродезы суставов среднего отдела стопы.
В тяжелых случаях или в случаях рецидива деформации, а также при отсутствии должного эффекта от релизов мягких тканей и суставосохраняющих остеотомий в качестве операции спасения рекомендуется трехсуставной артродез, который позволяет сформировать хотя и ригидную, но опороспособную и безболезненную стопу.
Когтеобразная деформация пальцев. Коррекция когтеобразной деформации первого пальца осуществляется посредством операции Джонса, которая включает тенодез или артродез межфалангового сустава. Для коррекции деформации остальных пальцев применяются перемещение сухожилия сгибателя на разгибательную поверхность каждого пальца и, при сохранении пассивной подвижности пальцев, капсулотомии плюснефаланговых суставов. При фиксированных формах деформации показан артродез проксимальных межфаланговых суставов.
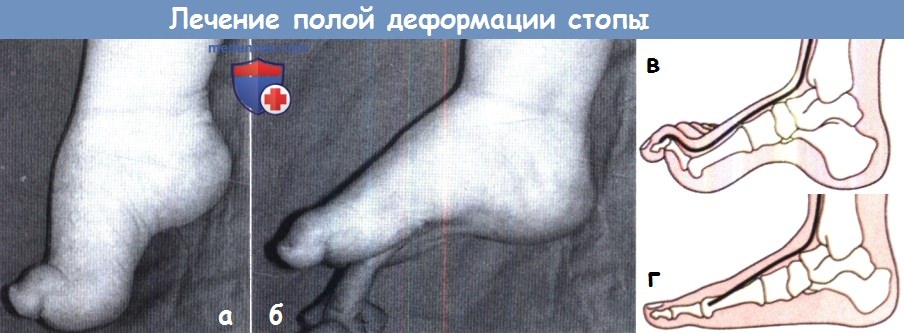
(а, б) При когтеобразной деформации первого пальца и сгибании первого луча устранение подвывиха первого пальца
путем простого подъема головки первой плюсневой кости пальцем зачастую позволяет заодно уменьшить и выраженность полой деформации стопы.
Хирургическим аналогом этого эффекта (в, г) является операция Роберта Джонса:
сухожилие длинного разгибателя пальца отсекается от точки прикрепления к дистальной фаланге первого пальца и фиксируется в канале в шейке первой плюсневой кости,
после этого выполняется тенодез или артродез межфалангового сустава первого пальца.
- Читать далее "Симптомы вальгусного искривления большого пальца стопы (hallux valgus) и его лечение"
Оглавление темы "Болезни стопы":- Симптомы приведенной плюсны стопы и ее лечение
- Симптомы пяточно-вальгусной стопы и ее лечение
- Симптомы врожденной вертикализации таранной кости и ее лечение
- Симптомы плоскостопия у детей, подростков и ее лечение
- Симптомы плоскостопия у взрослых и ее лечение
- Симптомы полой стопы (pes cavus) и ее лечение
- Симптомы вальгусного искривления большого пальца стопы (hallux valgus) и его лечение
- Симптомы ригидности большого пальца стопы (hallux rigidus) и его лечение
- Причины когтеобразной деформации пальцев стопы и ее лечение
- Причины молоткообразной деформации пальцев стопы и ее лечение

