Вагинэктомия (иссечение влагалища): техника операции, этапы
Частичное или полное иссечение влагалища наиболее часто производят по поводу опухолевого процесса. Диагноз устанавливают по данным гистологического исследования. Влагалищная интраэпителиальная неоплазия (ВИН) может сосуществовать с цервикальной интраэпителиальной неоплазией (ЦИН) и интраэпителиальной неоплазией вульвы (ИНВ) или возникать как следствие этих процессов либо самостоятельно.
Результатом лечения остроконечных кондилом влагалища может стать фактическая вагинэктомия. Задачи вагинэктомии следующие: (1) устранение патологического процесса; (2) сохранение функциональности влагалища, то есть его длины и емкости при отсутствии деформации. Деформация влагалища и сопровождающая ее диспареуния, как правило, обусловлены рубцовыми изменениями. Соседние органы находятся в непосредственной близости от слизистой оболочки влагалища (2-4 мм). Влагалище представляет собой объемную полую структуру, передняя и задняя стенки которой слегка соприкасаются между собой in vivo.
Нижний край влагалища крепится к вульве, а верхний — к матке и поддерживающим ее структурам. Боковые стенки влагалища крепятся к леваторам и внутритазовой фасции. Рыхлые периферические крепления обеспечивают подвижность влагалища между точками относительно жесткой фиксации. Передняя и задняя стенки влагалища тесно прилегают соответственно к стенкам мочевого пузыря и уретры и прямой кишке. В самом дистальном отделе влагалище представляет собой складчатую кожную трубку, хорошо васкуляризованную, но бедную мышечной тканью.
Интраэпителиальная неоплазия в отсутствие желез занимает менее 1 мм толщины сечения стенки влагалища. Воздействие на влагалищную стенку на большую глубину в попытке радикального удаления патологического процесса не улучшает результатов лечения, но оказывает негативное воздействие на функциональность влагалища. К сожалению, ВИН — мультиочаговый процесс, поэтому для снижения вероятности персистенции или рецидива этой патологии требуется широкое иссечение видимых очагов в пределах здоровых тканей, что на практике приводит к удалению от одной до всех трех третей влагалища.
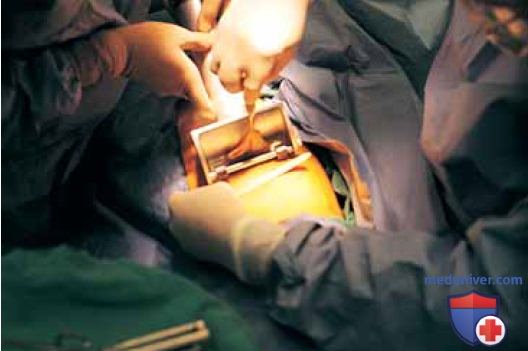
а) Иссечение. Ввиду обильной васкуляризации влагалища, особенно в области под уретрой и луковицей преддверия, при выполнении разрезов следует быть готовым к достаточно сильному кровотечению, источниками которого являются синусоидальные и пещеристые структуры. При остановке кровотечения следует отдавать предпочтение наложению гемостатических швов, а не клеммированию. При предполагаемом удалении значительных участков влагалища следует предварительно подготовить расщепленный кожный лоскут (рис. 1).
Перед началом операции патологические очаги необходимо маркировать (рис. 2 А, B), а само вмешательство проводить с применением операционного микроскопа (кольпоскопа).
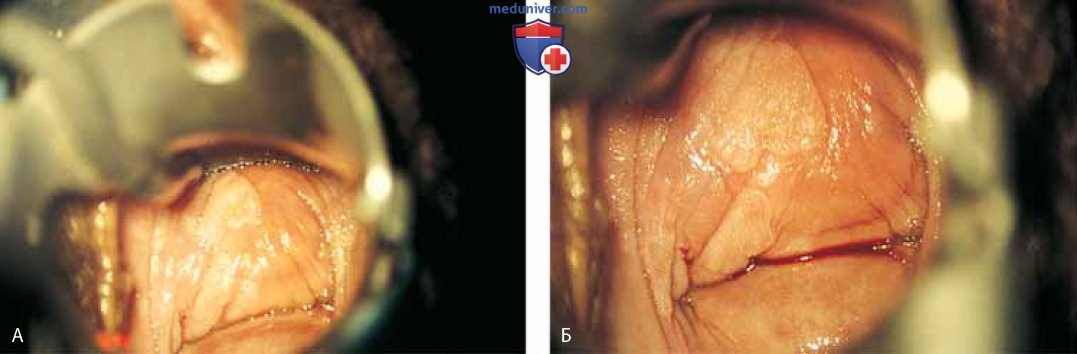
Раствор вазопрессина в разведении 1:100 вводят под эпителий влагалища в строму (рис. 3 А), что обеспечивает гемостатический эффект и слой для диссекции (рис. 3 Б). По передней или задней стенке влагалища производят продольный разрез, в стороны от которого мобилизуют лоскуты, проводя диссекцию в подслизистом слое (рис. 4). Кольпоскоп обеспечивает яркое освещение и обзор операционного поля при значительном увеличении. Тенотомические ножницы Стивенса идеально подходят для этого варианта диссекции (рис. 5). Боковая стенка влагалища делится на две борозды, придающие влагалищу вид буквы H. Эти борозды расположены переднелатерально и заднелатерально на правой и левой стенках.
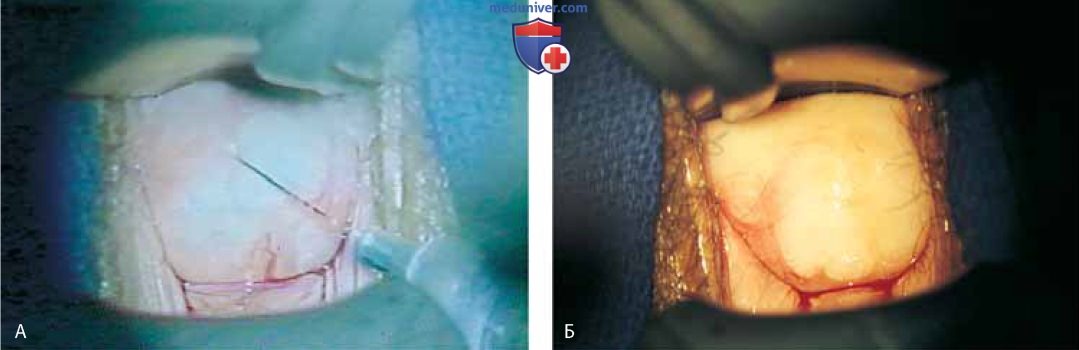
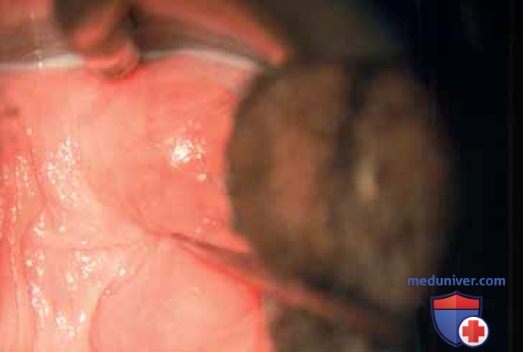
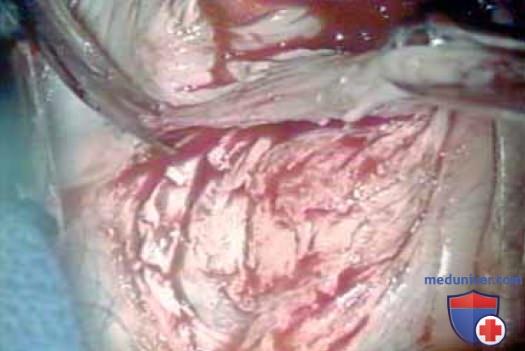

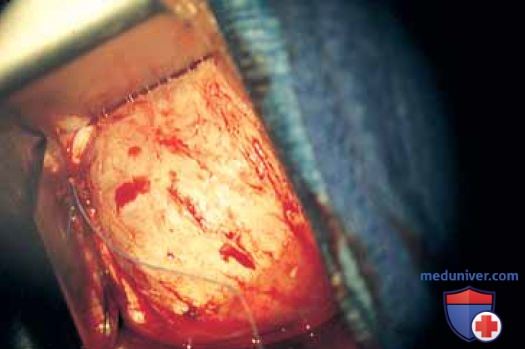
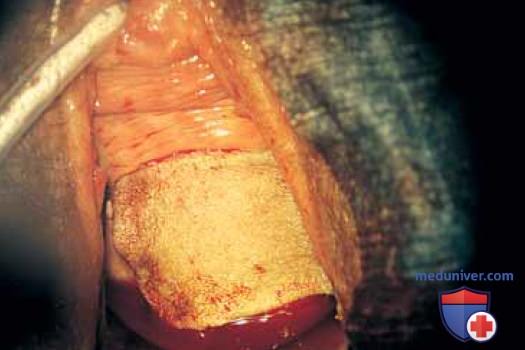
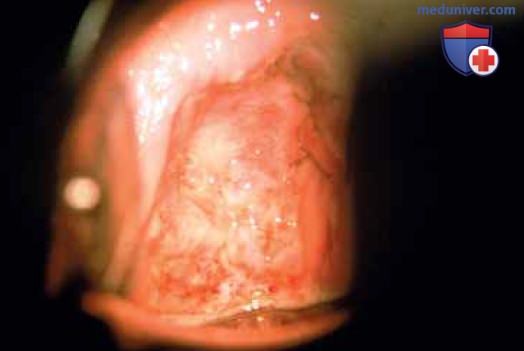

Между бороздами справа и слева расположены ножки леватора. Выше и ниже леватора находится жировая ткань с проходящими сквозь нее кровеносными и лимфатическими сосудами и нервами. Влагалище рассекают над точкой крепления леватора, строго придерживаясь подслизистого слоя (рис. 6). Линии передней и задней диссекции соединяют в переднелатеральной и заднелатеральной бороздах, и препарат удаляют (рис. 7, 8). Следует крайне осторожно выполнять диссекцию в области влагалищных сводов, чтобы не повредить мочеточники, находящиеся очень близко.
В зависимости от площади удаленной ткани дефект влагалища можно устранить путем сшивания краев разреза или кожным лоскутом. Как правило, избирают последний метод, так как удаление больших участков тканей с последующим зашиванием дефекта в условиях значительного натяжения приведет к сужению влагалища.
Для выполнения пластики расщепленный кожный лоскут забирают с ягодицы или бедра после завершения вагинэктомии и измерения размеров дефекта. Увлажненный физиологическим раствором трансплантат размещают на раневой поверхности (рис. 9). Предварительно необходимо обеспечить абсолютный гемостаз наложением тонких гемостатических швов викрилом 3-0 или 4-0 (рис. 10 А, Б). Место забора лоскута покрывают повязкой из уретана. Хотя это и очевидно, но нужно еще раз отметить, что перед тем как разместить лоскут на раневой поверхности, должен быть достигнут абсолютный гомеостаз.
Для данной области не следует использовать электрокоагуляцию, так как она вызывает некроз тканей и повышает риск инфицирования раневой поверхности. Вместо этого кровоточащие области нужно зашить множественными тонкими рассасывающимися швами викрилом 3-0 или 4-0 (рис. 11).
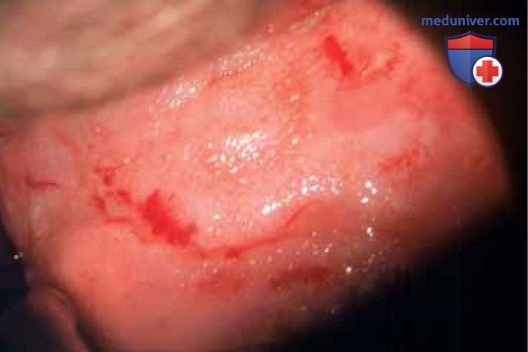
б) Углекислотный лазер. При операциях на влагалище следует использовать углекислотный лазер (CO2-лазер), энергия которого доставляется через микроскоп и микроманипулятор. Техника абляции подразумевает применение большого лазерного пятна во избежание глубокого проникновения и сверхпульсового режима во избежание избыточного проведения тепла. Необходимо установить такую мощность, чтобы энергия проникала на глубину не более 1 мм. Визуально ВИН определяются как белые плоские, шероховатые очаги (рис. 12), разделенные участками здоровой ткани (как отмечено ранее, ВИН — мультиочаговый процесс) (рис. 13).

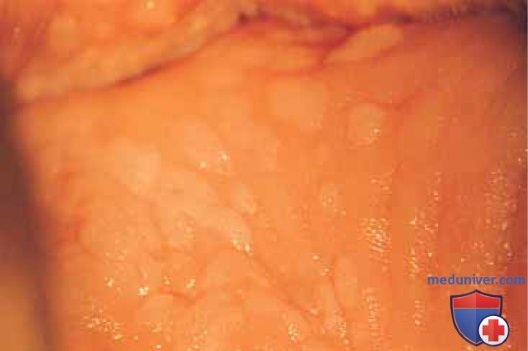
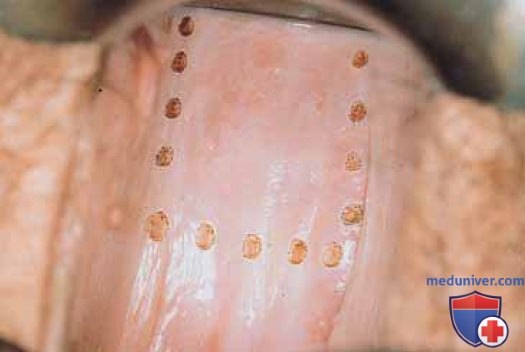
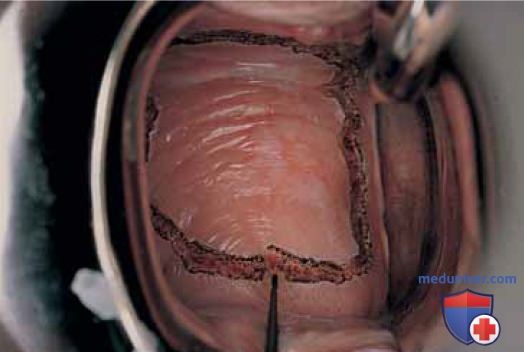

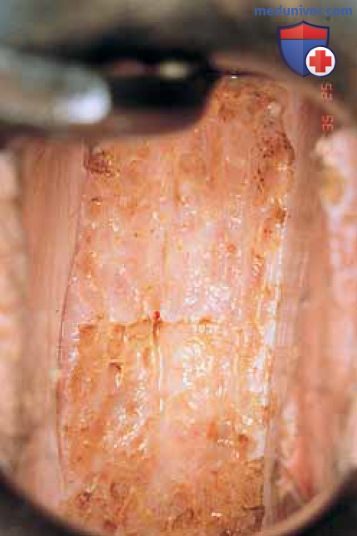

Перед началом лечения необходимо выполнить множественные биопсии очагов, подтверждающие наличие интраэпителиальной неоплазии. При лазерной абляции инъекцию вазопрессина не производят. Края зоны, подлежащей выпариванию, маркируют лазером, основываясь на предварительном кольпоскопическом картировании (рис. 14). Точки соединяют, очерчивая зону абляции (рис. 15). Затем размер лазерного пятна увеличивают до 2,5 мм и зону в пределах очерченного контура выпаривают (рис. 16). Мощность, которую хирург выбирает, основываясь на собственном опыте, может варьировать от 15 до 40 Вт. Глубина абляции не должна превышать 1 мм. Частички угля смывают 4% раствором уксусной кислоты (рис. 17). При проведении абляции в области влагалищных сводов используют титановый крючок для манипуляций шейкой матки (рис. 18 А-В).
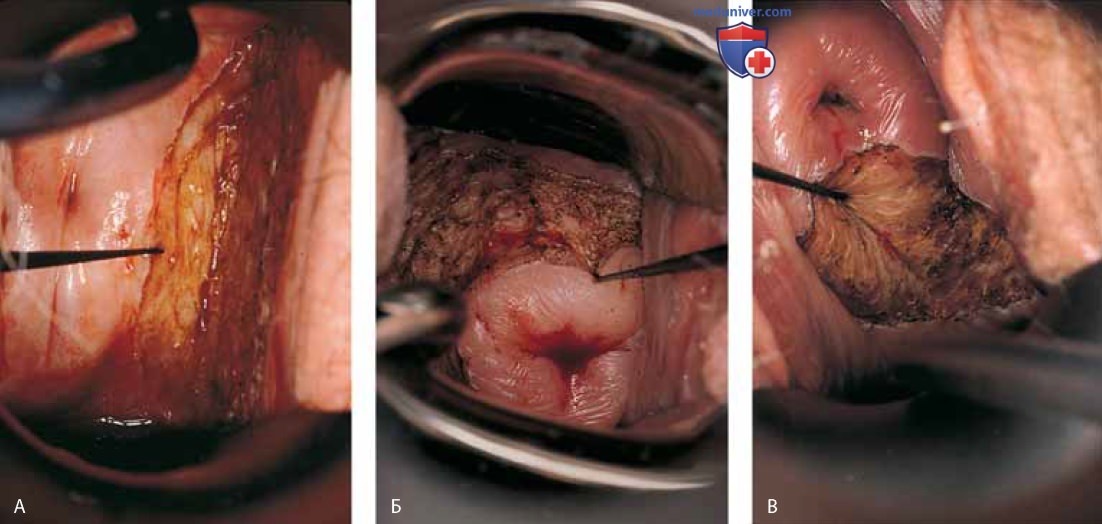
У женщин с ВИН верхней трети влагалища, перенесших гистерэктомию (группа высокого риска инвазивного рака), следует провести абляцию купола культи влагалища. Предварительно необходимо выполнить множественные биопсии купола и боковых стенок и патологические очаги тщательно маркировать. Во время вмешательства необходимо обеспечить полную экспозицию «карманов» купола с помощью титанового крючка и их абляцию (рис. 19 А, Б). В послеоперационном периоде возможна адгезия стенок влагалища, во избежание которой следует проводить аппликацию мази, содержащей сульфат или клиндамицин (Cleocin), 1 или 2 раза в день.
- Вернуться в оглавление раздела "Гинекология"
Редактор: Искандер Милевски. Дата публикации: 21.1.2023

