Операция при агенезии влагалища: техника, этапы
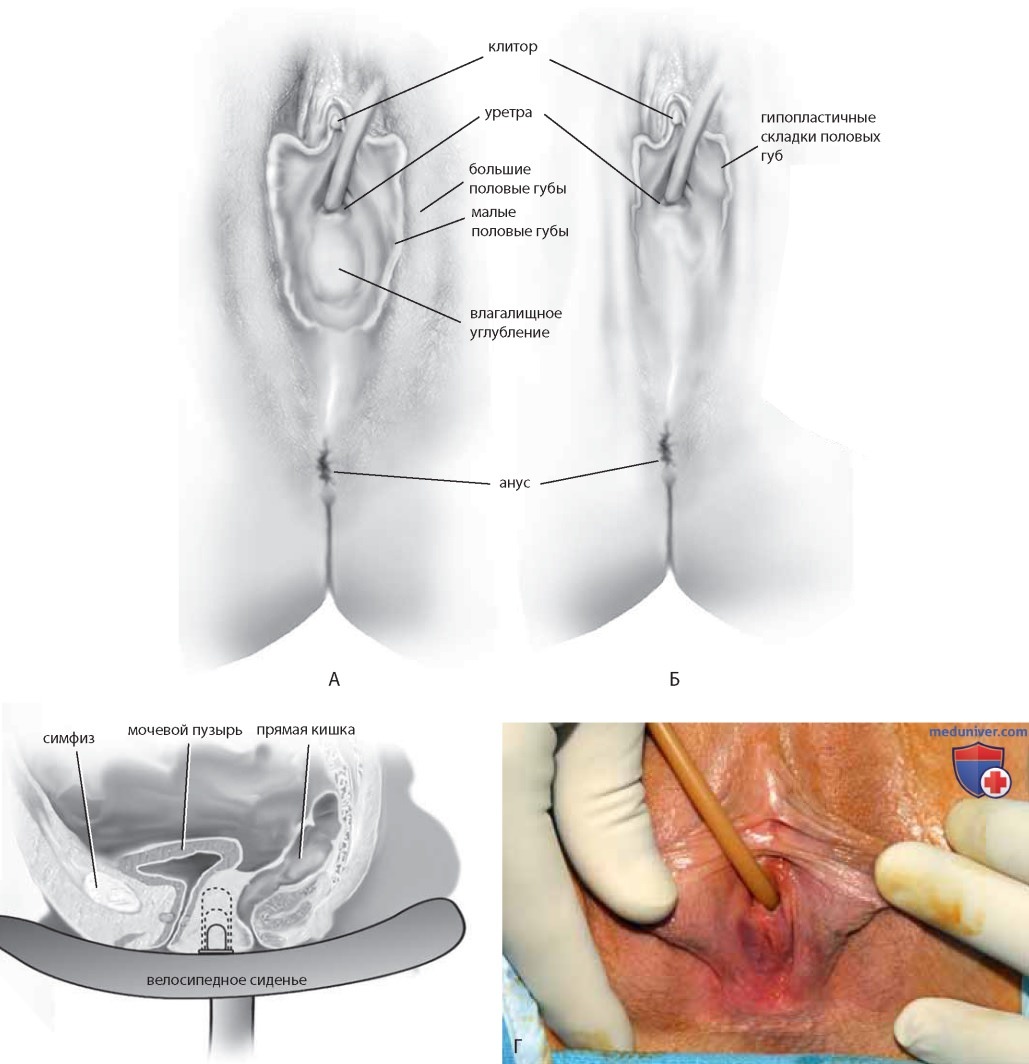
Агенезия влагалища встречается примерно в одном случае на 4000-5000 новорожденных. Типичными признаками синдрома Рокитанского-Кюстера-Хаузера являются нормальная промежность и небольшое углубление на месте входа во влагалище (рис. 4 А). Агенезия также может встречаться у псевдогермафродитов мужского пола. Вид наружных половых органов обусловлен этиологией заболевания. Иногда обнаруживают «плоскую» промежность (рис. 4 Б).
Последовательная дилатация влагалища расширителями разного размера по методу Инграма (под воздействием собственного веса) — атравматичный способ создания влагалища, пригодного для половой жизни (рис. 4 В). У 90% мотивированных пациенток использование этого метода в течение нескольких недель приводит к формированию влагалища, пригодного к коитусу.
Вагинопластика по Макиндо представляет собой хирургический подход к коррекции агенезии влагалища, когда дилатация невозможна или безуспешна. Пациентка должна быть физически и эмоционально готова к вмешательству и половой жизни в ближайшем будущем.
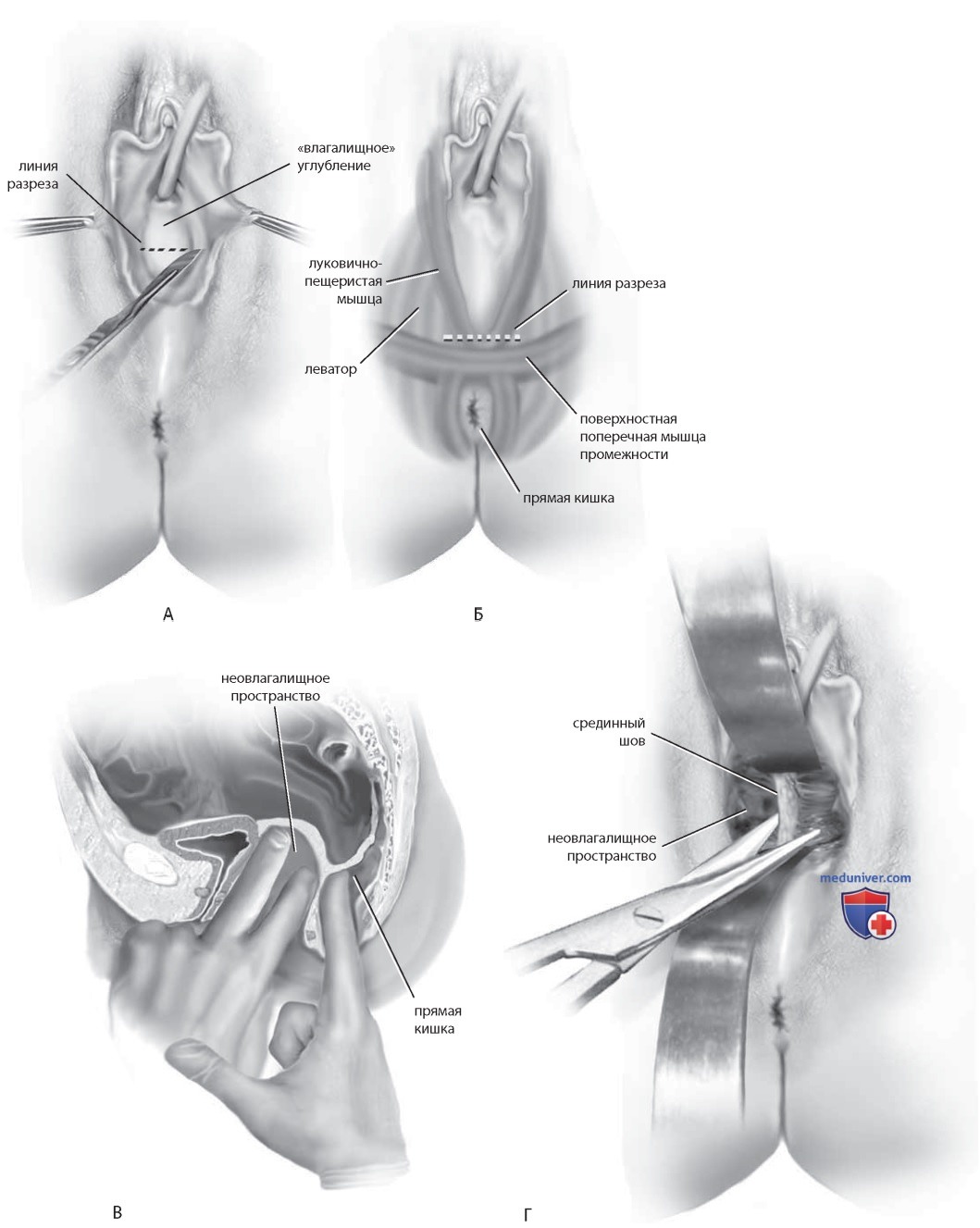
Наружные половые органы женщины развиты нормально (рис. 4 Г). Сначала выполняют поперечный разрез во «влагалищном» углублении промежности (рис. 5 А). При «плоской» промежности разрез длиной 3-4 см выполняют по задней спайке, кпереди от сфинктера прямой кишки (рис. 5 Б). Проводят диссекцию тупым путем неовлагалищного пространства сначала в стороны, затем по средней линии. Один палец хирург вводит в прямую кишку в целях контроля за диссекцией (рис. 5 В).
При мужском псевдогермафродитизме, если рудимент предстательной железы прилежит к прямой кишке, требуется диссекция острым путем. Толстую прослойку из соединительной ткани между мочевым пузырем и прямой кишкой (срединный шов) рассекают рядом с куполом неовлагалища (рис. 5 Г). Созданное пространство должно легко пропускать указательный и средний пальцы хирурга. При необходимости в целях расширения пространства можно рассечь леваторы латеральнее первичного разреза. Выполняют тщательный гемостаз.
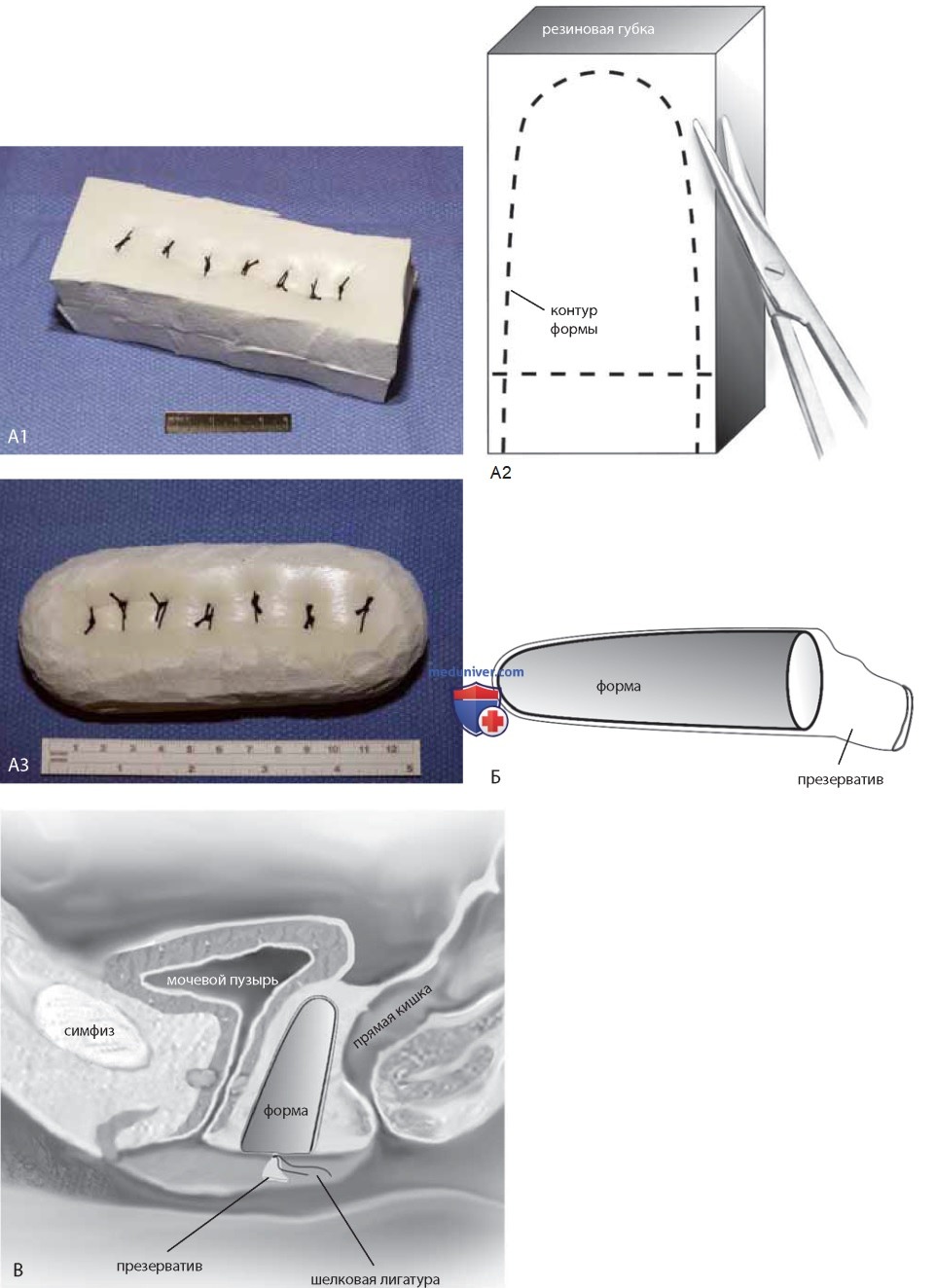
Затем из стерильной губки вырезают специальную влагалищную форму размером 10 х 10 х 20 см (рис. 6 А). Форму помещают в стерильный презерватив и сжимают (рис. 6 Б). Сформированную таким образом форму вводят в пространство неовлагалища (рис. 6 В). Губке позволяют расправиться в течение 1-2 мин. Наружный конец презерватива завязывают шелковой лигатурой и форму извлекают, после этого на нее надевают второй презерватив и также завязывают шелковой лигатурой.
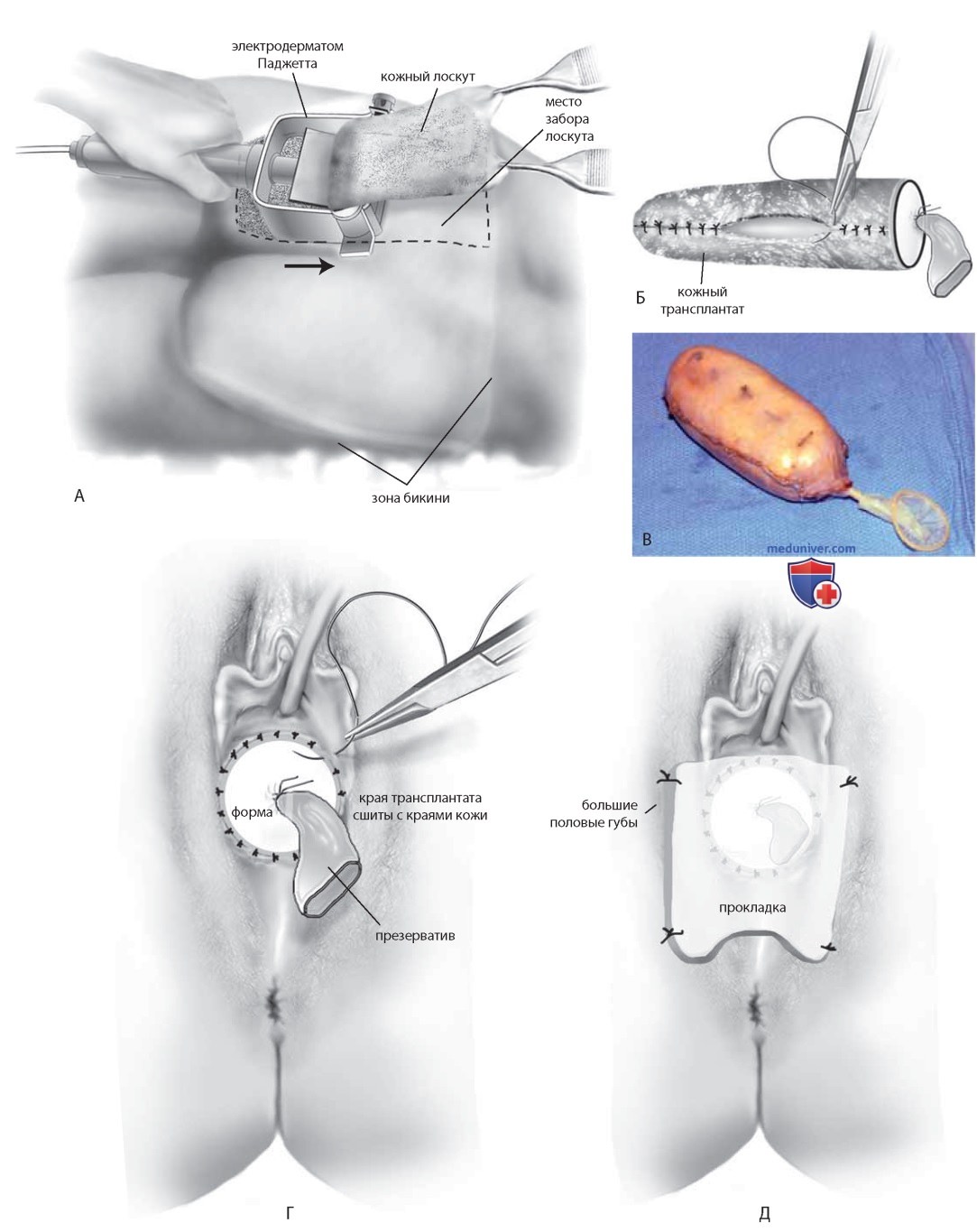
Затем осуществляют забор кожного лоскута. В положении пациентки на боку ягодицу обрабатывают антисептиком и стерильным минеральным (вазелиновым) маслом. С помощью электродерматома Паджетта с 10-см лезвием, установленным на глубину 0,043 см, выполняют забор расщепленного лоскута размером 1820 см (рис. 62-7 А). Место забора лоскута покрывают стерильной пластиковой пеленкой, пациентку снова помещают в положение для литотомии.
Отдельными вертикальными матрасными швами нитью из полигликолиевой кислоты толщиной 5-0 и непрерывным швом из того же материала толщиной 4-0 лоскут сшивают над формой кожной поверхностью внутрь (рис. 7 Б, В). Во время подготовки лоскута проводят дренирование мочевого пузыря надлонным катетером, который в отличие от уретрального катетера Фолея не способствует некрозу трансплантата вследствие давления на него.
Форму с трансплантатом помещают в неовлагалищное пространство. Края трансплантата фиксируют к краям кожного разреза швами 5-0 из материала на основе полигликолевой кислоты с интервалами 1 см, обеспечивающими отток крови или серозной жидкости (рис. 7 Г). Поддерживающую прокладку из губки размещают на промежности и фиксируют швами к половым губам (рис. 7 Д) либо сшивают половые губы (рис. 8 А).
В послеоперационном периоде пациентка должна находиться на строгом постельном режиме в течение 1 нед., получая медикаменты, тормозящие моторику кишечника, и соответствующую диету. Пациентке разрешают «перекатываться» в постели; ее можно перемещать только «целиком» во избежание отсоединения трансплантата от стенок неовлагалища. На протяжении всего этого периода катетер остается на месте. Как правило, пациентка выписывается из больницы через пару дней. Обычно место установки трансплантата болит особенно сильно.
Через неделю пациентку доставляют в операционную, удаляют влагалищную форму, промывают влагалище и удаляют надлонный катетер. Трансплантат тщательно осматривают для подтверждения его жизнеспособности (рис. 8 Б). Мелкие очаги некроза можно иссечь и оставить заживать путем грануляции. При отторжении трансплантата и обширных зонах некроза повторяют процедуру забора лоскута и трансплантации.


После операции крайне важно соблюдение пациенткой послеоперационных рекомендаций. Влагалищную форму используют непрерывно в течение 2-4 нед., а затем только ночью. Каждый день форму извлекают для выполнения туалета влагалища. После заживления может понадобиться расширение неовлагалища ригидной формой до начала пациенткой активной половой жизни. Половой акт разрешают через 4-8 нед. после операции. Примерно 80% пациенток сообщают об удовлетворенности результатами операции, 90% ведут активную половую жизнь, 75% испытывают оргазм. Поскольку забор кожного трансплантата является косметической проблемой, следует отметить, что с течением времени значительных следов не остается (рис. 8 В, Г).
Предложено несколько альтернатив трансплантации кожного лоскута, в частности противоспаечный барьер интерсид, искусственная кожа, аутологичная слизистая оболочка щеки и даже заживление раневой поверхности неовлагалища вторичным натяжением. Использование противоспаечного барьера исключает необходимость забора кожного лоскута, и при этом не потребуется пересадка кожи. Однако мы наблюдали грубые рубцовые изменения неовлагалища у пациенток, у которых был использован такой подход, поэтому он не может быть рекомендован. Из этих вариантов самым перспективным представляется применение слизистой оболочки щеки (рис. 8 Д, 9 А-Г).
Две полоски слизистой оболочки длиной 5-6 см и шириной 2-3 см забирают с обеих щек; на донорские поверхности накладывают отдельные швы. Импланты измельчают до кусочков размером 0,5 или 1 мм с помощью MR 2000 (Wangchang Machinery Trading Co, Ltd., Beijing) и наносят на поверхности пяти полосок губки из желатина размером 2,5 х 6,0 см. Одна часть губки помещается в свод влагалища и по одной — на переднюю, заднюю и на боковые стенки. Для того чтобы удерживать губки на месте, в неовлагалищное пространство помещают податливый влагалищный стент из силикона длиной 12 см и диаметром 3 см с множеством отверстий для дренирования. Стент заполняют несколькими марлевыми салфетками с йодом, для того чтобы создавать давление на канал. После этого стент фиксируют к промежности и удаляют через 7-8 дней постельного режима для проверки состояния импланта.
Пациентка носит стент постоянно на протяжении 3 мес., после чего его извлекают на время половых контактов. К преимуществам использования техники имплантации слизистой оболочки щек относится сходство этой ткани с естественной слизистой оболочкой влагалища и простота получения материала для трансплантации в сочетании с прекрасным восстановлением, а также отсутствие видимых шрамов.
Операция Веккьетти считается хирургической альтернативой пассивной дилатации и вагинопластике по Макиндо и достаточно широко выполняется в ряде европейских центров. Доступом для вмешательства изначально была лапаротомия, а теперь с бесспорными преимуществами применяют лапароскопию. Суть вмешательства состоит в создании прогрессивного натяжения лигатур, соединенных с одной стороны с передней брюшной стенкой, а с другой — с приспособлением из акрила в форме оливы, размещенным в области промежности. Как и вагинопластику по Макиндо, операцию Веккьетти выполняют, когда пассивная дилатация оказывается безуспешной, а пациентка физически и эмоционально готова к операции и планирует половую жизнь в недалеком будущем.
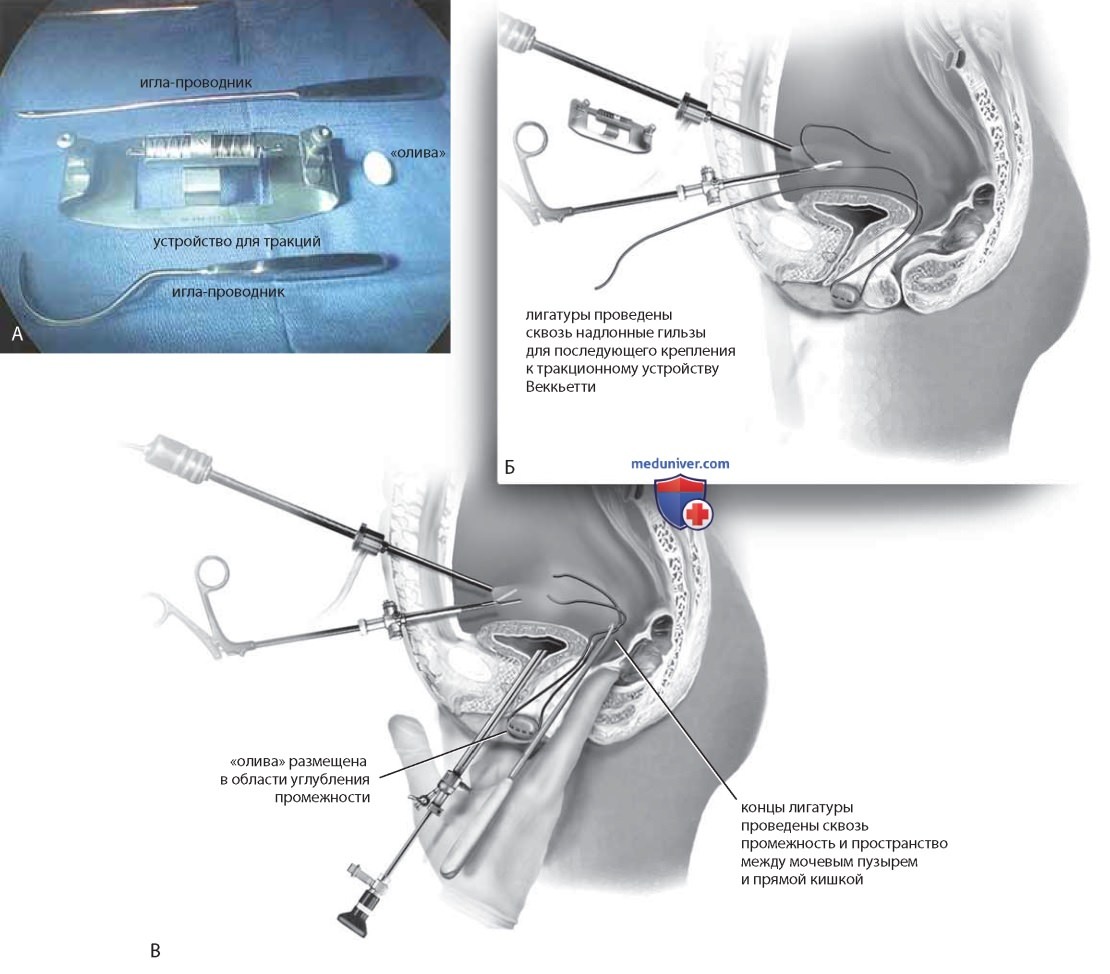
Однако если у пациентки есть другие показания к лапароскопии или лапаротомии, вагинопластику можно выполнить в рамках сочетанного вмешательства. Для выполнения операции Веккьетти требуется специальный набор: акриловая «олива» размером 2,2—1,9 см, тракционное устройство и длинный проводник для лигатур (рис. 10 А). Иглодержатель типа «аллигатор» также может оказаться полезным. Лапароскоп вводят через пупок. Дополнительные гильзы устанавливают на 2-3 см выше симфиза. Сквозь «оливу» проводят лигатуру (нить на основе полигликолиевой кислоты), свободные концы которой пропускают сквозь проводник для лигатур (рис. 10 Б). Выполняют контрольную цистоскопию. Хирург вводит палец в прямую кишку для контроля над следующим этапом вмешательства.
Длинную иглу проводника проводят сквозь промежность в пузырно-прямокишечное пространство под лапароскопическим контролем (рис. 10 В). Свободные концы лигатуры извлекают из иглы-проводника зажимом, введенным сквозь надлонную гильзу, иглу-проводник извлекают. Один из свободных концов лигатуры выводят на переднюю брюшную стенку через правую гильзу, второй — через левую (см. рис. 10 В).
Устройство для тракций временно удаляют, а иглу-проводник проводят сквозь намеченную точку на коже в брюшную полость. Один конец нити захватывают иглой-проводником и проводят сквозь кожу (см. рис. 10 В). Эта процедура повторяется в левом нижнем квадранте таким образом, что оба конца лигатуры проходят через брюшную полость.
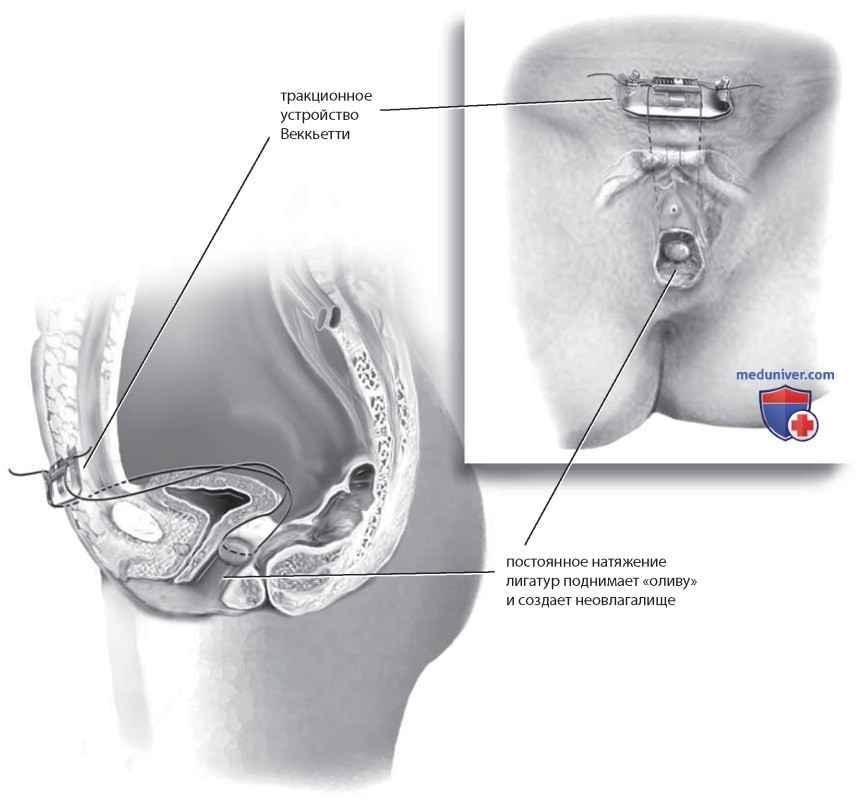
Лигатуры соединяют с тракционным устройством Веккьетти (рис. 11). Натяжение лигатур должно позволять смещение «оливы» на 1 см книзу. Чрезмерное натяжение может вызвать некроз тканей, слабое натяжение не обеспечит формирования влагалища. Пациентку госпитализируют на 2-3 дня, а после выписки наблюдают каждый день или через день, пока не будет достигнута адекватная глубина влагалища. Натяжение тракционных лигатур регулируют каждые 24-48 ч, не более чем на 1-1,5 см в день. Методика в большинстве своем обеспечивает формирование влагалища глубиной 10-12 см в течение 7-9 дней. Считается, что ранняя активизация пациенток ускоряет формирование влагалища, так как натяжение лигатур усиливается благодаря сокращению прямых мышц живота.
Все пациентки нуждаются в обезболивании, так как натяжение лигатур вызывает боль в области промежности. Кровянистосерозные выделения вследствие механического воздействия «оливы» на данном этапе — нормальное явление.
Лигатуры удаляют в условиях глубокой медикаментозной седации или общей анестезии, после того как глубина неовлагалища достигла не менее 7 см. В послеоперационном периоде (ежедневно в течение 8-10 ч на протяжении месяца) используют мягкий латексный дилататор диаметром 1,5 см длиной 10 см. Постепенно диаметр дилататора следует увеличивать, сначала до 2 см, затем до 2,5 см. Половую жизнь разрешают через 20 дней после удаления «оливы». Долговременная удовлетворенность данным вмешательством составляет 80%, что сравнимо с результатами пассивной дилатации и вагинопластики по Макиндо.
- Читать далее "Операция при поперечной перегородке влагалища: техника, этапы"
Редактор: Искандер Милевски. Дата публикации: 18.1.2023

