Широкое иссечение интраэпителиальной неоплазии вульвы: техника операции, этапы
Выбор метода лечения интраэпителиальной неоплазии вульвы (ИНВ) обусловлен степенью распространения патологического процесса. Широкое локальное иссечение — наиболее простой и наименее травматичный вариант лечения при локализованном процессе.
На основании микроскопического анализа более 1000 гистологических образцов карциномы вульвы in situ (CIS) были получены следующие данные:
(1) придатки кожи (сальные железы, волосяные фолликулы, потовые железы) оказались пораженными неоплазией в 38% и у 60% женщин старше 50 лет;
(2) придатки кожи в зонах оволосения находятся на глубине 1,53 ± 0,77 мм;
(3) в области малых половых губ опухолевые клетки проникают в сальные железы на среднюю глубину 1,0 мм;
(4) наибольшая глубина поражения придатков кожи в зонах оволосения составила 3 мм.
Таким образом, адекватное лечение подразумевает иссечение на глубину 2,3 мм для больших половых губ, кожи промежности и перианальной области; на глубину не более 1 мм — для малых половых губ и периклиторальной кожи; расширение зоны иссечения до 3 мм на периферии.
Острое иссечение можно выполнить традиционными инструментами (скальпелем, ножницами) или сверхпульсовым CO2-лазером. Важный принцип хирургического лечения заболеваний вульвы — ограничение глубины воздействия энергии (например, электрокоагуляции) и соответственно уменьшение глубины некротических изменений тканей. После иссечения следует уделить достаточно времени и внимания тщательному гемостазу.
 Рисунок 1. Область поражения целиком охватывает большую половую губу
Рисунок 1. Область поражения целиком охватывает большую половую губу
 Рисунок 2. Большая половая губа иссечена. Кожа межгубной борозды и латерального края большой половой губы соединена швами без чрезмерного натяжения
Рисунок 2. Большая половая губа иссечена. Кожа межгубной борозды и латерального края большой половой губы соединена швами без чрезмерного натяжения
 Рисунок 3. После операции проводят многократные аппликации крема с сульфадиазином серебра («Сильвадин»)
Рисунок 3. После операции проводят многократные аппликации крема с сульфадиазином серебра («Сильвадин»)
 Рисунок 4. После операций на вульве рекомендуют ежедневные солевые ванны
Рисунок 4. После операций на вульве рекомендуют ежедневные солевые ванны
 Рисунок 5. А. У пациентки — обширная карцинома in situ (CIS) преддверия, большой и малой половых губ. Обратите внимание на рану после недавней биопсии нижнего отдела большой половой губы. Б. Ткани в области карциномы in situ имеют красную и темно-коричневую окраску и неровный выступающий рельеф. В. Область, подлежащая иссечению, очерчена стерильным маркером непосредственно перед операцией
Рисунок 5. А. У пациентки — обширная карцинома in situ (CIS) преддверия, большой и малой половых губ. Обратите внимание на рану после недавней биопсии нижнего отдела большой половой губы. Б. Ткани в области карциномы in situ имеют красную и темно-коричневую окраску и неровный выступающий рельеф. В. Область, подлежащая иссечению, очерчена стерильным маркером непосредственно перед операцией
 Рисунок 6. Кожа, пораженная CIS, иссечена единым блоком вместе с подкожным жировым слоем
Рисунок 6. Кожа, пораженная CIS, иссечена единым блоком вместе с подкожным жировым слоем
 Рисунок 7. Гемостаз обеспечен клеммированием зажимами типа «москит» и наложением швов викрилом либо PDS 3-0 или 4-0. Должная глубина иссечения обеспечена натяжением кожи над пальцем хирурга
Рисунок 7. Гемостаз обеспечен клеммированием зажимами типа «москит» и наложением швов викрилом либо PDS 3-0 или 4-0. Должная глубина иссечения обеспечена натяжением кожи над пальцем хирурга
 Рисунок 8. Удалена вся правая часть вульвы. Оставлена лишь часть правой малой половой губы (включая клитор с его капюшоном)
Рисунок 8. Удалена вся правая часть вульвы. Оставлена лишь часть правой малой половой губы (включая клитор с его капюшоном)
 Рисунок 9. Зажимом Эллиса захвачены края раны преддверия справа, а также ткани верхнего и левого отделов преддверия
Рисунок 9. Зажимом Эллиса захвачены края раны преддверия справа, а также ткани верхнего и левого отделов преддверия
 Рисунок 10. Верхняя часть раны зашита викрилом 3-0 без избыточного натяжения
Рисунок 10. Верхняя часть раны зашита викрилом 3-0 без избыточного натяжения
 Рисунок 11. С нижнего отдела передней брюшной стенки взят лоскут с учетом размеров дефекта вульвы. Лоскут очищен от жировой ткани, увлажнен и хранится в стерильной салфетке до момента трансплантации
Рисунок 11. С нижнего отдела передней брюшной стенки взят лоскут с учетом размеров дефекта вульвы. Лоскут очищен от жировой ткани, увлажнен и хранится в стерильной салфетке до момента трансплантации
 Рисунок 12. A. Лоскут, показанный на рис. 11, фиксирован к краям раны, покрывая дефект, образовавшийся в результате обширной резекции CIS. Б. Место пластики лоскутом через год после операции. Обратите внимание, что осталась лишь треть правой малой половой губы. В. Увеличенный вид области трансплантации через год после операции
Рисунок 12. A. Лоскут, показанный на рис. 11, фиксирован к краям раны, покрывая дефект, образовавшийся в результате обширной резекции CIS. Б. Место пластики лоскутом через год после операции. Обратите внимание, что осталась лишь треть правой малой половой губы. В. Увеличенный вид области трансплантации через год после операции
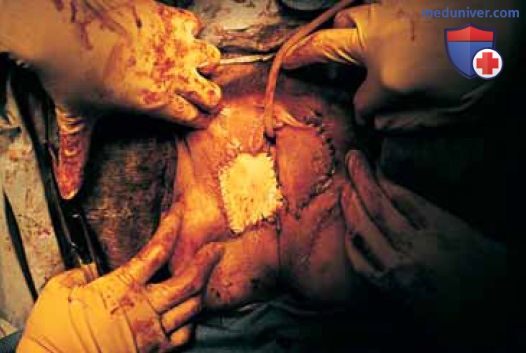 Рисунок 13. Обширное двустороннее иссечение тканей вульвы по поводу CIS. Справа выполнена пластика расщепленным лоскутом, тогда как для устранения дефекта слева потребовался лоскут на ножке
Рисунок 13. Обширное двустороннее иссечение тканей вульвы по поводу CIS. Справа выполнена пластика расщепленным лоскутом, тогда как для устранения дефекта слева потребовался лоскут на ножке
Кровоточащие сосуды должны быть клеммированы, прошиты и перевязаны викрилом 4-0 (рис. 1-4). После завершения гемостаза операционное поле промывают теплым физиологическим раствором.
Предпочтительным способом устранения дефекта является наложение швов без натяжения. При сильном натяжении кожи в процессе наложения швов края могут подвергнуться некрозу и разойтись. Кроме того, чрезмерное натяжение способствует прорезыванию швов в условиях послеоперационного отека тканей.
Если первичное устранение дефекта невозможно или подразумевает чрезмерное натяжение, следует использовать кожный лоскут (рис. 5А-12Б), свободный или на ножке (рис. 13). Лоскут на ножке обеспечивает адекватное кровоснабжение, но хирург должен знать источник кровоснабжения лоскута и ход кровеносных сосудов во избежание их пересечения.
Длина лоскута должна составлять примерно половину ширины основания (например, если лоскут имеет высоту 3 см, то ножка должна иметь ширину 6 см) (рис. 14-20).
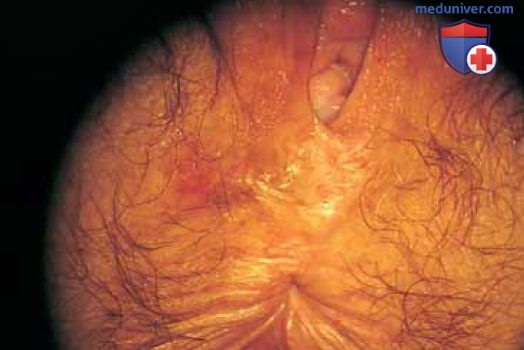 Рисунок 14. У данной пациентки диагноз CIS кожи промежности и перианальной области подтвержден биопсией
Рисунок 14. У данной пациентки диагноз CIS кожи промежности и перианальной области подтвержден биопсией
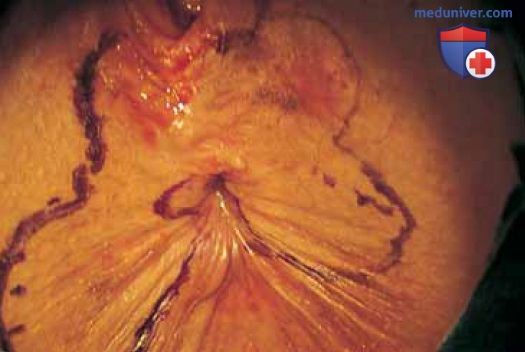 Рисунок 15. Область планируемого иссечения очерчена стерильным маркером
Рисунок 15. Область планируемого иссечения очерчена стерильным маркером
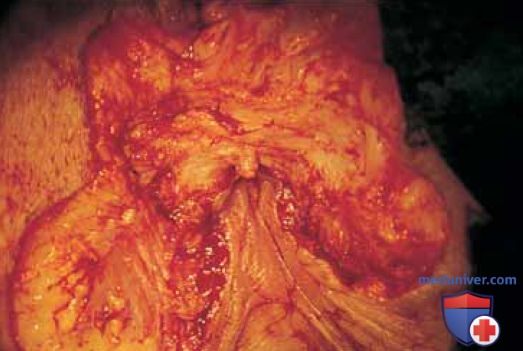 Рисунок 16. Кожа промежности и перианальной области иссечена до подкожных тканей
Рисунок 16. Кожа промежности и перианальной области иссечена до подкожных тканей
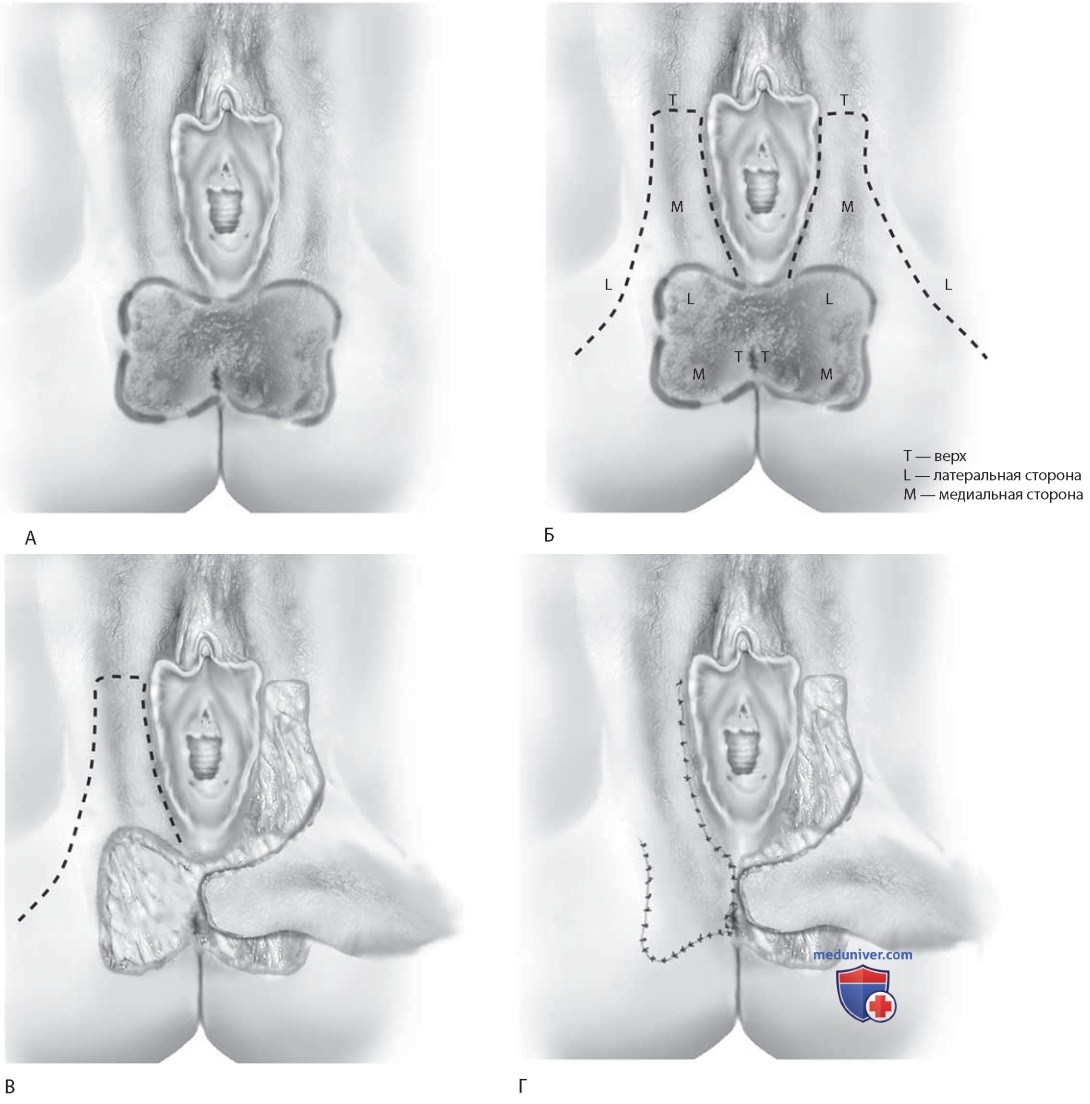 Рисунок 17. A. Дефект кожи промежности и перианальной области. Выполнено иссечение на всю толщину, как на рис. 69-16. Б. Намечен лоскут на ножке на широком основании. Лоскут вырежут и освободят от подлежащей жировой ткани, а затем повернут кзади (книзу) и медиально. В. Левый лоскут повернут и размещен над дефектом. Г. Правый лоскут повернут и фиксирован к краям раны викрилом 3-0. Дефект в месте забора лоскута справа устранен швами. Слева швы не накладывали
Рисунок 17. A. Дефект кожи промежности и перианальной области. Выполнено иссечение на всю толщину, как на рис. 69-16. Б. Намечен лоскут на ножке на широком основании. Лоскут вырежут и освободят от подлежащей жировой ткани, а затем повернут кзади (книзу) и медиально. В. Левый лоскут повернут и размещен над дефектом. Г. Правый лоскут повернут и фиксирован к краям раны викрилом 3-0. Дефект в месте забора лоскута справа устранен швами. Слева швы не накладывали
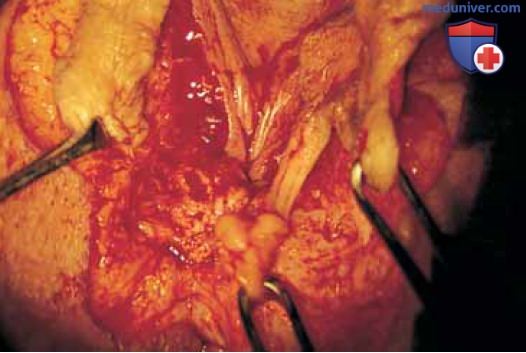 Рисунок 18. Лоскуты на ножке захвачены зажимами Эллиса для облегчения ротации для укрытия дефекта
Рисунок 18. Лоскуты на ножке захвачены зажимами Эллиса для облегчения ротации для укрытия дефекта
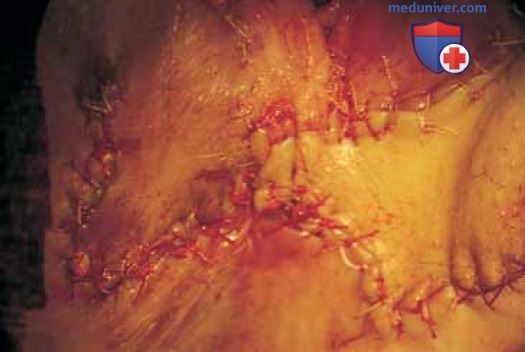 Рисунок 19. Лоскуты повернуты, фиксированы швами и укрыты повязками
Рисунок 19. Лоскуты повернуты, фиксированы швами и укрыты повязками
 Рисунок 20. Оба лоскута на ножке фиксированы швами к краям раны и полностью укрыли рану. Дистальные края раны фиксированы швами к слизистой ануса
Рисунок 20. Оба лоскута на ножке фиксированы швами к краям раны и полностью укрыли рану. Дистальные края раны фиксированы швами к слизистой ануса
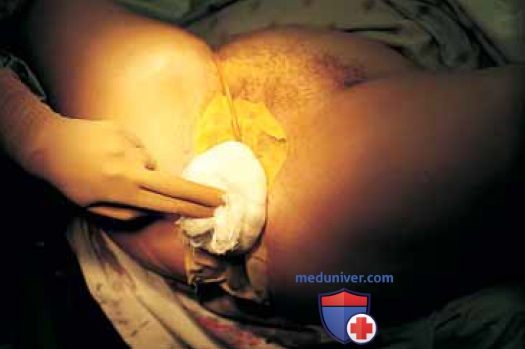 Рисунок 21. После завершения операции раны тщательно промывают физиологическим раствором. На область трансплантации наложена салфетка с ксероформом и давящая повязка. В мочевой пузырь введен катетер Фолея
Рисунок 21. После завершения операции раны тщательно промывают физиологическим раствором. На область трансплантации наложена салфетка с ксероформом и давящая повязка. В мочевой пузырь введен катетер Фолея
 Рисунок 22. При иссечении значительного объема ткани вульвы или влагалища устранение дефекта рекомендуется осуществлять кожно-мышечным лоскутом. В данном случае с этой целью выделена тонкая мышца вместе с питающими ее сосудами
Рисунок 22. При иссечении значительного объема ткани вульвы или влагалища устранение дефекта рекомендуется осуществлять кожно-мышечным лоскутом. В данном случае с этой целью выделена тонкая мышца вместе с питающими ее сосудами
 Рисунок 23. А. Мышца вместе с покрывающей ее кожей и подкожными тканями представляет собой лоскут на ножке. Лоскут повернут и проведен сквозь туннель от бедра к области большой половой губы. После проверки адекватности кровотока (с помощью допплеровской сонографии) лоскут фиксируют швами. Б. Рана зашита
Рисунок 23. А. Мышца вместе с покрывающей ее кожей и подкожными тканями представляет собой лоскут на ножке. Лоскут повернут и проведен сквозь туннель от бедра к области большой половой губы. После проверки адекватности кровотока (с помощью допплеровской сонографии) лоскут фиксируют швами. Б. Рана зашита
 Рисунок 24. Влагалищная часть раны дренирована. Дефект левой стенки влагалища и промежности устранен кожно-мышечным лоскутом из тонкой мышцы
Рисунок 24. Влагалищная часть раны дренирована. Дефект левой стенки влагалища и промежности устранен кожно-мышечным лоскутом из тонкой мышцы
Для устранения небольших дефектов (например, шириной 2 см и длиной 4 см) можно использовать цельный лоскут, взятый с нижних отделов передней брюшной стенки (см. рис. 11), тщательно очищенный от жировой ткани.
Наконец, можно использовать расщепленный лоскут с бедра или ягодицы — это предпочтительный способ устранения обширных дефектов. Независимо от типа лоскута после пластики следует наложить давящую повязку (рис. 21).
Если обширная глубокая резекция или ятрогенное формирование рубцов вызвали недостаточность кровоснабжения или утрату обширных участков ткани вульвы или влагалища, следует рассмотреть возможность использования кожно-мышечного лоскута с медиально расположенной тонкой мышцей.
Данный тип лоскута обеспечивает как тканевой материал, так и собственное кровоснабжение. Лоскут можно вывести с бедра на промежность или во влагалище через туннель (рис. 22-24).
- Читать далее "Иссечение лазером интраэпителиальной неоплазии вульвы: техника операции, этапы"
Редактор: Искандер Милевски. Дата публикации: 30.1.2023

























