Тканевые нематоды (tissue nematodes, roundworms): дирофиляриоз, дракункулез, филяриозы, гнастомоз, токсокароз, трихиноз
а) Дирофиляриоз (Dirofilaria immitis). Дирофиляриоз (инфекция, вызванная сердечным гельминтом собак) чаще всего встречается в Северной и Южной Америке, Австралии, Европе, Японии, Индии и Китае. О спорадических инфекциях различных видов Dirofdaria —Dirofilaria tenuis (енот), Dirofilaria repens (собака), and Dirofilaria ursi (медведь)— сообщалось на всех континентах.
Характерным кожным признаком при дирофиляриозе является одиночный, эритематозный или телесного цвета, четко ограниченный, плотный подкожный узелок или опухолевидное образование Очаг достигает в диаметре 1-5 см и может быть болезненным; редко мигрирующим. Узелки чаще всего отмечаются на голове, шее, груди, конечностях и мошонке. Dirofilaria immitis вызывает также легочное заболевание (обычно бессимптомное, но может проявляться кашлем, болью в грудной клетке, невысокой температурой и иногда кровохарканьем). При легочном дирофиляриозе на рентгенограмме наблюдается монетовидный очаг, иногда кальцифицированный.
Дифференциальный диагноз. Дифференциальный диагноз подкожного дирофиляриоза включает другие гельминтные причины узловатых очагов, а также эпидермальные кисты включения, липомы, иные доброкачественные и злокачественные опухоли.
б) Дракункулез (Dracunculus medinensis). Дракункулез (ришта) передается при заглатывании с водой инфекци-рованных копепод (крохотных веслоногих рачков). Заболевания было эндемическим в африканских районах южнее Сахары, но в результате реализации обширной программы фильтрации и контроля воды заболевание почти полностью исчезло. В 2009 году в мире сообщалось всего о 3190 случаях по сравнению с 25000 случаев в 2006 году.
Симптомы, ассоциированные с миграцией червя, могут предшествовать выходу паразита на поверхность. К характерным клиническим признакам относится буллезный очаг, обычно на стопе, который вскрывается и изъязвляется после контакта с водой. Могут развиться целлюлит и абсцесс. У большинства инфицированных лиц имеется несколько червей, но обычно меньше шести. Взрослого червя можно пальпировать или наблюдать выходящим из язвы; достигая кожи и выделяя личинки, он, как правило, погибает.
Дифференциальный диагноз. Дифференциальный диагноз включает случаи локализованных кожных пузырей, язв и карбункулов.
в) Филяриозы. Вызванные филяриями инфекции ориентировочно разделяют на три категории на основании их локализации: (1) лимфатические, (2) кишечные и (3) полостные. Заболеваемость почти исключительно связана с теми видами филярий, которые вызывают лимфатическую форму инфекции и в меньше мере с филяриями, приводящими к поражению кожи. Полостная инфекция вследствие Mansonella ozzardi обычно бессимптомная и далее не рассматривается.
1. Лимфатический филяриоз (Brugia malayi и Brugia timori; Wuchereria bancrofti). Возбудителем лимфатического филяриоза является главным образом W. bancrofti, вызывающая 90% случаев заболевания, а также филярия В. malayi (малайский филяриоз), которая обнаруживается только в 10% всех случаев.65 Инфекция вследствие В. timori встречается редко. Лимфатический филяриоз широко распространен как в городской, так и в сельской местности тропических и субтропических регионов, причем самое большое количество инфекций регистрируется в Индии, Южной и Восточной Азии, островах тихоокеанского бассейна и в Африке южнее Сахары. W. bancrofti является эндемичной в северных районах Южной Америки (Гайана, Суринам и некоторые прибрежные районы Бразилии).
В развитых странах инфекция наблюдается, прежде всего, у иммигрантов и лиц, совершающих длительные поездки в эндемические районы.
Инфекция передается людям кровососущими насекомыми и предупредить ее можно, если избегать укусов комаров. Инкубационный период обычно продолжается 5-18 месяцев, в это время микрофилярии мигрируют в лимфатическую систему, созревают до взрослых особей, спариваются и выделяют микрофилярии (личинки); иногда симптомы развиваются в течение 3 месяцев после заражения. Лимфатический филяриоз впервые приобретается в детском возрасте, часто треть детей в эндемических регионах инфицируется до 5-летнего возраста. Однако характерные симптомы типично развиваются через годы после заражения, и после 20 лет распространенность клинического заболевания в эндемических регионах возрастает. Взрослые черви живут в среднем 10-15 лет, а микрофилярии, вероятно, 6-12 месяцев. Симптомы и их последствия могут персистировать после гибели всех паразитов.
Клинические проявления бывают острыми, хроническими или рецидивирующими. Первоначальная инфекция может протекать субклинически, но может также вызывать рецидивирующий лимфангит с характерным ретроградным развитием, лимфаденитом, орхитом, эпидидимитом и иногда лихорадкой. Лимфангит типично рецидивирует 6-10 раз в год, при этом каждый эпизод продолжается 3-7 дней. Между ранними эпизодами пораженный участок тела клинически выглядит нормальным, хотя во время разрешения острой фазы вызванного W. bancrofti филяриоза, возможна обширная эксфолиация кожи пораженной конечности. Перемежающиеся приступы лихорадки и лимфангит могут рецидивировать в течение срока жизни взрослого червя.
Путешественники, пребывающие в эндемических регионах (> 1 месяца), реже приобретают инфекцию, но она может проявляться более интенсивными реакциями на паразитов. К признакам инфекции относятся лимфангит, лимфаденит, боль в паху вследствие ассоциированного воспаления лимфатических путей, крапивница и периферическая эозинофилия.
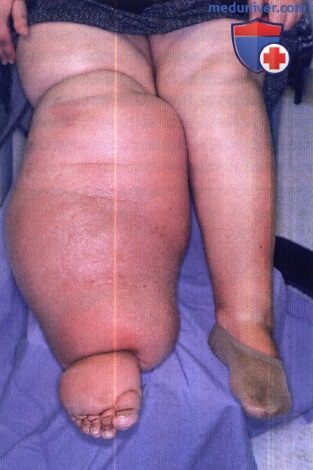
Хроническое заболевание с последствиями лимфатической обструкции (лимфедема, слоновость, гидроцеле и хилурия) проявляется через 10-15 лет после заражения. Кожа над пораженной областью становится гипертрофической, бородавчатой и фиброзной с многочисленными кожными складками. Возможны трещины, изъязвления, вторичная бактериальная инфекция и гангрена. Чаще всего поражаются нижняя конечность, мошонка и половой член, реже — верхняя конечность, грудь и вульва. Лечение не приводит к регрессу поздних признаков, таких как рубцевание и лимфостаз.
Часто отмечается эозинофилия, иногда в высокой степени, и повышенные уровни Ig Е. При рентгенографии грудной клетки у лиц с тропической легочной эозинофилией могут выявляться инфильтраты. Диагноз устанавливается обнаружением микрофилярий во взятых в ночное время крови, моче и других телесных жидкостях и тканях. Однако у лиц с активным филяриозом микрофилярии могут не выявиться. УЗИ паховых лимфоузлов может выявить активные микрофилярии («признак танцующих филярий»), что чаще наблюдается у мужчин, чем у женщин. Биопсия лимфатических узлов противопоказана.
Дифференциальный диагноз. Острая инфекция может напоминать бактериальный лимфангит и другие причины узловатого лимфангита (например, спорпотрихоз, лейшманиоз). При оценке хронического заболевания следует учитывать другие причины лимфедемы и слоновости.
2. Кожный филяриоз: лоаоз (Loa loa). Лоаоз является эндемическим в сельских районах Центральной и Западной Африки и поражает примерно 3-13 миллионов жителей. Loa loa передается через укус активных в дневное время слепней рода Chrysops; инфекцию можно предотвратить, если в эндемических районах избегать укусов слепней Chrysops, проводить химиопрофилактику диэтилкарбамазепином и лечить инфицированных людей, чтобы уменьшить источник паразитов. Симптомы обычно начинаются в среднем через 24 месяца после укуса, но могут появиться уже через 4 месяца или через десять и более лет после заражения. Микрофилярии вначале появляются в кровотоке человека через 5-6 месяцев после инфицирования. Взрослый червь в организме человека может жить более 20 лет.
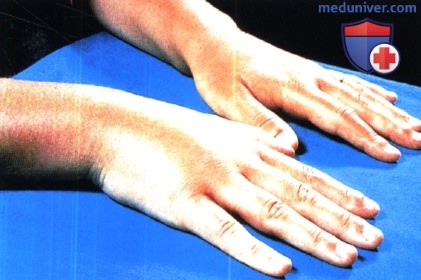
Характерным признаком лоаоза является калабар-ский отек, локализованный участок ангиоотека вследствие миграции взрослых червей в подкожных тканях. Калабарские отеки обычно появляются через годы после заражения, как правило, вокруг суставов верхних конечностей, обычно длятся 2-4 дня и могут сопровождаться зудом или болью. Размер отеков варьирует от 5 до 20 см в диаметре, отеки могут рецидивировать. В редких случаях отмечаются усталость, миалгии, артралгии и лихорадка. Быстро движущееся ползучее высыпание, которое обычно длится лишь несколько часов, может наблюдаться, когда взрослый червь мигрирует под кожей; можно наблюдать также движение взрослых червей по конъюнктиве глазного яблока. Иногда ощущается зуд. Нередко присутствуют эозинофилия (высокой степени), лейкоцитоз и повышенные уровни Ig Е.
Дифференциальный диагноз. Дифференциальный диагноз включает все случаи мигрирующих и узловатых кожных очагов.
3. Кожный филяриоз: мансонеллез (Mansonella perstans, Mansonella streptocerca). Инфекция, вызванная как М. perstans, так и М. streptocerca, часто протекает бессимптомно, но если симптомы присутствуют, то они в первую очередь проявляются на коже. М. perstans является эндемической в Африке, южнее Сахары, а также в некоторых районах Центральной и Южной Америки. Инфекция передается через укусы кровососущих мокрецов (Culicoides). Как и в случае лимфатического филяриоза, инфекция распространена в детском возрасте, возможна также реинфекция. В высокоэндемичных регионах распространенность инфекции достигает 80%. Кожные проявления включают высыпания по типу калабарских отеков, типично наблюдаемые на предплечьях, кистях и лице, а также зуд, который иногда может сопровождаться папулезной сыпью. Точный интервал между заражением и началом симптомов неизвестен.
Филярия М. streptocerca является эндемичной для лесных территорий Западной и Центральной Африки. Передачу инфекции осуществляют зараженные мокрецы. К кожным проявлениям инфекции М. streptocerca относятся зуд, папулезные очаги, а также гипо- или гиперпигментированные, либо лихенифицированные пятна, типично расположенные на передней части грудной клетки.
При инфекциях, вызванных Mansonella, нередко присутствует эозинофилия в результате частого сочетания с другими филяриозами или гельминтозами.
4. Кожный филяриоз: онхоцеркоз (Onchocerca volvulus). Онхоцеркоз [речная слепота; береговая рожа (erysipelas de la costa) в Мексике и Гватемале; совда (sowda) в арабоязычных странах; злокачественная чесотка (craw-craw) в Западной Африке] наиболее распространен в сельских районах Экваториальной Африки и Аравийского полуострова и в Латинской Америке. Онхоцеркоз передается человеку через черных мошек из рода Simulium. В организме человека инфекционные личинки созревают во взрослых червей, вокруг которых образуются капсулы из фиброзной ткани, и паразиты сохраняются в образовавшихся узелках в подкожной ткани и в глубоких фасциях.
Инкубационный период обычно составляет 1-2 года в диапазоне от нескольких месяцев до нескольких лет, хотя микрофилярии могут впервые появиться через 3-15 месяцев после заражения, симптомы могут предшествовать развитию микрофилярий, но часто возникают только спустя месяцы или годы после инфицирования. Микрофилярии способны выживать в организме человека в течение 2-3 лет, а взрослые паразиты в течение 10-15 лет. Основным средством профилактики онхоцеркоза является контроль над переносчиками инфекции и массовая терапия ивермектином населения в эндемических регионах.
Симптомы у инфицированных людей могут отсутствовать. Клинические проявления чаще всего затрагивают кожу и глаза. При онхоцеркозе описано шесть различных типов поражения кожи: (1) острый папулезный онходерматит и (2) хронический папулезный онходерматит, (3) лихенифицированный онходерматит, (4) атрофия, (5) депигментация и (6) онхорцеркозньте узлы. Одновременно может наблюдаться несколько типов поражения кожи или же один тип поражения может развиваться в другой. Зуд нередко является первым симптомом инфекции. Острый папулезный дерматит обычно поражает лицо, конечности и туловище и проявляется распространенными пруритическими папулами, везикулами и пустулами, иногда в сочетании с эритемой и отеком.
У путешественников, заразившихся в период кратковременного пребывания в эндемических регионах, типично наблюдаются острый зуд и сыпь и проявляется иммунная гиперреактивность, несмотря на низкие уровни паразитов; кожные узлы и поражение глаз обычно отсутствуют. После заражения в лесных районах Западной и Центральной Африки у путешественников и экспатриантов может развиться острая форма онхоцеркоза, для которой характерен острый зудящий односторонний отек конечности (чаще верхней), известный под термином gros bras camerounais («большая камерунская рука») или ассоциированная с онхоцеркозом отечность конечностей.
Кожные очаги хронического папулезного онходерматита представляют собой пятна и лихеноидные папулы, диаметр которых варьирует от 3 до 9 мм. Часто наблюдается зуд и поствоспалительная гиперпигментация. Из анатомических участков чаще всего поражаются ягодицы, плечи и область поясницы. Бессимптомные узлы онхоцеркоза, содержащие взрослых червей, пальпируются глубоко в дерме и в подкожной ткани и располагаются над костными выступами черепа, подвздошного гребня, колена, ребра, крестца, лопатки и вертела.
Типичными признаками являются периферическая эозинофилия и повышенные уровни Ig Е.
Дифференциальный диагноз. Острый онходерматит может напоминать крапивницу, укусы насекомых, чесотку или экзему. Хронический онходерматит похож на хроническую или лихеноидную экзему или атопический дерматит. Кожные изменения по типу лихенифицированного онходерматита могут быть вызваны состояниями, которые сопровождаются сильным зудом и расчесами. Атрофические изменения напоминают процессы старения кожи. Онхоцеркозную депигментацию можно принять за поствоспалительную гипо- или депигментацию. Дифференциальный диагноз онхоцеркозных узлов включает другие паразитарные причины образования узлов и эпидермальные кисты включения.
г) Гнастомоз (Gnathostoma spinigerum). Возбудителем гнатостомоза является Gnathostoma spinigerum и реже другие виды Gnathostoma. Этот вид паразитов эндемичен для Юго-Восточной Азии, особенно Таиланда и Японии. С 1970-х годов распространенность гнатостомоза возросла в Перу, Эквадоре и Мексике. О спорадических случаях сообщалось в обеих Америках, Африке, Европе и Австралии. За последние два десятилетия был замечен рост заболеваемости у путешественников, возвращающихся из эндемических стран. Инфекция приобретается при заглатывании личинок в плохо приготовленном или сыром мясе инфицированных животных (обычно рыбы, земноводных и рептилий) или в загрязненной воде. Импортированная рыба и плоть других животных может быть источником инфекции за пределами эндемических регионов.
Фаза пенетрации происходит в течение 1-2 дней после заглатывания личинок и сопровождается острой крапивницей, лихорадкой, недомоганием, анорексией, тошнотой, рвотой, диареей и болью в эпигастральной области, которые спонтанно разрешаются в течение 2 дней. Миграция личинок в коже и подкожных тканях вызывает появление мигрирующих отеков (эозинофильный панникулит), ползучего дерматита (1 см /час), папул и узлов. Единичные или множественные мигрирующие отеки обычно появляются через 3-4 недели после инфицирования, они возникают периодически и ассоциируются с эритемой, зудом и болью. Отеки развиваются быстро, персистируют в течение 1-4 недель, затем разрешаются, чтобы снова появиться в иной анатомической локализации после бессимптомного интервала продолжительностью в несколько недель или месяцев. Со временем эпизоды становятся более редкими, менее интенсивными, их длительность сокращается, но они продолжают возникать в течение месяцев и лет.
В редких случаях инфекция может проявляться в форме папулезного очага или отека конечностей. К самым распространенным анатомическим локализациям относятся туловище, верхняя часть тела и бедра. Во время миграции личинок отмечается высокая степень эозинофилии.
Дифференциальный диагноз. Дифференциальный диагноз включает причины мигрирующих очагов, панникулит, отек конечностей (например, лоаоз, онхоцеркоз, эозинофильный целлюлит, другое) и кожные узлы.
д) Токсокароз (Toxocara canis, Toxocara cati). Токсокароз (висцеральная мигрирующая личинка) чаще всего вызывается нематодами собак Т. canis. Заболевание наиболее распространено в странах с тропическим и умеренным климатом, где сосуществуют люди и собаки, но встречается во всем мире. Передача происходит фекально-оральным путем, максимальная заболеваемость отмечается у детей и лиц с геофагией.
Большинство инфекций протекают бессимптомно или слабо выражены. Возможно тяжелое течение, когда поражается печень, сердце, головной и спинной мозг, глаза и мышцы. К самым распространенным кожным симптомам относятся крапивница во время миграции личинок и хронический зуд или пруриго. При острой инфекции крапивница часто сопровождается другими симптомами, в том числе лихорадкой, болью в животе, свистящим дыханием и миалгиями. Поскольку личинки могут выживать и перемещаться по тканям в течение 10 и более лет, крапивница также может персистировать после разрешения острых симптомов. К другим более редким кожным проявлениям относятся эозинофильный панникулит, эозинофильный целлюлит (синдром Уэлла) и эозинофильный фолликулит. Сообщалось также о пурпуре Геноха-Шенлейна и подкожных гранулемах. Периферическая эозинофилия, часто высокой степени, может персистировать, а при острой инфекции могут быть повышены печеночные ферменты.
Дифференциальный диагноз. Дифференциальный диагноз включает, в основном, другие причины крапивницы.
е) Трихиноз (Trichinella spiralis). Трихиноз (трихинеллез) встречается в большинстве стран, но заболеваемость значительно варьирует. Люди являются случайными тупиковыми хозяевами и инфицируются при употреблении в пищу сырого или недоваренного мяса животных, инфицированных Trichinella, чаще всего медведей или диких кабанов. Инфекция у людей может быть спорадической или эпидемической. Спорадические инфекции случаются во всем мире в результате поставок зараженного мяса.
Инфекция может протекать бессимптомно. Симптомы развиваются при миграции личинок, и их тяжесть бывает различной. Смертельные исходы отмечаются редко (1-2% распознанных случаев инфекции) и обычно вызваны поражением ЦНС или сердца.
Боль в животе, диарея и рвота отмечаются в первую неделю инфекции. Через десять дней после заглатывания личинок могут развиться лихорадка (в 90% случаев), кожные проявления (75% случаев), недомогание и тяжелая миалгия. Самыми частыми кожными признаками являются периорбитальный отек и отек лица (75-95% случаев), конъюнктивит и реже пятнистая или папулезная (иногда уртикарная) сыпь. Сообщалось об отеке кистей и эритеме ладонной поверхности. Иногда наблюдаются субконъюнктивальные и подногтевые геморрагии. Периферическая эозинофилия иногда значительная и может персистировать месяцами. Повышен уровень мышечных ферментов (креатинфосфокиназы, КФК).
Диагноз обычно опирается на эпидемиологические данные (например, наличие эпидемии, или подозрение на прием инфицированной пищи), клиническую триаду признаков (лихорадка, отек лица, миалгии) и лабораторные показатели (эозинофилия, повышенный уровень КФК). Окончательный диагноз возможен после 17-го дня и обусловлен идентификацией паразита в ткани мышц.
Дифференциальный диагноз. Дифференциальный диагноз включает аллергические реакции, дерматомиозит, васкулит, причины крапивницы и синдром эозинофилии-миалгии.
- Рекомендуем далее ознакомиться со статьей "Трематоды (flukes): фасциолез, парагонимоз, шистосомы"
Редактор: Искандер Милевски. Дата публикации: 10.6.2019

