Синдром кожной мигрирующей личинки (КМЛ): клиника, лечение
В последующих статьях описаны основные признаки самых распространенных и наиболее важных гельминтных инфекций. Синдром КМЛ и энтеробиоз (острицы) сравнительно часто встречаются врачам в развитых странах. Стронгилоидоз, хотя наблюдается не так часто, должен подозреваться в соответствующем клиническом контексте; неспособность установить диагноз и вылечить инфекцию может иметь значительные клинические последствия в частности для пациентов с иммунодефицитом, у которых диссеминированный стронгилоидоз чреват значительным риском летального исхода.
По этим причинам именно эти три инфекции будут описаны в отдельных статьях на сайте.
Термины «КМЛ» и «ползучая сыпь» часто взаимозаменяемы при описании заболевания, вызванного анкилостомами животных. Технически, однако, термин «КМЛ» относится к синдрому, при котором личинки любого круглого червя животных инфицируют людей И при котором инфицированный человек является тупиковым хозяином. К таким нематодам относятся анкилостомы животных, виды Gnathostoma, представители зоонозных филярий, включая Spirulina X, Pelodera strongyloides, и зоонозные виды Strongyloides. По определению, к синдрому КМЛ НЕ относятся заболевания, при которых ползучая сыпь вызывается: (1) неличиночными формами паразитов (например, дракункулоз, лоаоз); (2) личиночными формами нематод человека, таких как S. stercoralis (larva currens);или (3) личиночными формами трематод, такими как Fasciola gigantica.
Термин «ползучая сыпь» относится к клинической характеристике (признаку) в форме мигрирующего серпигинозного очага, но не обозначает этиологию очага.
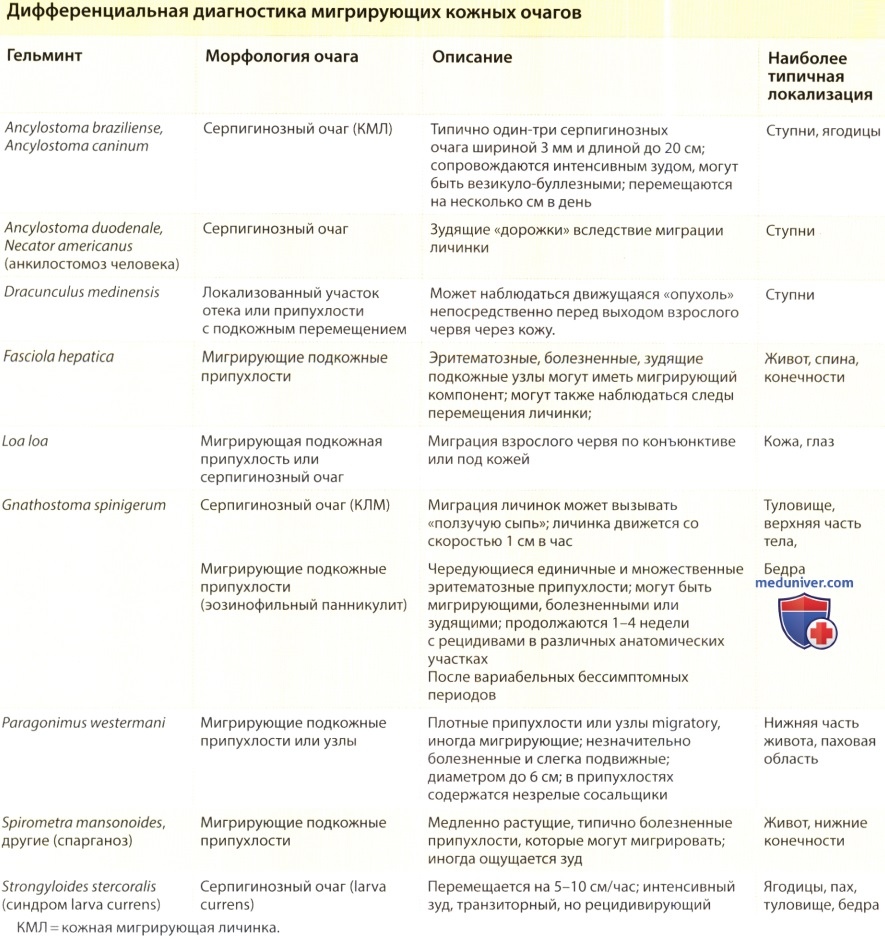
Клинически, ведущим признаком КМЛ является ползучая сыпь. Дифференцировать различные гельминтозы, вызывающие ползучую сыпь, нередко можно на основании эпидемиологического анамнеза и истории внешних воздействий, характера кожных манифестаций (локализация, количество, ширина и длина, скорость продвижения), а также продолжительности симптомов, помимо учета других клинических и лабораторных данных. Постановка правильного диагноза — необходимое условие для проведения лечения.
Вызванная нематодами кожная мигрирующая личинка. Вызванная нематодами кожная мигрирующая личинка (КМЛ, ползучий паразитарный дерматит, анкилостомоз, ползучая болезнь, «волосатик») чаще всего вызывается анкилостомами животных, и особенно A. braziliense. К другим, нематодам, личинки которых, проникая в кожу, вызывают подобное заболевание, относятся A. caninum, Uncinaria stenocephala (анкилостома европейских собак) и Bunostomum phlebotотит (анкилостома скота). A. caninum вызывает эозинофильный энтерит, а также кожное заболевание. Хозяевами Ancylostoma ceylanicum и A. caninum являются кошки и собаки.

Вызванная нематодами КМЛ — широко распространенное заболевание, которое чаще всего встречается в тропических и субтропических зонах, особенно на юго-востоке США, в регионе Карибского бассейна, в Африке, Центральной и Южной Америке, Индии и на юго-востоке Азии. Для развития инфекции необходим контакт с песком или почвой, зараженной экскрементами животных; инфекцию можно предупредить, избегая контакта кожи с зараженной фекалиями почвой. Личинки проникают в кожу человека и мигрируют до нескольких сантиметров в день, обычно между зернистым и роговым слоем, индуцируя локализованную эозинофильную воспалительную реакцию. Большинство личинок неспособны к дальнейшему развитию и инвазии в более глубокие ткани и погибают спустя несколько дней или месяцев.
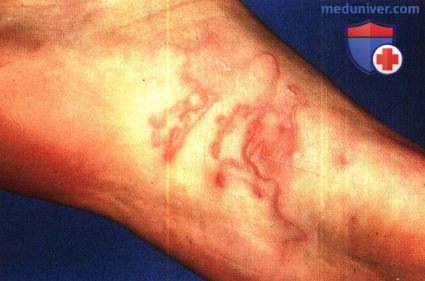
Типичные кожные очаги появляются через 1-5 дней после контакта с личинками. Характерным очагом вызванной нематодами КМЛ является эритематозная, приподнятая и везикулезная, линейная или серпигинозная «дорожка». Примерно у 15% пациентов с КМЛ на участке внедрения личинки в кожу могут наблюдаться везикулезные или буллезные очаги. Ширина очагов примерно 3 мм, в длину они достигают 15-20 см. Очаги могут быть единичными или множественными, интенсивно зудящими и иногда болезненными. Личинки нематод передвигаются на расстояние от нескольких миллиметров до нескольких сантиметров в день.
Наиболее часто из анатомических участков (обычно в 3-4 см от места пенетрации) поражаются ступни и ягодицы, хотя могут поражаться и другие участки. Экскориации и импетигинизация наблюдаются редко (10% случаев). Кожные очаги обычно существуют от 2 до 8 недель, но могут сохраняться до 2 лет. У некоторых пациентов сообщалось о системных признаках и симптомах (свистящем дыхании, сухом кашле, крапивнице).
Более редкой, но подробно описанной клинической картиной является анкилостомный фолликулит в форме 20-100 эозинофильных фолликулярных папул и пустул, локализованных на ограниченном участке тела, обычно ягодицах. У пациентов с фолликулитом обычно присутствует также и ползучая сыпь. Папулезные очаги без КМЛ (папулезная мигрирующая личинка) — более редкая манифестация. Описаны также случаи других кожных признаков, связанных с подкожной миграцией личинок гельминтов, такие как крапивница и панникулит.
Диагностика вызванной нематодами КМЛ опирается на клинические признаки. Анкилостомный фолликулит также можно диагностировать клинически, если одновременно присутствует ползучая сыпь; при ее отсутствии может потребоваться биопсия кожи. Гистологическое исследование показывает личинки, застрявшие в фолликулярном канале, роговом слое или дерме в совокупности с воспалительным эозинофильным инфильтратом. В соскобах кожи у пациентов с фолликулитом могут обнаружиться живые и мертвые личинки при исследовании методом световой микроскопии с минеральным маслом.
Эффективными методами терапии для вызванной нематодами КМЛ являются как албендазол (400 мг внутрь ежедневно в течение 3 дней), так и ивермектин (200 мкг/кг ежедневно в течение 1-2 дней). Лечение анкилостомного фолликулита может потребовать нескольких курсов терапии. Может применяться также местная терапия тиабендазолом или албендазолом 10%. Поскольку личинки обычно мигрируют за пределы видимого на коже очага и их локализацию точно определить нельзя, хирургическая эксцизия и криотерапия не рекомендуются.

- Рекомендуем далее ознакомиться со статьей "Энтеробиоз (инвазия остриц): клиника, лечение"
Редактор: Искандер Милевски. Дата публикации: 10.6.2019

