Схема патогенеза инверсного акне (гнойного гидраденита)
Гормоны, стимулирующие развитие других типов акне, действуют и здесь. Поэтому контроль над ними позволит замедлить процесс закупорки фолликулярного канала сально-волосяного фолликула (СВФ). В данном случае, как и в предыдущем, высыпания располагаются на определенных участках тела, то есть имеются особенности их локализации.
Открытые комедоны редко видны или не видны в ранней стадии заболевания. Они появляются позже и представляют собой крупные выступающие над кожей комедоны с множеством головок.
Но очевидно, что что-то вызывает закупорку пор. Конечно, основную роль, как и везде, играют гормоны. Подробнее о них вы сможете узнать в следующем разделе. Основная проблема заключается в том, что пробка находится в самых глубоких отделах фолликулярной части СВФ, инфраин-фундибулуме. И это было бы видно с поверхности, если бы фолликулярный канал не был полностью забит клеточным детритом.
Основываясь на одной из работ Бухартса, недавно были проведены исследования ИА/ГГ, в ходе которых выявлен еще один возможный «участник» патогенеза — биопленки. Они защищают микроорганизмы СВФ от неблагоприятных факторов. Это делает их очень привлекательным объяснением закупорки фолликулярного канала. Биопленки защищают микроорганизмы от контакта с антибактериальными препаратами и другими угрожающими факторами, значит, Р. acnes и другие пленкообразующие бактерии продолжают персистировать в фолликулярном протоке.
Иногда в состав биопленок входят Staphylococcus и Streptococcus, как принято считать, «невинные» микроорганизмы. В данном же случае, защищая себя и другие бактерии, они становятся непосредственными участниками патогенеза.
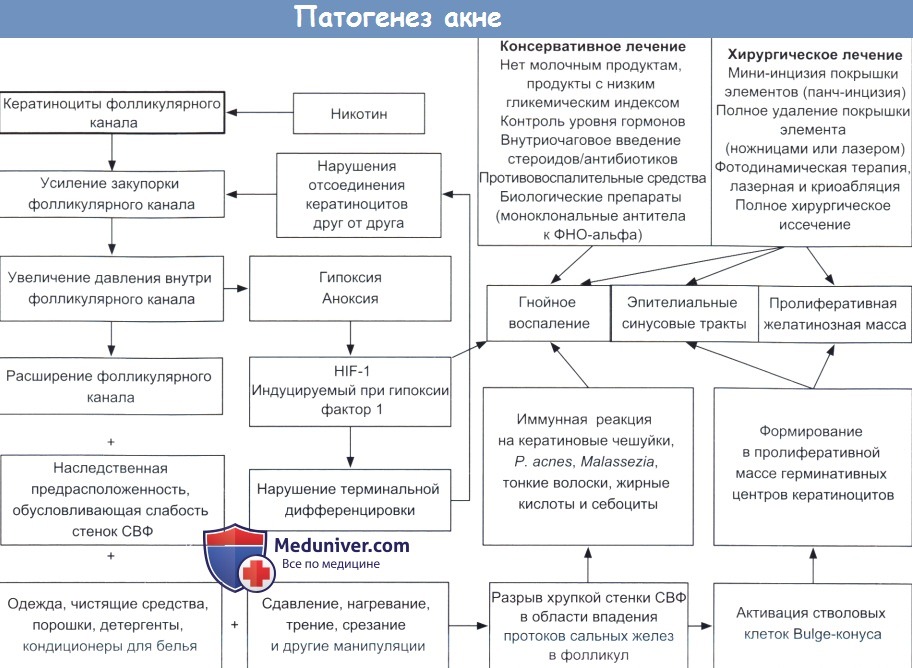
Избыточная пролиферация кератиноцитов приводит к раннему формированию пробки сально-волосяного фолликула, которая увеличивается в размерах и в конечном счете приводит к аноксии.
При аноксии выделяется индуцируемый при гипоксии фактор 1, который препятствует терминальной дифференцировке и усиливает воспаление.
Если внимательно рассмотреть строение и дальнейшее развитие патологического элемента при ИА/ГГ, то станет ясно, что в основе лежит один и тот же механизм, один и тот же «ключ» к разгадке. А разгадка заключается в том, что фолликул при ИА/ГГ разрывается не вертикально к поверхности кожи, как это было при розацеа и вульгарном акне (а также при бактериальном и кандидозном фолликулите).
Разрушение происходит на уровне глубоких слоев дермы. Повреждение «не идет» вверх, разрыв фолликулов идет в горизонтальном направлении. Возникает гнойное воспаление, формируется своеобразная желатинозная пролиферативная масса, инфильтрирующая подкожные слои, иногда на значительном расстоянии от места дефекта. Эта масса проникает в окружающие ткани как в горизонтальном, так и в вертикальном направлении, по путям наименьшего сопротивления тканей.
Где бы ни образовывался патологический очаг, на коже паховых складок, промежности, под молочными железами или в областях наибольшего давления (места сдавления поясом, в области крестца), разрушение фолликула происходит в глубоких слоях дермы. При ИА/ГГ дефект локализуется на другом конце фолликула по отношению к поверхностному разрыву, происходящему при розацеа. У пациента с наследственной предрасположенностью к ИА/ГГ наблюдается тенденция к формированию «глубокого воспаления». Акне-элементы на коже лица располагаются гораздо глубже и доставляют больше неприятностей, чем обычно.
Недавние гистологические исследования показали, что в месте впадения протока сальной железы в фолликулярный канал у пациентов с ИА/ГГ наблюдается истончение волокон коллагенового матрикса сально-волосяного фолликула (СВФ). Эти данные объясняют «инверсную» локализацию разрыва и наличие агрессивной местной воспалительной реакции, приводящей к разрушению близлежащих сальных желез. Вероятно, существует генетическая предрасположенность, но необходимы дополнительные исследования.
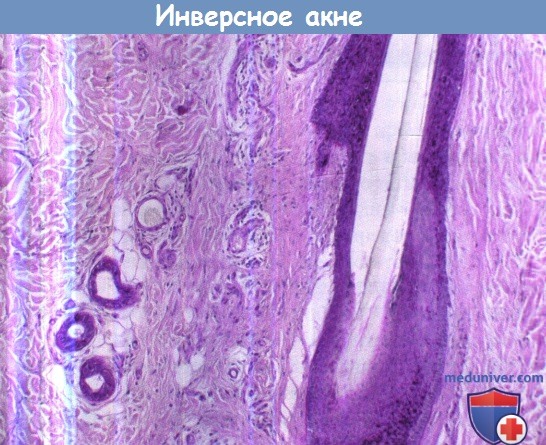
Ранее на этом месте находилась сальная железа, о чем свидетельствует наличие остатков ее протока, соединенного с фолликулярным каналом в области перешейка.
Вблизи располагаются хорошо защищенные PAS +(periodicacid-Schiff positive) слоем протоки апокриновых желез.
На 4-5 и 9-10 ч видны клетки воспаления, которые атакуют участки фолликула, незащищенные PAS+ слоем.
Мы должны подтвердить полученные гистологические данные, определить локализацию дефекта, оценить функцию ответственного за это гена, найти его место в нашем геноме. Мы должны узнать, что является причиной болезни — отсутствие гена или его мутации. Также необходимо установить, как этот ген наследуется. Только тогда мы получим полную картину патогенеза. В любом случае запрет на «генную терапию» (который, несомненно, будет действовать в ближайшие несколько лет) оставляет нам только гормональное лечение и диетотерапию.
Хочу сразу отметить, не для того чтобы все усложнить, а для того чтобы было проще понять клиническую картину. Разрыв при ИА/ГГ приводит к практически полному разрушению сальных желез и нижележащего волоса. Вышележащие отделы фолликула остаются интактными. Под продолжающейся стимуляцией андрогенами фолликулярная пробка продолжает расти, уплотняется. Формируются конглобатные угри. Разрушение СВФ приводит к активации выжившей популяции агрессивно действующих стволовых клеток Bulge-конуса.
Клетки свободно попадают в своеобразный «бульон», насыщенный питательными веществами (обычно за счет такой питательной среды происходит рост грануляционной ткани). Стволовые клетки формируют IPGM, образуются эпителиальные синусы, которые служат отличительной чертой данной патологии. Эти синусы являются подкожными чужеродными структурами, оказавшимися в «ловушке» в дерме. Они вызывают хроническую воспалительную реакцию. Синусы — настоящее проклятие для пациентов с ИА/ГГ. И оно может длиться десятилетиями, характеризуется появлением на коже лица взрослых пациентов глубоких, резистентных к терапии очагов поражения.
Это сложное заболевание, в основе которого лежит целый ряд патологических процессов и которое требует комплексного подхода в лечении. Оно должно включать в себя строгое соблюдение диеты, контроль уровня гормонов, антибактериальную и противовоспалительную терапию, вскрытие синусов (удаление их крыши). В тяжелых случаях ко всему вышеперечисленному добавляется полное хирургическое удаление оставшихся измененных тканей.
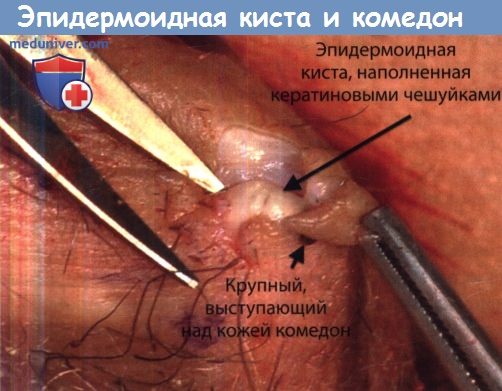
Единственный неразрушенный отдел сально-волосяного фолликула до сих пор находится под влиянием гормона роста,
продолжая синтезировать кератиновые чешуйки, для которых затруднен выход через пору.
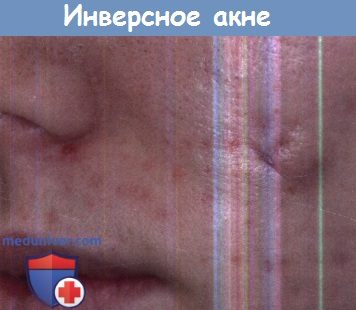
На коже лица лучше не проводить обычную хирургическую обработку (вскрытие и дренирование очага), но иногда этого не избежать.
После такого вмешательства остаются шрамы, в очаге сохраняется остаточная воспалительная активность, формируются эпидермоидные кисты.
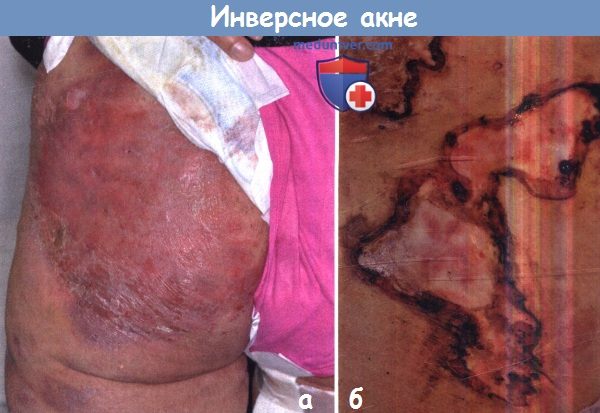
Такая клиническая картина может привлечь пристальное внимание хирургов, чего лучше избегать.
б - Инверсное акне (гнойный гидраденит) на коже ягодичной области (2), 20 марта 2018 г.:
удостоверившись в эффективности удаления покрышки синусов на более мелких пораженных участках,
эта же методика была использована для лечения патологических очагов на коже левого бедра и ягодицы.

несмотря на то что на поверхность дефектов нанесен только вазелин, дно ран чистое,
они не доставляют больших неудобств при сидячей работе, в обезболивании нет необходимости.
б - Инверсное акне (гнойный гидраденит) ягодиц (4), 18 ноября 2013 г.:
раны чистые, явлений экссудации нет. Вазелин наносится после душа или ванны во избежание сухости и трения.
- Рекомендуем далее ознакомиться со статьей "Схема патогенеза малассезия фолликулита (Malassezia)"
Оглавление темы "Патогенез прыщей (акне).":- Андрогены FoxO1 и mTORC1 как причина прыщей (акне)
- Схема патогенеза вульгарного акне
- Схема патогенеза розацеа
- Схема патогенеза инверсного акне (гнойного гидраденита)
- Схема патогенеза малассезия фолликулита (Malassezia)
- Схема патогенеза эозинофильного пустулезного фолликулита (болезни Офуджи)
- Схема патогенеза подрывающего фолликулита Гофмана
- Схема патогенеза акне-келоида
- Схема патогенеза сыпи от применения блокатора рецептора эпидермального фактора роста (EGFR)
- Схема патогенеза экскориированного акне молодых девушек (acne excoriee des jeunes filles)
- Склеротерапия: подготовка, показания и специфика проведения процедуры

