Причины и механизмы развития розацеа (розовых угрей)
Классически при розацеа, которая является одним из вариантов акне, высыпания появляются на выступающих участках кожи лица. Высыпания располагаются вокруг открытых фолликулярных каналов отдельных СВФ. Выделяют мелкие, слегка возвышающиеся над поверхностью кожи узелки (фолликулярные папулы) и маленькие пустулы (фолликулярные пустулы). Эти мелкие узелки и пустулы и есть «акне», появляются они на розовато-красном фоне, это и есть «розацеа».
Термин «розацеа» несколько сотен лет использовался в качестве прилагательного для определения существительного акне. Таким образом, розацеа по сути — это розовые угри.
Термин «розацеа» сейчас можно увидеть во многих публикациях и некоторых дерматологических статьях. Прилагательное стало существительным, и розацеа стала отдельным «заболеванием» или «состоянием». Для получения более детальной информации об изменении названия см. приложение А.
Важно понять, что на коже лица розацеа представлена тремя отдельными компонентами. Первым из них являются акне-элементы, «прыщики», вторым — розовый фон кожи и третьим — утолщение кожи. Иногда происходит поражение глаз, тогда формируется четвертый отдельный компонент розацеа, связанный с другими.
Как вульгарные угри всегда начинаются с закупорки фолликулов, которые впоследствии мы видим как комедоны («черные точки»), так при роза-цеа всегда есть фолликулярные папулы и пустулы. Действительно, наличие видимых комедонов исключает первичный диагноз розацеа. Просто чтобы еще немного запутать, есть случаи, когда пациенты страдают и вульгарным акне, и розацеа, в клинической картине присутствуют обе патологии.

подверженные инсоляции со здоровыми, но стимулированными сально-волосяными фолликулами.
а) Прыщики. Мелкие узелки и пустулы (и те, и другие) являются результатом ответной реакции иммунной системы человека на «что-то», попавшее в поры. Это автоматическая реакция организма, направленная против бактерий, возбудителей грибковой инфекции и маленьких «бестий» Demodex, а также вросших волосков.
Эту работу выполняет врожденная иммунная система. Врожденная обозначает, что мы рождены с ней. Это та часть иммунной системы, которой не нужно «учиться», что делать с чужеродным агентом. С рождения наш организм способен распознавать различные чужеродные агенты. Врожденная часть иммунной системы автоматически распознает любую структуру, попавшую в поры или в нижние слои кожи, как чужеродный материал. Она может реагировать как на крохотные вирусы, так и на большие вросшие волосы.
За вторую часть иммунного ответа отвечает «адаптивная» иммунная система. Задача этой части иммунной системы состоит в распознавании и удалении чужеродного материала в тех случаях, когда врожденная иммунная система не справляется и ей нужна помощь. Запуск адаптивной иммунной системы занимает достаточно много времени, нужного для того, чтобы понять, как «адаптироваться» к новой угрозе.
б) Покраснение кожи. Покраснение кожи (эритема), в свою очередь, состоит из трех отдельных компонентов:
• структурная эритема;
• функциональная эритема;
• воспалительная эритема.
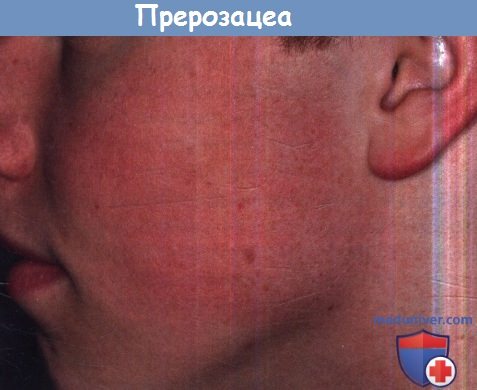
При ближайшем рассмотрении у 15-летнего молодого человека заметны несколько комедонов — что почти нормально в этом возрасте.
Ему рекомендовано постоянное использование солнцезащитных средств для предотвращения усугубления актинической телеангиэктазии,
исключение из рациона молочных продуктов, а также топические ретиноиды.
Первый вид, структурная эритема, возникает за счет расширения кровеносных сосудов. Иногда их называют поврежденными кровеносными сосудами, но на самом деле никакого повреждения и нарушения их структуры нет. Происходит их расширение, увеличение в диаметре, в результате кровеносные сосуды наполняются большим объемом крови. Большее количество крови в сосудах придает коже красный оттенок, вызывает ее покраснение. Дилатация возникает за счет постепенного ослабления стенок кровеносных сосудов. В итоге они начинают выбухать. На ранних стадиях под воздействием незначительного повреждения (наиболее часто из-за воздействия ультрафиолетового излучения) выбухают мелкие кровеносные сосуды.
Даже у младенцев можно наблюдать покраснение щек (хотя обычно они защищены от прямого воздействия солнечных лучей). Это явление — ранний признак актинической телеангиэктазии, визуально заметные, постоянно расширенные кровеносные сосуды. В своей статье в «Британском медицинском журнале» в 1976 г. доктор Рональд Маркс (Ronald Marks) отметил, что при розацеа верхний слой дермы имеет структурные изменения. Были выявлены настолько выраженные признаки солнечного эластоза, что это скорее было бы характерно для британцев среднего возраста, а также другие дистрофические изменения, которые нелегко охарактеризовать.
Данные, полученные при проведении авторадиографии после инъекции меченного тритием тимидина и ферментативных гистохимических исследованиях, свидетельствуют о вовлечении в патологический процесс при розацеа мелких сосудов дермы (вероятно, вторично).
На основании этих данных я пришел к заключению, что у изначально предрасположенного к заболеванию человека под воздействием «погодных факторов» (солнце, ветер, холод) в дерме происходят дистрофические процессы. Ослабление структур соединительной ткани дермы приводит к нарушению поддерживающей функции, что вызывает чрезмерное расширение сосудов подсосочкового венозного (а также расположенного рядом с ним лимфатического) сплетения. Покраснение кожи при розацеа, вероятнее всего, является результатом расширения сосудов, но не причиной возникновения заболевания. Длительное расширение сосудов приводит к чрезмерному их переполнению и застою крови. За счет этого макромолекулы и медиаторы воспаления путем диффузии проникают в ткани дермы.
Доктор Маркс (Marks) выдвинул эту гипотезу о развитии патологического процесса. Я согласен с ней, так как не могу найти другого столь точного и разумного объяснения всему тому, что мы видим при розацеа. В одной из своих публикаций Клигман (Kligman) поддержал эту точку зрения: «Я и другие доктора, мы видим розацеа как заболевание, в основе которого лежат сосудистые нарушения».
При написании этой статьи я был очень рад найти в других научных источниках подтверждение своей теории о возникновении розацеа (совсем скоро вы ее увидите). Прочитав публикации других авторов, согласных с моим предположением, я задался следующим вопросом: «Что такое сосудистые нарушения, почему они возникают?» Подобный вопрос не был задан ни Марксом, ни Клигманом, и на него, соответственно, и не было ответа. Однако Клигман писал, что «при гистологическом исследовании биоптата кожи при розацеа всегда выявляются классические признаки повреждения дермального матрикса, такие как эластоз, лизис коллагена, увеличение количества гликозаминогликанов».
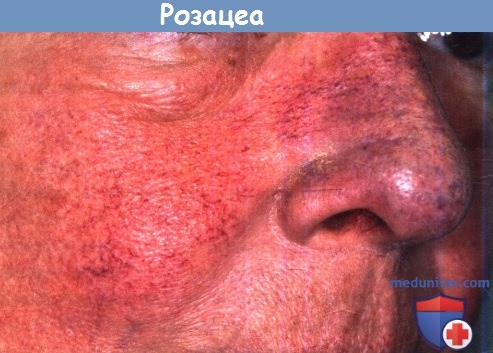
окружающих кровеносные сосуды и поддерживающих их стенки, что позволяет сосудам расширяться.
Кровь скапливается в них, приобретает более темный оттенок, что мы можем наблюдать на коже носа у мужчины.
Он чувствовал, что эти признаки очень похожи на изменения, происходящие в структуре кожи в результате фотоповреждения у людей с норвежским (кельтским) фототипом (светлая кожа, склонная к образованию веснушек). Поэтому относить эти признаки к тому или иному состоянию «очень сложно и даже бесполезно, так как они могут быть единым проявлением одного состояния и идти рука об руку». Ни профессор Клигман, ни профессор Маркс в своих рассуждениях не смогли прийти к тому, что фотоповреждение вызывает ослабление и других поддерживающих коллагеновых структур кожи.
Я уверен, что одновременно как независимый, параллельный или конкурирующий процесс происходит повреждение поддерживающего матрикса фолликулярной части ФПСК (пилосебацейный комплекс). Я могу предположить, что Клигман и Маркс смогли бы признать вероятность этого явления.
Действительно, причина, по которой розацеа и фотоповреждение, как писал Клигман, «могут идти рука об руку», очень проста. Я уверен, что это один и тот же процесс. Повреждение коллагена дермы вызывает появление морщин. Фотоповреждение коллагена, окружающего стенки кровеносных сосудов, приводит к их расширению, так происходит образование актинических телеангиэктазий (см. выше). Повреждение коллагена, окружающего СВФ, позволяет фолликулярному каналу СВФ расширяться при повышении внутри него давления. Когда ослабленный фолликул чрезмерно расширяется, он разрывается. Где же происходит этот разрыв? Именно там, где вы подумали, — в месте, где достигается максимальное фотоповреждение, — в устье фолликула.
Более старые фотоповрежденные и с поврежденным коллагеном СВФ не способны к образованию комедонов, особенно если это мелкие, короткие фолликулы в поверхностных слоях дермы, характерные для светлокожих кельтов, у которых нет глубокорасположенных и объемных СВФ (такие СВФ обеспечивают предрасположенность к агрессивному течению акне). Короткие и мелкие СВФ разрываются, формируя при этом классические клинические проявления розацеа — папулы и пустулы. СВФ не могут длительно сохранять свою структурную целостность, комедон просто не успевает сформироваться.
Актинический означает, возникший под воздействием солнечного излучения, и телеангиэктазия — это состояние, характеризующееся множественными сосудистыми звездочками. Если вы внимательно посмотрите на телеангиэктазии, даже с использованием лупы, на ранних стадиях увидите только пятно розового цвета. По прошествии времени стенки мелких расширенных сосудов все больше поглощают ультрафиолетовое излучение. Это приводит к еще большему фотоповреждению. Выраженные телеангиэктазии, возникшие под воздействием интенсивного солнечного излучения, можно наблюдать у перуанских детей, живущих в горах вблизи города Куско, Перу. Сочетание большой высоты над уровнем моря (3800 м) и ежедневного интенсивного солнечного воздействия ухудшает повреждение.
Рассмотрим механику проблемы, чтобы получить некоторое представление о строении кровеносного сосуда. Выделяют внутренний, выстилающий изнутри стенку сосуда слой. Формируется тонкая, хрупкая трубочка, по которой течет кровь. Вокруг этого слоя располагаются поддерживающие ткани. Они окружают стенки трубочки как концентрические переплетающиеся волокна стенки садового шланга. Снаружи от второго слоя располагается наружный поддерживающий материал. Большая часть его представлена коллагеном. Под воздействием ультрафиолетового света структура коллагена нарушается. Так происходит образование морщин. Давайте взглянем в микроскоп на окрашенный гистологический препарат кожи молодого здорового человека. В дерме мы увидим четкие, структурированные волокна коллагена розового цвета. А затем посмотрим препарат кожи, подвергшейся фотоповреждению.
Здесь мы увидим коллаген в виде серовато-голубоватой рыхлой массы. Я предполагаю, что то же самое происходит с тонкими поддерживающими волокнами, окружающими кровеносные сосуды. Потеря первоначальной плотности структуры позволяет сосудам расширяться, а значит, они могут вмещать больший объем крови. Сосуды увеличиваются в размерах в поперечном сечении настолько, что становятся видны невооруженным глазом на близком расстоянии.
С годами сосуды становятся настолько широкими, что могут быть видны с расстояния 2 м (дистанция социального общения), а иногда и с противоположного конца комнаты. Склонность к покраснению кожи лица частично зависит от наследственной предрасположенности. Это не ускользнуло от внимания как профессора Маркса, так и профессора Клигмана, который отметил, что «распространенность среди взрослых женщин шотландско-ирландско-валийского происхождения достигает 35%». Кроме этого, он уверен, что «розацеа принадлежит к группе фоточувствительных нарушений». Конечно, развитие и ухудшение в течении кожного процесса происходят за счет солнечного излучения. Люди со светлой кожей, склонной к образованию веснушек, подвержены большему риску.
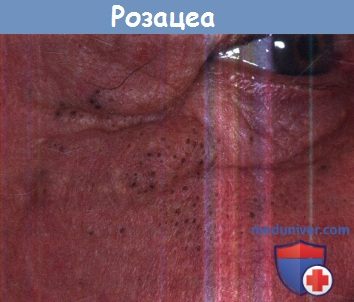
окружающих стенки фолликулярного протока, что позволяет ему расширяться.
Кератин и другие компоненты себума темнеют, как на коже щеки у представленного на рисунке мужчины.
Подобные сосудистые изменения сами по себе вовсе не розацеа. Это состояние просто-напросто является актинической (или, если вы предпочитаете, солнечной) телеангиэктазией — стойким расширением кровеносных сосудов, вызванным фотоповреждением. От этого не избавиться при помощи приема антибактериальных препаратов, использования кремов, лосьонов, гелей, пенок, мыл, масел. Лучшее лечение структурной эритемы состоит из следующих пунктов:
• избегать агрессивного воздействия ультрафиолетового излучения;
• избегать прямых солнечных лучей, используя одежду и шляпу;
• использовать солнцезащитные средства (UVA и UVB).
Также возможно применение лазерной терапии (селективного фототермолиза) и IPL-терапии (intense pulse light — интенсивный импульсный свет).
Вторым компонентом, вызывающим покраснение кожи, является функциональная эритема. Ее возникновение связано с увеличением тока крови в расширенных сосудах. Увеличение тока крови отражает временное расширение просвета сосудов. Ток крови то прекращается, то возобновляется, поэтому данный процесс, конечно же, обратим. Классический пример временного увеличения тока крови — девичий румянец (или стыдливый румянец у мужчин). Румянец возникает на несколько секунд и бесследно исчезает менее чем за 1 мин. Другим примером является румянец, возникающий во время менопаузы, или «приливы». Этот румянец — неприятный показатель изменений в организме в этот период. Он более выражен и дольше сохраняется (хотя и является временным). К другим факторам, приводящим к длительному, но временному расширению кровеносных сосудов, относятся солнце, холод, ветер, горячие напитки и супы, напитки, содержащие кофеин, ниацин, любой вид алкоголя.
Существует третий вид покраснения — вызванное воспалительным процессом. Лучшее название этого явления — воспалительная вазодилатация, она одновременно функциональная и структурная. Это единственный вид эритемы, который можно лечить (пусть даже частично) лекарственными препаратами, используемыми при розацеа. Если удастся избавиться от воспаления, то в определенной степени уменьшится покраснение кожи. Уменьшится интенсивность окраски эритемы. Это тот случай, когда найдут применение антибактериальные препараты тетрациклиновой группы.
Обратите внимание на то, что, уничтожая бактериальную, грибковую инфекцию, Demodex, мы устраняем воспалительную вазодилатацию, но никак не влияем на структурную эритему. Также стоит отметить, что воспалительная вазодилатация может повреждать стенки кровеносных сосудов, ослабляя их. Это может привести к еще большему расширению сосудов.
Итак, почему это так важно? Абсолютно необходимо, чтобы пациент понимал, что под воздействием лекарственной терапии эритема уйдет частично. На протяжении многих лет я видел десятки пациентов, которые длительно принимали антибиотики и ряд других лекарств, как наружно, так и внутрь. Все они были расстроены из-за недостаточного эффекта от лечения, наличия побочных реакций и стоимости препаратов. И тут надо иметь в виду, что постановка разумных и достижимых ожиданий не приведет в перспективе к разочарованию от проведенного лечения. Если это недостаточно ясно объяснить, то могут возникнуть непонимание, разочарование и даже конфликт между пациентом и врачом. Прием препаратов внутрь или использование наружных средств, направленных на подавление воспаления, не дадут никакого результата при лечении чисто структурной или чисто функциональной эритемы. Гель бримонидин и спрей или капли оксиметазолина дают временное побледнение.
в) Фиброз и уплотнение кожи. Классическим «конечным этапом» при розовых угрях является формирование ринофимы или «носа алкоголика». К счастью, подобное состояние встречается достаточно редко. Оно вызвано утолщением поврежденных тканей, происходят фиматозные изменения [от греческого слова phyma, что означает узел, опухоль]. Чаще всего поражается нос, реже щеки, лоб, подбородок. Лицо актера Уильяма Клода Филдса (W.C. Fields) наиболее часто ассоциируется с ринофимой. Но, возможно, вам более знакомо лицо президента США Уильяма Дж. Клинтона (William J. Clinton).
Считалось, что прием алкоголя может способствовать развитию ринофимы. Истинную причину (гипотетически) можно подозревать по аналогии с развитием прогрессирующего фиброза у людей с хроническим отеком нижних конечностей, на биопсии соответствующего застойному дерматиту. Некоторые люди предрасположены к повышенному синтезу фиброзной ткани, она разрастается как на нижних конечностях, так и на лице как результат застойных явлений в дерме. Разрастание вторично, в результате, как предположил профессор Маркс (Marks), ультрафиолетового излучения, поражающего не только венулы, но и лимфатические сосуды. Происходит потеря белков через сосудистую стенку и стимулируется синтез фиброзной ткани, кожа лица утолщается. На коже голеней на образование фиброзной ткани влияют сила тяжести и пожилой возраст. Остается загадкой, почему не у всех пациентов, страдающих розацеа, формируются фимы.
По всей видимости, имеет место наследственная предрасположенность, но родителей не выбирают.
г) Офтальморозацеа. О диагнозе офтальморозацеа можно задуматься, когда наряду с розовыми угрями возникают зуд, покалывание, ощущение «песка» в глазах. Происходят расширение кровеносных сосудов на поверхности склеры (белки глаз) и отек периорбитальных тканей, особенно век и краев век. Такое состояние возникает не столь часто в изолированной форме и, по всей видимости, на самом деле связано с кожными проявлениями розацеа. Причины и механизм развития офтальморозацеа, как и ринофимы, остаются загадкой.
д) Резюме по патогенезу розацеа - розовых угрей. Нет никаких сомнений в том, что розовые угри всегда сопровождаются покраснением кожи. Однако есть пациенты с эритемой кожи лица и телеангиэктазиями, у которых нет других проявлений розацеа. Для некоторых пациентов характерны телеангиэктазии и только узелки (папулы) или и узелки, и «прыщики» (пустулы), с или без формирования фимы (утолщение пораженной кожи), с или без поражения глаз (офтальморозацеа). Комбинация всех шести признаков розацеа обычна, но по-настоящему розовые угри рождаются в маленьких сально-волосяных структурах, СВФ, которые имеются на всех, за некоторыми исключениями, участках нашего тела.
Так что же связывает эритему с папулами и пустулами? Мы должны вернуться назад и посмотреть на разрозненные частички единого целого, чтобы затем собрать их воедино.
Для начала нужно вспомнить, что мы знаем о придатках кожи, участвующих в патологическом процессе. Будем использовать более точное анатомическое определение, так как во многих источниках роль фолликулярного компонента СВФ в патогенезе акне недооценена. СВФ анатомически состоит из трех компонентов, поэтому лучше использовать его полное название, не исключая фолликулярную часть.
В классической клинической картине розацеа присутствуют папулы и пустулы, такие же как при вульгарных угрях. Но что-то не так, чего-то не хватает при розацеа... Обратите внимание на любопытный факт — отсутствие комедонов. Это очень важно для того, чтобы понять, что же происходит. Когда вы внимательно осмотрите высыпания и поговорите с пациентами, страдающими розовыми угрями, вы выявите два момента. Во-первых, внезапное появление фолликулярных папул, которые достаточно быстро превращаются в фолликулярные пустулы. Фолликулярные пустулы быстро прорываются, подсыхают и заживают. При вскрытии фолликулярных пустул нельзя увидеть ни «головку», ни «стержень». Обычно можно увидеть только гной. Лечение не требует хирургического вмешательства. СВФ не проходит месяцами те этапы патологического процесса, которые проходит при вульгарных угрях (ослабление стенок фолликулярного протока и их последующий разрыв).
Розацеа отличается от вульгарных угрей — процесс протекает быстрее и более поверхностно. Почему же это так? Похоже, что одни и те же процессы оказывают разное воздействие на молодую кожу пациентов с вульгарным акне и на кожу пациентов с розацеа. Для понимания вернемся к разделу, где я написал про актиническую телеангиэктазию (пункт (б) "покраснение кожи"»). Что вызывает образование телеангиэктазий? Профессора Маркс и Клигман установили, что их формирование происходит за счет повреждения структур, поддерживающих тонкие стенки капилляров верхних слоев дермы. А что представляет собой это повреждение? Ультрафиолетовый свет. UVB-волны повреждают «поверхностно», UVA-волны — «глубоко». Длины волн находятся в спектре от 280 до 400 нм. Это тот самый ультрафиолетовый свет, который вызывает повреждение коллагена молодой гладкой кожи.
Для примера рассмотрим другое комедональное заболевание — болезнь Фавра-Ракушо (Favre-Racouchot). Данная патология не так часто встречается, но ее проявления и локализация высыпаний помогут наиболее ярко показать, что может сделать избыточное воздействие ультрафиолетового света на выступающих участках кожи лица. Известно, что классические клинические проявления данного заболевания формируются за счет расширения фолликулярных протоков. Это расширение, в свою очередь, происходит за счет нарушения структур соединительной ткани, формирующей вокруг канала поддерживающую фиброзную оболочку. Другое название синдрома Фавра-Ракушо полностью описывает клиническую картину — «солнечный эластоз с комедонами».
Заболевание медленно развивается, но локализация высыпаний на выступающих участках лица (скулы, костные края глазницы) в сочетании с признаками актинического повреждения свидетельствует о том, что, вероятно, именно фотоповреждение запускает патогенез заболевания. Поддерживающие фолликулярный канал тонкие волокна не способны растянуться, подобно виниловым перчаткам, чтобы вытолкнуть комедон из протока со слабыми и расширенными стенками. Если вам когда-нибудь выпадет возможность (никого не хотел бы обидеть) выдавить комедон при болезни Фавра-Ракушо, то вы узнаете, что его содержимое представлено мягкой кашицеобразной сальной массой ороговевших клеток. В основе механизма формирования комедона при данном заболевании лежат слабость и перерастяжение стенок фолликулярного канала. Становится невозможным создать давление, необходимое для эвакуации содержимого протока. Этот же механизм лежит в основе формирования плотных сальных пробок при вульгарных угрях.
Теперь давайте применим наши знания о фотоповреждении и его роли в формировании розацеа. Рассмотрим близкую взаимосвязь папул и пустул с актиническими телеангиэктазиями при классическом течении розовых угрей. По сути, они накладываются друг на друга. Эти два клинических признака лежат в основе классификации розацеа. Но я полагаю, что их тесную взаимосвязь не совсем правильно поняли. Это не два отдельных процесса, объединенных одной локализацией. Существует один и тот же фактор, который вызывает появление двух наиболее значимых клинических признаков.
Я думаю, что UVA- и UVB-лучи имеют достаточную проникающую способность, чтобы повредить коллагеновую оболочку, окружающую фолликулярный канал. В молодости эта оболочка прочная и формирует естественное сопротивление стенок. Синтезированные кератиноциты и себум давят на стенки канала. Сопротивление коллагеновой оболочки формирует давление внутри канала, за счет чего происходит эвакуация его содержимого. Для образования микрокомедона недостаточно времени. В молодости структура коллагеновой оболочки («виниловая перчатка») еще не испытала фотоповреждающее воздействие. Но время от времени происходят разрывы фолликулярных протоков, поврежденных воздействием ультрафиолетового излучения. При вульгарных угрях процесс обостряется под воздействием солнечного света. Но, что более важно, это подтверждает предположение о том, что причина, по которой при розацеа нет комедонов и высыпания быстро регрессируют, одна и та же.
Все дело в том, что стенки фолликулярного канала СВФ повреждаются тем же ультрафиолетовым излучением, что и при формировании актинических телеангиэктазий. Поры при розовых угрях не способны предотвратить расширение фолликулярного канала, и они повреждаются, не успев вступить «в игру». Их повреждение происходит задолго до момента формирования визуально заметного комедона у самого устья фолликула, потому что здесь солнце оказывает самое агрессивное воздействие. Поврежденные стенки фоликулярного канала настолько истончены, что через них «вытекает» его содержимое. Происходит ранняя активация врожденной и приобретенной иммунной системы, что приводит к формированию пустул в самых верхних отделах СВФ на ранних стадиях розацеа.
Короче говоря, розовые угри — один из вариантов заболеваний, сопровождающихся закупоркой фолликулов (акне). Основная причина появления заболевания для всех видов акне одна и та же. Но при розацеа характерна специфическая локализация патологического процесса за счет солнечного воздействия. Это база для других «игроков на поле», но это совсем другая история.
д) Розовые угри или розацеа? Путаница возникла после предложения Совета экспертов Всемирной организации здравоохранения о внесении изменений в критерии диагностики розацеа. Был предложен новый вариант течения розацеа — эритематозно-телеангиэктатический. Этот критерий позволяет поставить диагноз любому человеку с продолжительным покраснением кожи лица (эритема центральной части лица с или без телеангиэктазий), в том числе даже людям с простым румянцем, хотя его появление не представляет ничего более, чем результат воздействия солнца. Все выступающие части лица и, конечно же, молодые «щечки-яблочки», имеют склонность накапливать фотоповреждающее воздействие солнца.
Это естественное проявление, и оно не раз имело отражение в работах многих художников. Конечно, не все розовощекие херувимы, серафимы и сам младенец Христос, изображавшиеся на протяжении более 500 лет, страдали розацеа!
Фотоповреждение вызывает расширение множества кровеносных сосудов. Предполагается, что одновременно с этим повреждаются поддерживающие структуры СВФ, располагающиеся на тех же участках кожи. Ослабление стенок фолликулярного канала способствует формированию визуально заметных комедонов. Разрыв стенок приводит к формированию фолликулярных папул и пустул. Наступает фаза иммунного воспалительного ответа. Клинически наблюдается своеобразная «розовая» картина заболевания, представляющая собой комбинацию актинических телеангиэктазий и розовых угрей.
- Рекомендуем далее ознакомиться со статьей "Причины воспаления при розовых угрях (розацеа)"
Оглавление темы "Причины прыщей (акне)":- Причины и механизмы развития розацеа (розовых угрей)
- Причины воспаления при розовых угрях (розацеа)
- Причины и механизмы развития инверсного акне (гнойного гидраденита)
- Сравнение инверсного акне и вульгарного акне
- Как снять воспаление прыщей в виде узлов (инверсного акне)?
- Влияние прыщей на психику. Акне как стресс и стресс как причина прыщей
- Изотретиноин как причина депрессии и самоубийства (суицида)
- Строение сально-волосяного фолликула (СВФ) в норме
- Наследуются ли прыщи? Генетика вульгарного акне
- Наследуется ли розовые угри? Генетика розацеа

