Причины и механизмы развития красного плоского лишая
- Встречается во всем мире (менее 1 % случаев).
- Высыпания: симметричные, сгруппированные, эритематозно-фиолетовые, уплощенные, полигональные папулы.
- Локализация: может быть любая, но обычно — на сгибательных поверхностях конечностей.
- Варианты: выделяются в зависимости от формы, морфологии элементов, места расположения.
- Патоморфология: повреждение кератиноцитов базального слоя эпидермиса и лихеноидная лимфоцитарная реакция в области дермо-эпидермального соединения.
Плоский лишай (от греч.«leichen» — древесный мох, лишайник и лат. "planus" — плоский) является единственным в своем роде распространенным кожным заболеванием, при котором поражаются кожа, слизистые оболочки, ногти и волосы. Внешне картина плоского лишая, а также схожих с плоским лишаем заболеваний или лихеноидных дерматозов, ассоциируется с шелушащимися, морщинистыми, сухими разрастаниями симбиотических растительных организмов, известных как lichen-лишай.
Хотя подобные морфологические сравнения могут быть устаревшими, плоский лишай имеет отличительные особенности в виде характерных, похожих на свой прототип, «лихеноидных» папул типичного цвета, морфологии и локализации и с характерными этапами развития. Микроскопические признаки, как и макроскопические, являются характерными для этого заболевания, хотя гистологическая картина воспаления и кожной реакции такая же, как и при некоторых других дерматозах. Термин «лихеноидная реакция» применяется при гистологическом описании кожных заболеваний, напоминающих красный плоский лишай.
Для запоминания типичных симптомов плоского лишая часто используется правило четырех Р — (1) purple (фиолетовая), (2) polygonal (полигональная), (3) pruritic (зудящая), (4) papule (папула).
а) Эпидемиология красного плоского лишая. Точная заболеваемость и распространенность красного плоского лишая неизвестны, но в целом считается, что заболевание встречается приблизительно у 1% населения. По миру приводятся показатели от 0,14% до 1,27%, а в США частота составляет 0,44%. Расовых различий в паказателях частоты не выявлено.
Не менее 2/3 случаев плоского лишая (ПЛ) встречается в возрасте от 30 до 60 лет. Различий по половому признаку не отмечается. Женщины обычно заболевают в 50-60 лет, а мужчины — несколько в более раннем возрасте. У молодых и пожилых людей заболевание встречается реже. На развитие плоского лишая (ПЛ) могут влиять сезонные факторы и факторы окружающей среды.
Зарегистрировано менее 100 семейных случаев красного плоского лишая (ПЛ). Семейные формы заболевания склонны к затяжному и тяжелому течению, представлены эрозивными, линейными или язвенными элементами или атипичными клиническими формами у молодых взрослых и у детей. Некоторые считают, что семейные формы заболевания являются отдельным самостоятельным дерматозом. При семейных формах ПЛ сообщалось о различных галотипах HLA, влючая HLA-B7,— Awl9,— В18,— Cw8. При несемейных вариантах заболевания чаще встречаются HLA-A3,— А5,— А28,— В8,— В16,— Bw35.
HLA-B8 чаще регистрируется у пациентов с поражением только слизистой оболочки полости рта, a HLA-Bw35 - чаще ассоциируется с поражениями кожи.
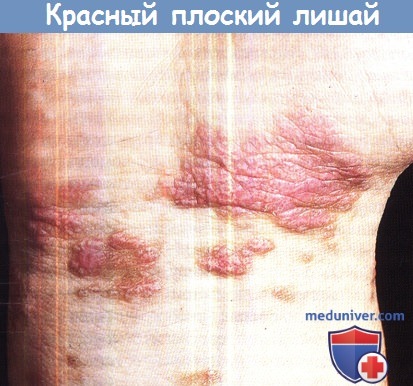
Уплощенные полигональные четко очерченные папулы фиолетового цвета, сгруппированные и сливные.
Поверхность блестящая, с видимыми белыми линиями (сетка Уикхема).
Обратите внимание на пигментацию в области регрессирующих элементов.
б) Этиология и патогенез красного плоского лишая. Очевидно, что иммунологические процессы, несомненно, имеют значение в развитии плоского лишая (ПЛ). В патогенезе красного плоского лишая играют роль опосредованные Т-клетками патологические изменения, включающие как провоспалительные, так и антирегуляторные механизмы. Значимых отклонений в уровне иммуноглобулинов (Ig) не выявлено, и реакции гуморального иммунитета, скорее всего, являются в иммунопатогенезе данного заболевания вторичными.
Клеточный иммунитет, напротив, играет важную роль в запуске клинических проявлений ПЛ. В элементах сыпи при красном плоском лишае обнаруживают Т-клетки CD4+ и CD8+. Прогрессирование заболевания может привести к преобладающему накоплению Т-клеток CD8+. Большинство лимфоцитов, обнаруживаемых в инфильтратах ПЛ, это клетки CD8+ и CD45RO (клетки-памяти), которые экспрессируют Т-клеточные рецепторы α-β (TCR) и в меньшей степени-рецепторы γ-δ. Эта более поздняя клеточная субпопуляция в образцах здоровой кожи не встречается. Считается, что эти клетки ответственны за развитие наиболее характерного изменения, которое наблюдается при лихеноидной реакции, а именно апоптоза.
Воспалительный процесс, который ведет к апоптозу, очень сложный и не до конца известен. Эпителиально-лимфоцитарные взаимодействия можно разделить на три основных стадии: (1) распознавание антигена, (2) лимфоцитарная активация, (3) апоптоз кератиноцитов.
1. Специфическое распознавание антигена при плоском лишае. Известно, что большинство Т-клеток в воспалительном инфильтрате ПЛ, как в пределах эпителия, так и в прилегающих поврежденных базальных кератиноцитах, представлены активированными цитотоксическими Т-лимфоцитами CD8+. В очагах поражения слизистой полости рта Т-клетки CD8+ распознают на поврежденных кератиноцитах специфический антиген красного ПЛ, связанный с главным комплексом гистосовместимости (ГКГ) I класса. Природа данного антигена неизвестна. Этот антиген может быть аутореактивным пептидом, в таком случае ПЛ следует относить к аутоиммунным заболеваниям. С другой стороны, это может быть экзогенный антиген, представленный поврежденным белком, лекарством, контактным аллергеном, вирусным или бактериальным агентом или неопределенной иммуногенетической мишенью.
Спровоцировать развитие красного плоского лишая может врожденный иммунный ответ, развившийся под действием экзогенных стимулов в условиях генетически обусловленной подверженности. В дальнейшем же в области высыпаний вовлекается небольшая, но значимая популяция CD56+CD16-EK лимфоцитов, секретирующих интерферон-у, фактор некроза опухоли (ФНО) -а при минимальном количестве ИЛ-22, ИЛ-17 и ИЛ-4.
Роль Т-хелперов (CD4) в патогенезе красного плоского лишая (ПЛ) точно не установлена. Т-клетки могут активизироваться посредством антиген-презентирующих клеток, таких как клетки Лангерганса или эпидермальные кератиноциты, в сочетании с компонентами ГКГ II класса и специфическими цитокинами. Т-хелперы могут также способствовать экспансии цитотоксических лимфоцитов CD8+ посредством клеточного взаимодействия и высвобождения цитокинов.
Природа антигенной стимуляции неизвестна. Контактные раздражители, например металлы, могут выступать в роли гаптенов и вызывать иммунологическую реакцию. У пациентов с лихеноидной реакцей в полости рта была обнаружена повышенная лимфоцитарная реактивность на органическую ртуть, компонент амальгамы. Слабое хроническое воздействие ртути и некоторых других металлов, таких как золото, может стимулировать лимфоцитарную реакцию, которая проявляется в виде ПЛ. Список химикатов, контакт с которыми может вызвать лихеноидную реакцию, приведен в разделе, посвященном медикаментозному плоскому лишаю. Все более широкое применение биологических агентов для лечения различных хронических воспалительных заболеваний привело к тому, что стали выявляться случаи лихеноидного пограничного дерматита с нарушением продукции цитокинов, в том числе с усилением экспрессии интерферона I типа в условиях блокады фактора некроза опухоли а (ФНО-а).
Значение инфекционных агентов в развитии ПЛ в последние годы неоднократно обсуждалось. Несмотря на их провоцирующую роль, не было представлено никаких убедительных данных о молекулярной связи ПЛ со следующими инфекциями или микроорганизмами: сифилисом, вирусом простого герпеса 2, вирусом иммунодефицита человека, амебиазом, хроническими инфекциями желчного пузыря, вирусом гепатита С, бактерией Helicobacter pylori, вирусом папилломы человека.
2. Активация цитотоксических лимфоцитов. После распознавания антигена происходит активация Т-клеток CD8+. В поврежденной ткани развивается клональная экспансия активированных цитотоксических лимфоцитов, с последующей олигоклональной, и реже-моноклональной пролиферацией, что удается обнаружить с помощью анализа генных продуктов цепи TCR-y.
Активированные лимфоциты, с помощью хелперных субпопуляций (ТЫ и Th2) и цитотоксических супрессорных клеток, выделяют растворимые медиаторы (цитокины и хемокины), такие как интерлейкины ИЛ-2, ИЛ-4, ИЛ-10, интерферон-ИНФ-у, фактор некроза опухоли (ФНО) -а и трансформирующий фактор роста β1, которые привлекают лимфоциты и регулируют их биологическую активность в пределах эпителия и в прилегающих тканях. Как провоспалительные, так и противовоспалительные цитокины, то есть смешанные продукты цитокинов Th1 и Th2, синтезируются одновременно. Клинические проявления заболевания определяет баланс между активацией лимфоцитов и ингибирующими процессами. ИНФ-у, продуцируемый Т-хелперными клетками на стадии распознавания антигена, стимулирует выработку кератиноцитами лимфотоксина-а и ФНО-а, и активирует ГКГ класса II, усиливая таким образом взаимодействие между Т-хелперами.
Более того, ИНФ-у усиливает экспрессию базальными кератиноцитами молекулы внутриклеточной адгезии-1, молекулы адгезии сосудистых клеток-1, клеток Лангерганса, и других дендритных клеток-макрофагов. В слюне пациентов с красным плоским лишаем повышено содержание ИФН-у и ИЛ-4. Молекула внутриклеточной адгезии-1 является лигандом для β2-интегрина (антигена, ассоциированного с функцией лейкоцита-1) на поверхности лимфоцитов, что далее усиливает взаимодействие этих лимфоцитов с антиген-презентирую-щими клетками. В элементах ПЛ отмечается повышение количества ламинина-5 и коллагена типов IV и VII, данные вещества служат лигандами для β1-интегрина на поверхности лимфоцитов, тем самым способствуя усилению связи лимфоцитов с базальной мембраной. Интегрин-аЗ представлен на активированных Т-хелперах кожи и может продвигать эти эффекторные клетки к эпидермально-дермальному соединению и базальной мембране, которые содержат эпилигрин/ламинин-5-лиганд для этого интегрина.
Такая тесная взаимосвязь между лимфоцитами и базальной мембраной нацелена на металлопротеиназы, продуцируемые лимфоцитами для воздействия на внеклеточные матричные белки и интегрины, и этот процесс приводит к апоптозу, деструкции базальной мембраны, редупликации, и образованию субэпидермальной щели. ФНО-а усиливает экспрессию матричных металлопротеиназ (ММР) -9-mRNA в Т-лимфоцитах патологических элементов, тем самым усиливая разрушение базальной мембраны.
Кератиноциты также участвуют в формировании ответной реакции путем выработки ИЛ-1β, ИЛ-4, ИЛ-6, специфичного к гранулоцитам и макрофагам колониестимулирующего фактора и ФНО-а. Эти цитокины в дальнейшем активируют тканевые макрофаги и мононуклеарные клетки периферической крови, а также усиливают экспрессию адгезивных молекул клеточной поверхности и миграционную активность. Цитокины, продуцируемые кератиноцитами, также усиливают экспрессию специфических генов кератина. Кератин (К)17, обычно связанный с придатками кожи, экспрессирован в базальном и супрабазальном слоях межфолликулярного эпителия пораженного эпидермиса. К6 и К16 также обнаруживаются в базальном и супрабазальном слоях. В супрабазальном слое в участках ортокератоза, который связан с повышенной продукцией К1 и К10, количество К4 и К13 уменьшено.
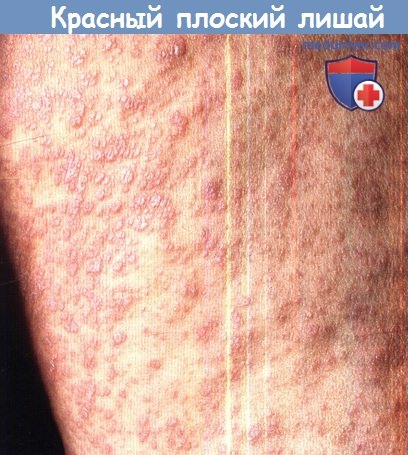
Мелкие уплощенные фиолетовые папулы, одни из них сгруппированные, другие разобщены.
3. Апоптоз кератиноцитов. Точные механизмы, которые активированные цитотоксические Т-клетки используют для апоптоза кератиноцитов, известны не полностью. Возможными механизмами могут быть:
1) связывание секретируемого Т-клетками ФНО-а с R1-рецептором ФНО-а на поверхности кератиноцитов;
2) связывание CD95 (Fas) посредством CD95L (Fas-лиганда) на поверхности кератиноцитов;
3) проникновение в кератиноциты через перфорин-индуцированные поры в мембране секретируемого Т-клетками гранзима-В.
При красном плоском лишае в патологически измененном эпидермисе преобладает гранзим В, в отличие от реакции трансплантант против хозяина, при которой доминирует перфорин. Все эти механизмы могут активировать каскад каспаз, что приводит к апоптозу кератиноцитов. При красном плоском лишае с поражением как кожи, так и слизистой оболочки ротовой полости, часто определяется повышение уровня каспазы-3.
Рекрутированные лимфоциты могут способствовать апоптозу посредством иного механизма: утраты клетками базальной мембраны сигнала о выживаемости, который обычно препятствует началу апоптоза. Следовательно, разрушение клеток базальной мембраны может приводить к апаптозу. Основными медиаторами служат металлопротеиназы-9, семейство цинк-содержащих эндопротеиназ, которые изначально служат для разложения матричных белков соединительной ткани. Активность данных ферментов также регулируется ингибиторами, такими как тканевые ингибиторы металлопротеиназ (TIMPs). Доказано, что Т-клетки в патологических элементах красного плоского лишая (ПЛ) имеют более высокий уровень ММР-9, чем Т-клетки периферической крови. Активность Т-клеточных ММР-9 в патологических элементах возрастает вследствие стимуляции их фактором некроза опухоли-ФНО-а, а не TIMP-1, ингибитора ММР-9. Эти наблюдения позволяют предположить, что секретируемые Т-клетками ММР-9, повреждают базальные мембраны эпителиальных клеток, блокируя передачу сигналов выживаемости кератиноцитам и индуцируя апоптоз.
С прогрессированием или обострением плоского лишая (ПЛ) могут быть связаны другие факторы: окружающая среда, поведенческие реакции или инфекционные процессы. Однако документированной связи между эмоциональным стрессом, курением, кандидозом полости рта и желудочно-кишечного тракта и развитием красного плоского лишая (ПЛ) не установлено.
4. Общие и специфические изменения работы генов. Недавно проведенные исследования с использованием микроматричного анализа имели своей целью подробное описание различных воспалительных и иммуноопосредованных заболеваний. Эти работы предоставили новые сведения о том, что лежит в основе воспалительного ответа при таких заболеваниях, как красный плоский лишай кожи и слизистой ротовой полости, как плоский фолликулярный лишай, а также лихеноидные высыпания и пограничный дерматит.
При красном плоском лишае в отличие от атопического дерматита, псориаза и здоровой кожи отмечена усиленная экспрессия индуцируемых интерфероном I типа генов и выявлен особый тип экспрессии цитокинов. Наиболее значимым маркером для красного плоского лишая оказался CXCL9, который является лигандом CXCR3. При рубцовой алопеции, в частности при плоском фолликулярном лишае, микроматричный анализ показал, что прекращение экспрессии рецепторов, активируемых пролифератором пероксисом, приводит к накоплению провоспалительных липидов и инфильтрации воспалительными клетками и как следствие, разрушению сально-волосяных структур. Недавно было обнаружено, что гиперэкспрессия Brn2, фактора транскрипции, вырабатываемого как кератиноцитами, так и лимфоцитами, в эпидермисе, не только вызывает характерные для красного плоского лишая изменения эпидермиса, но и ведет к повышению воспалительной реактивности клеток (пограничного) эпидермиса.
- Рекомендуем далее ознакомиться со статьей "Симптомы и клиника красного плоского лишая"
- Вернуться в оглавление раздела "дерматология."
Оглавление темы "Красный плоский лишай.":- Причины и механизмы развития красного плоского лишая
- Симптомы и клиника красного плоского лишая
- Форма элементов красного плоского лишая
- Морфология элементов красного плоского лишая
- Локализация элементов красного плоского лишая
- Особые формы красного плоского лишая и лихеноидные реакции
- Анализы при красном плоском лишае
- Прогноз и течение красного плоского лишая
- Лечение красного плоского лишая слизистых
- Лечение красного плоского лишая кожи

