Нарушение заживления раны (хронические раны)
Предыдущая дискуссия была посвящена репарации кожной раны после острой травмы. Следует, однако, признать, что применимость описанных событий и процессов ограничена, когда дело касается хронических ран при диабете, венозной и артериальной недостаточности и в ряде ситуаций, осложненных воспалительными процессами и неадекватной реакцией организма. Линейное и однонаправленное соотношение между различными фазами репарации раны при хронических ранах утрачивается. Отсутствуют специфическая упорядоченная последовательность, и различные участки хронической раны могут в разное время находиться в различных фазах репарации. Острые раны, которые возникают при хирургических операциях или травмах, имеют предсказуемые временные рамки заживления и в целом заживают достаточно быстро.
Однако хронические раны демонстрируют картину, которая была названа «неспособностью к заживлению» или «нарушением заживления». Был сделан ряд наблюдений относительно хронических ран и выдвинуты гипотезы по поводу нарушения заживления. Следует отметить, что изучение хронических ран с патофизиологической точки зрения оказалось довольно сложным. Основным недостатком является отсутствие моделей на животных, что позволило бы получить истинную картину нарушенного заживления.
Некоторые хронические раны являются комплексным результатом ишемии, давления и инфекции. Примером такой патофизиологической триады является диабетическая язва. Все еще существуют значительные расхождения мнений о патофизиологической роли гипергликемии в развитии диабетических язв, хотя при диабете нарушена функция нейтрофилов и, следовательно, в диабетическом состоянии повышена склонность к инфекции. Важно отметить, что «заболевание малых сосудов» при диабете изучено более подробно и при этом показано, что такое заболевание является не обструктивным, а скорее физиологическим феноменом. В этом случае реваскуляризацию диабетической стопы сейчас рассматривают как правильный подход при наличии заболевания крупных сосудов и хорошего оттока. Лучшим примером истинного нарушения заживления вне связи с чрезмерным давлением и плохим артериальным кровоснабжением является, вероятно, венозная язва.
Основным нарушением при развитии венозных язв является венозная гипертензия, которая проявляется в неспособности снижения венозного давления при нагрузке. Предложено несколько гипотез относительно того, как венозная гипертензия приводит к венозным изъязвлениям или развитию липодерматосклероза. Некоторые гипотезы акцентируют внимание на скоплении фибрина вокруг кровеносных сосудов дермы и дефектов фибринолитической активности. Еще одна гипотеза рассматривает повреждение эндотелиальных клеток микрососудов, которое затем приводит к утечке фибриногена и образованию фибриновых «манжет» вокруг капилляров. Утечка макромолекул из кровеносных сосудов в дерму при венозной патологии довольно существенная, что подсказало исследователям гипотезу о том, что эти молекулы могут улавливать факторы роста и другие важные компоненты, которые становятся недоступными для процессов заживления и поддержания целостности ткани.
Имеются данные о том, что факторы роста при хронических ранах связываются или поглощаются макромолекулами, просочившимися в дерму, такими как альбумин, фибриноген и α2-макроглобулин. Последняя молекула является «уборщиком» факторов роста, в том числе PDFG.
Ранее мы с некоторыми подробностями обсуждали исключительную важность MMPs в репарации кожных ран, в частности в контексте миграции кератиноцитов. Однако при хронических ранах ММР могут содействовать общей неспособности к заживлению. При венозных язвах и других типах хронических ран раневая жидкость содержит избыточные количества металлопротеиназ, которые разрушают внеклеточный матрикс и весьма вероятно также цитокины и факторы роста.
Следует также отметить, что ткани вокруг хронических ран не являются нормальными и что они действительно изменены под воздействием первичных патогенетических механизмов или вследствие неспособности к быстрому заживлению. Лучшим клиническим примером здесь является интенсивный фиброз, окружающий венозные язвы, который известен под термином «липодерматосклероз». Развитие липодерматосклероза влечет за собой появления язв и становится местом рецидивов. Действительно, венозные язвы в окружении липодерматосклероза заживают значительно труднее. Причину этого явления можно найти среди возрастающего количества данных о том, что клеточный состав незаживающих ран изменяется. Пока лучшим примером являются раневые фибробласты, вероятно, потому, что культуру фибробластов легко выращивать и изучать.
Теперь мы знаем, что фибробласты язвы находятся в состоянии старения и не реагируют на отдельные цитокины и факторы роста.
Было показано, например, что фибробласты венозных язв не реагируют на трансформирующий фактор роста-β1 (TGF-β1 ) и фактор роста тромбоцитов (PDGF). Отсутствие реакции фибробластов венозных язв Ha TGF-β1 может быть следствием пониженной экспрессии рецепторов TGF- β1 типа II. Эта аномалия рецепторов приводит также к уменьшению фосфориляции ключевых сигнальных белков TGF-β, в том числе Smad2, Smad3 и МАРК. Клеточная программа синтеза при диабетических язвах также может изменяться, так что такие хронические раны «застревают» в какой-либо фазе процесса репарации. Сообщалось о тесной взаимосвязи между некоторыми из этих отклонений и неспособностью к заживлению.
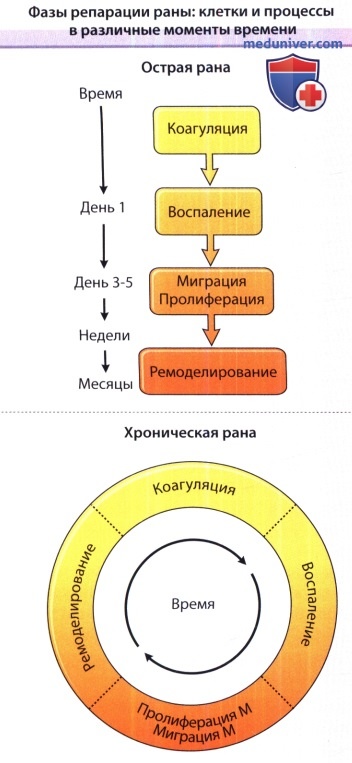
С левой стороны диаграммы показана линейная прогрессия, которая наблюдается при заживлении острых ран.
С правой стороны демонстрируется неупорядоченность процессов и утрата линейной прогрессии при хронических ранах.
а) Основные стандарты ухода за хронической раной. Для заживления артериальных язв необходима реконструкция сосудов; любые другие мероприятия будут лишь временной мерой и в итоге приведет к ампутации. Эта мера может быть единственным вариантом у неоперабельных пациентов. Некротические и стабильные артериальные язвы, покрытые струпом, вероятно, не следует трогать, если не планируется сосудистая реконструкция. Основой терапии венозных язв являются возвышенное положение ног и компрессия конечностей. У пациентов с венозными язвами часто встречается контактный дерматит, поэтому им желательно воздерживаться от применения местных препаратов. Несколько крупных рандомизированных исследований были посвящены изучению способности пентоксифиллина ускорять заживление венозных ран. Получены различные результаты, но представляется вероятным, что более высокая доза пентоксифиллина, 800 мг 3 раза в день, эффективнее обычной дозы — 400 мг 3 раза в день.
В настоящий момент пока неясно, должна ли терапия пентоксифиллином считаться стандартной для лечения венозных язв. Анаболический стероид станозолол эффективно уменьшает уплотнения при липодерматосклерозе, фибротическом компоненте венозных язв, а также эффективен в острой и болезненной фазе липодерматосклероза, когда применение компрессионных повязок и чулок становится слишком болезненным. Однако этот препарат теперь отсутствует, полезной заменой может быть даназол (V. Falanga, неопубликованные данные). В настоящее время единственным известным подходом, способствующим уменьшению числа рецидивов венозных язв, является ношение градированных компрессионных чулок с давлением у лодыжки в диапазоне 40 мм рт.ст. Ношение чулок рассматривается как пожизненная терапия и помогает предотвратить рецидивы и другие проявления заболевания вен.
Триада из невропатии, ишемии и травмы является патофизиологической основой развития и рецидивов изъязвлений стопы у пациентов с диабетом. Мероприятия, направленные на борьбу с этими компонентами, ускоряют заживление. Контроль глюкозы и оптимальное лечение других системных осложнений диабета, в том числе почечной недостаточности, являются важными аспектами терапии язвы диабетической стопы. С точки зрения ухода за раной, важнейшим мероприятием является снятие нагрузки, что считается основным стандартом в лечении невропатических язв. Пациенты с диабетическими язвами вследствие сосудистой недостаточности или с язвами смешанной этиологии (невропатические и хирургически компромиссные) должны быть немедленно направлены на исследование сосудов и на консультацию к хирургу.
Агрессивная хирургическая санация некротической ткани и окружающих изъязвления мозолей в последнее время стала частью стандартного лечения диабетических язв. Мозоль, вероятно, создает дополнительное давление и поддерживает изъязвление. Как и при невропатических диабетических язвах, снятие нагрузки является стандартом в случае компрессионных язв (пролежней). Переворачивание и смена положения пациента каждые два часа считается эффективной мерой, но фактически это утверждение не доказано.
б) Хирургические мероприятия при хронических ранах. При венозных язвах хирургическое лечение может применяться при отсутствии обструкции глубоких вен, а также в случае зафиксированной значительной функциональной недостаточности поверхностных вен или перфораторов. Недавно многообещающие результаты получены при менее инвазивном методе эндоскопического субфасциального лигирования перфораторов (ЭСЛП). Этот метод, в комбинации с которым или после которого иногда применяют более радикальные процедуры, такие как удаление длинной подкожной вены (операция Линтона), может эффективно способствовать заживлению язв. Однако пока неясно, предупреждает ли этот вид лечения рецидивы язв.
Сделанный несколько лет тому назад вывод о том, что концепция окклюзионной микроангиопатии при диабетических язвах является неверной, привел к фундаментальным изменениям во взглядах на реваскуляризацию диабетической стопы, и реваскуляризация диабетической стопы стала сейчас общепринятой практикой. Следовательно, стандартные методы сосудистой хирургии применимы к диабетическим пациентам, если имеются адекватные дистальные сосуды. Реконструкцию сосудов, возможно, потребуется комбинировать с ограниченной ампутацией пальцев или переднего отдела стопы. В отдельных случаях процедура остеоэктомии может облегчить давление костных выступов.
Остеоэктомия помогает также в лечении компрессионных язв, сглаживая костные выступы. Выбранному для такой операции пациенту показаны произвольные или мышечно-кожные лоскуты.
в) Другие методы терапии при нарушении заживления ран. Факторы роста представляют собой полипептиды, обладающие целым рядом сильнодействующих эффектов на пролиферацию клеток, и их способность к синтезу. В настоящее время единственным фактором роста, который оказался клинически эффективным при местном применении, является фактор роста тромбоцитов (PDGF). Изомер фактора PDGF-BB, бекаплермин, допущен Администрацией по контролю пищевых продуктов и лекарств США для лечения диабетических невропатических язв стопы. Эффективность геля бекаплермина (30 мкг/г) при язвах диабетической стопы проверялась в нескольких клинических испытаниях. Результаты показали увеличение количества случаев закрытия раны до 48% по сравнению с 33% в группе контроля. Бекаплермин должен применяться только в комбинации с оптимальной подготовкой раневого ложа и устранением других факторов, которые препятствуют заживлению.
В последнее десятилетие для клинического применения предложен ряд продуктов генной инженерии тканей. Два основных вида полученной биоинженерными методами кожи прошли испытания и оказались эффективными при венозных и диабетических невропатических язвах стопы. Одна из конструкций, разрешенных к применению при диабетических невропатических язвах, состоит из фибробластов неонатальной крайней плоти в рассасывающемся шовном материале. Другой тип конструкции, допущенный к применению и при венозных язвах, и при диабетических невропатических язвах стопы, является двухслойным и состоит из фибробластов и кератиноцитов из неонатальной крайней плоти. Точный механизм действия полученной биоинженерными методами кожи неизвестен, однако длительное приживление клеток отсутствует. В клинических испытаниях обе конструкции многократно применялись на рану, чтобы стимулировать заживление. В клинической практике, однако, оказалось, что требуется меньшее количество аппликаций.
Как и при применении бекаплермина, для эффективности этих конструкций требуется оптимальная подготовка раневого ложа.
Более того, имеются данные о том, что биоинженерная кожа помогает только в случае длительно существующих язв, которые не прореагировали на традиционную терапию. Однако в широкой области биоинженерии используются жизнеспособные и нежизнеспособные клетки, а также конструктивные элементы матрикса, которые могут быть дермальными, эпидермальными и дермально-эпидермальными (двухслойными).
В последнее время становится реальностью терапия плохо заживающих ран с помощью стволовых клеток, что считается многообещающей перспективой в области регенеративной медицины, включая заживление кожных ран. Мы обсуждали возможную роль стволовых клеток, генерируемых в волосяном фолликуле. Однако в дополнение к все еще спорному применению стволовых клеток эмбриона, существует надежда на то, что недавно достигнутое перепрограммирование дифференцированных клеток взрослого организма (напр., фибробластов кожи) в индуцированные плюрипотентные стволовые клетки (iPS) создаст возможность либо ускорить процесс заживления, либо добиться истинной регенерации. Клетки iPS получили из дифференцированных клеток взрослого организма путем применения своеобразных «коктейлей» из ключевых факторов транскрипции. Большей частью, хотя эта отрасль быстро развивается, изначально применялись две различных комбинации факторов транскрипции: (1) (NANOG, ОСТЗ, SOX2, LIN28)и (2) (ОСТ3/4, SOX2, KLF4, AND c-MYC).
Клетки iPS имеют многие, если не все характеристики эмбриональных стволовых клеток, но мы будем все больше узнавать об их наличии или отсутствии в iPS, а также о том, как контролировать дифференцировку. Поразительной новой разработкой является применение очень маленьких стволовых клеток по типу эмбриональных (VSELs), которые присутствуют во взрослом организме и являются плюрипотентными. Одновременно с быстрым развитием в использовании эмбриональных стволовых клеток и клеток iPS, отмечается также большой прогресс в применении мультипотент-ных клеток взрослого организма, то есть клеток костного мозга. Здесь мы может представить только репрезентативные исследования.
Во многих исследованиях терапии ран человека стволовыми клетками взрослого организма применялись культивированные мезенхимальные стволовые клетки костного мозга (MSCs). В пилотном исследовании четко идентифицированные MSCs успешно применялись в лечении незаживающих хронических ран и острых ран в результате дефектов после микрографической хирургии по Мосу, не подлежащих реконструкции. В этом исследовании MSCs применялись на раны с помощью нового метода доставки фибрина в форме аэрозоля. Улучшение ран при применении взрослых стволовых клеток может быть связано либо с интеграцией стволовых клеток, либо с их паракринным действием.
г) Прогнозирование закрытия раны. Несколько последних исследований дали возможность, используя метод простого наблюдения в течение первых 3-4 недель терапии, предсказать, заживет ли рана своевременно. Методы прогнозирования закрытия раны варьируют от простого измерения размера раны (длины и ширины) и изменения ее площади до компьютерного планиметрического анализа и оценки миграции краев раны. В исследовании 56488 ран было определено, что изменение в площади раны в пределах примерно 30% к четвертой неделе может предсказать закрытие раны с чувствительностью 0,67 и специфичностью 0,69 и имеет положительную и отрицательную прогностическую ценность 0,80 и 0,52 соответственно. Еще более практичным способом является наблюдение за внешним видом краев раны. При этом отвесные края указывают на отсутствие прогресса в заживлении раны, в то время как в заживающей ране края становятся менее отвесными и начинают мигрировать к центру. Способность предсказать закрытие раны очень важна. К четвертой неделе врач должен принять решение, следует ли продолжать проводимую терапию или необходимо ее изменить с полной переоценкой клинической ситуации. Прогностическое значение 4-х недельного курса лечения была подтверждена дополнительными исследованиями.
д) Выводы. Анализ и характеристика происходящих после травмы тканей событий, их пересечений и совпадений, представляет собой сложную задачу. Однако в последние несколько десятилетий был в значительной мере выяснен порядок следования этих событий: от травмы к воспалению и коагуляции, затем к развитию временного матрикса и формированию грануляционной ткани и, наконец, к ремоделированию ткани. Различные фазы репарации раны, описанные здесь, несмотря на их несколько искусственный характер, являются той платформой, на основе которой можно углублять дальнейшие знания. Нужно еще многое узнать, однако уже имеется база для понимания процесса репарации ткани и разработки путей ускорения этого процесса. Благодаря научно-техническим открытиям в этой области, был достигнут существенный прогресс. Сегодня мы уже умеем применять «умные» повязки и стволовые клетки. Используя культивированные взрослые стволовые клетки или даже клетки iPs или VSELs, которые являются плюрипотентными, мы можем нацелиться на регенерацию кожи, а не просто на репарацию ткани.
Все еще остаются проблемы, касающиеся усовершенствования традиционных повязок, «умных» биологических повязок, биоинженерной кожи, терапии стволовыми клетками; необходимо продолжать и углублять связанные с этими проблемами научные изыскания. Изучение незаживающих очагов, как в случае хронических ран, может быть преподаст нам ценные сведения об общих закономерностях раневого заживления.
е) Список использованной литературы:
1. Falanga V: Wound healing and its impairment in the diabetic foot. Lancet 366:1736-1743,2005
2. Alexopoulou AN, Multhaupt HA, Couchman JR: Syndecans in wound healing, inflammation and vascular biology. Int J Biochem Cell Biol 39:505-528,2007
3. Xue M, Le NT, Jackson CJ: Targeting matrix metalloproteases to improve cutaneous wound healing. Expert Opin Ther Targets 10:143-155,2006
4. Heber-Katz E, Gourevitch D: The relationship between inflammation and regeneration in the MRL mouse: potential relevance for putative human regenerative!scarless wound healing) capacities? Ann NY Acad Sci 1172:110-114,2009
5. Panuncialman J, Falanga V: The science of wound bed preparation. Surg Clin North Am 89:611-626,2009
6. Martin P, Parkhurst SM: Parallels between tissue repair and embryo morphogenesis. Development 131:3021-3034,2004
7. Ovington LG: Advances in wound dressings. Clin Dermatol 25:33-38,2007
8. Harrison CA, MacNeil S: The mechanism of skin graft contraction: an update on current research and potential future therapies. Burns 34:153-163,2008
- Рекомендуем далее ознакомиться со статьей "История лечения варикозных и телеангиэктатических вен голени"
Редактор: Искандер Милевски. Дата публикации: 22.10.2019

