Лекарства для лечения псориатического артрита (ПсА)
Лечение псориатического артрита (ПсА) основано главным образом на фармакотерапии. Выбор препарата зависит от стадии и степени тяжести артрита и тяжести поражения кожи. В идеале пациенты должны наблюдаться группой специалистов, включающей ревматолога, дерматолога, физиотерапевта и профпатолога. Однако если ведущий симптом — поражение кожи, а артрит протекает в мягкой форме, пациента может вести дерматолог после полного обследования ревматологом. В такой ситуации идеальным будет периодическое наблюдение у ревматолога.
С другой стороны, если основная проблема — заболевание суставов, ведение пациента должен осуществлять ревматолог, в то время как дерматолог подтверждает диагноз псориаза и корректирует лечение при недостаточном контроле кожных проявлений.
Группы лекарственных препаратов, применяемых для лечения псориатического артрита, представлены ниже.
Лекарственная терапия псориатического артрита (ПсА):
- Симптом-модифицирующая терапия
- БМАРП
- Терапия биологическими препаратами
а) Нестероидные противовоспалительные препараты (НПВП) при псориатическом артрите (ПсА). НПВП применяются в лечении ПсА с целью уменьшения выраженности болей и скованности. В то же время НПВП не замедляют прогрессирования болезни и могут вызывать усиление кожных проявлений. Они могут применяться в качестве монотерапии легкой формы ПсА и для симптоматического лечения болевого синдрома, воспалительного отека и утренней скованности. С учетом недавних сообщений о возрастании риска инфаркта миокарда и инсульта при длительном применении ингибиторов ЦОГ-2 предпочтительно использование неселективных НПВП, в частности напроксена, ибупрофена, диклофенака, индометацина или аспирина (в сочетании с мизопростолом/блокаторами Н2-рецепторов/ингибиторами протонной помпы).
При сохранении симптомов или поражении новых суставов после применения двух различных НПВП в адекватных дозах следует рассмотреть возможность терапии болезнь-модифицирующими антиревматическими препаратами (БМАРП).
б) Кортикостероиды в лечении псориатического артрита (ПсА). Кортикостероидная терапия в виде внутрисуставных инъекций кортикостероидов (триамцинолона, метилпреднизолона) с ультразвуковым контролем или без него часто используется для быстрого уменьшения выраженности симптомов при поражении только одного или небольшого числа суставов. Эффективность этого метода лечения была подтверждена при ПсА. ГКС внутрь иногда применяются для уменьшения выраженности симптомов при полиартрите или при неадекватном ответе на НПВП и выраженных функциональных нарушениях. Но кортикостероиды следует применять чрезвычайно осторожно и медленно снижать дозу, поскольку часто кожные проявления нарастают, и возможен переход в более тяжелые формы, например пустулезный псориаз. Обычно к лечению стероидами прибегают как к краткосрочной терапии и проводят ее до тех пор, пока более длительно действующие препараты не начнут оказывать эффект.
Длительная терапия стероидами может сопровождаться выраженными побочными эффектами, которые включают артериальную гипертензию, катаракту, прибавку массы тела, сахарный диабет, остеопороз и асептический некроз кости.
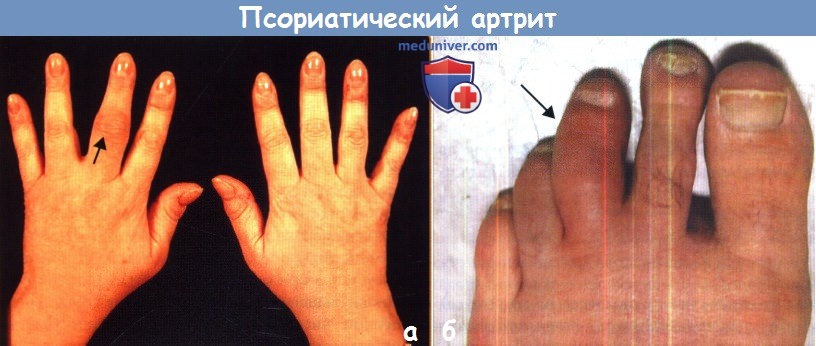
б - Дактилит третьего пальца (указан стрелкой) у пациента с псориатическим артритом (ПсА).
в) Болезнь-модифицирующие препараты в лечении псориатического артрита (ПсА). Применение традиционных болезнь-модифицирующих препаратов (БМАРП) недостаточно изучено в клинических исследованиях при ПсА. Недавно опубликованный систематический обзор и мета-анализ эффективности и токсичности БМАРП и биологических препаратов для лечения ПсА показал, что такое лечение более эффективно по сравнению с плацебо (RR [относительный риск] 0,35; 95% CI [доверительный интервал] 0,25, 0,49), но и более токсично (RR [относительный риск] = 2,33; 95% CI [доверительный интервал] 1,61,3,37).
1. Метотрексат. Хотя метотрексат — самый часто используемый препарат для лечения ПсА, его пероральная форма изучалась только в одном рандомизированном контролируемом исследовании (РКП). Это плацебо-контролируемое 12-недельное исследование, в котором метотрексат применялся внутрь в дозах 2,5-5,0 мг в три приема через каждые 12 часов еженедельно, было досрочно завершено после включения всего 37 пациентов. Метотрексат достоверно улучшил состояние пациента по опроснику Общей оценки врача, но не было показано достоверного влияния на число суставов с отеком и скованностью, результаты Общей оценки пациентом и показатель СОЭ.
Вместе с тем ретроспективный анализ группы пациентов с ПсА, получавших метотрексат в течение 24 месяцев по сравнению с контрольной группой, не получавшей такого лечения, не выявил различий в отношении рентгенологического прогрессирования между группами. Повторная оценка той же группы пациентов показала, что за последние 10 лет метотрексат стали назначать пациентам с меньшей продолжительностью болезни и меньшей тяжестью, в более высоких дозах, а также что ответ на лечение стал лучше, а прогрессирование замедлилось. Несмотря на отсутствие данных РКП, ревматологи до настоящего времени используют метотрексат в качестве терапии БМАРП первой линии, основываясь на его доказанной эффективности при РА и псориазе. У пациентов, получающих метотрексат, необходимо регулярно контролировать общий анализ крови, показатели функции печени и креатинин.
Значительные отклонения результатов тестов требуют коррекции дозы или прекращения терапии. Несмотря на то, что гепатотоксическое действие может отмечаться и в отсутствие отклонений печеночных проб, регулярные биопсии печени обычно не рекомендуются ревматологами, в отличие от дерматологов. Создается впечатление, что цирроз и фиброз печени чаще отмечаются у пациентов с псориазом по сравнению с ПсА, что служит причиной различий в рекомендациях ревматологов и дерматологов. У пациентов с псориазом выше частота ожирения, метаболического синдрома и сахарного диабета 2 типа. Пациенты с псориазом, получающие метотрексат и имеющие факторы риска болезни печени, в особенности диабет 2 типа или ожирение, отличаются повышенным риском развития тяжелого фиброза печени по сравнению с теми, у которых таких факторов нет, даже при использовании суммарно меньшей дозы метотрексата.
Эти факторы могут играть важную роль в развитии неалкогольного стеатогепатита даже без применения метотрексата. Неясно, может ли применение метотрексата в низких дозах один раз в неделю независимо повышать риск цирроза. В связи с этим в клинической практике целесообразно провести ряд биопсий печени после достижения суммарной дозы метотрексата 1,5 г. в особенности у пациентов с такими факторами фиброза и цирроза, как ожирение, метаболический синдром, сахарный диабет 2 типа, вирусный гепатит, а также злоупотребляющих алкоголем.
2. Сульфасалазин. Применение сульфасалазина (ССЗ) при ПсА изучалось в 5 РКИ; показана умеренная эффективность. В наиболее крупном исследовании 221 пациент получал ССЗ в дозе 2 г/сут на протяжении 36 недель. Специально разработанные для этого исследования критерии ответа пациентов с псориатическим артритом (Psoriatic arthritis response criteria — PsARC) показали статистически значимое улучшение в группе активного лечения (57,8% для ССЗ и 46% для плацебо, р = 0,05). Но среди отдельных показателей ответа на терапию отмечено улучшение только для Общей оценки пациентом, причем динамический анализ показал не выраженное различие, а только тенденцию в пользу лечения ССЗ. Систематический обзор выявил, что величина эффекта ССЗ оказалась менее 0,2—уровня, необходимого для подтверждения ответа. Для ССЗ не была показана способность предотвращать прогрессирующее поражение суставов.
3. Циклоспорин А. Циклоспорин А (ЦсА) успешно применяется для контроля активности псориаза. В РКИ с тремя группами пациентов сравнивалась терапия ЦсА в дозе 3 мг/кг/день в сочетании со стандартной терапией и ССЗ в дозе 2 г/день в сочетании со стандартной терапией. Третья группа пациентов получала только стандартную терапию. Было показано, что ЦсА хорошо переносится и более эффективен по сравнению с двумя другими группами. В последнем опубликованном РКИ ЦсА сравнивался с плацебо в качестве дополнительного препарата, у пациентов с ПсА, демонстрирующих неполный ответ на монотерапию метотрексатом. Через 12 месяцев отмечено достоверное снижение числа суставов с отеком, уровня С-реактивного белка, показателя PASI и выраженности синовита по данным УЗИ с высоким разрешением. По анкете оценки здоровья (Health Assessment Questionnaire) и шкалам боли улучшения отмечено не было.
Таким образом, ЦсА может использоваться при ПсА как в виде монотерапии, так и в комбинации с метотрексатом, но он не всегда хорошо переносится. Влияние препарата на структурные изменения суставов не оценивалось.
4. Препараты золота. Хотя их влияние на прогрессирование суставной патологии не было доказано, препараты золота используются в лечении ПсА, при этом внутримышечное введение считается более эффективным. Вместе с тем в связи с выраженной токсичностью, медленным действием, ограниченной доступностью и существованием более эффективных средств, препараты золота в настоящее время используются редко.
5. Блокаторы фактора некроза опухоли (ФНО) при псориатическом артрите (ПсА). Блокаторы ФНО произвели революцию в лечении ПсА. В настоящее время это показание зарегистрировано для четырех препаратов. В плацебо-контролируемой части исследования третьей фазы по этанерцепту при ПсА (п = 205), ответ ACR 20 был достигнут у 59% пациентов, получавших этанерцепт и только у 15% пациентов, получавших плацебо (р < 0,0001 ). С помощью шкалы PASI оценивался ответ со стороны кожи. У пациентов с поражением не менее 3% кожного покрова спустя 24 недели лечения улучшение на 75% было отмечено у 23% и 3% соответственно (р = 0,001). Функциональные показатели и качество жизни существенно улучшились. Было показано значительное замедление прогрессирования сужения суставной щели и образования эрозий. В дополнительной открытой фазе данного исследования через 2 года эффект сохранялся на прежнем уровне. Препарат хорошо переносился.
Позже в другом исследовании одна группа пациентов получала этанерцепт в дозе 50 мг два раза в неделю на протяжении 12 недель с последующим переходом на 50 мг 1 раз в неделю, а вторая группа получала 50 мг 1 раз в неделю. В исследовании участвовали 752 пациента с поражением > 10% кожного покрова, а также отеком и скованностью не менее, чем в двух суставах. Различий в отношении артрита на 12 и 24 неделе отмечено не было, в то время как ответ со стороны кожи был лучше в первой группе к 12 неделе. К 24 неделе достоверных различий по ответу со стороны кожи отмечено не было. Активность дактилита и энтезита также снизилась.
В исследовании IMPACT 3 фазы у 200 пациентов с ПсА проводилась терапия инфликсимабом, который показал выраженный эффект. К 14 неделе 58% пациентов, получавших инфликсимаб и 11% пациентов, получавших плацебо, достигли ответа по ACR20 (р<0,001). Выраженность дактилита и энтезита существенно снизилась в группе инфликсимаба. Через 24 недели PASI 75 был достигнут у 64% пациентов в группе лечения и у 2% пациентов в группе плацебо (р < 0,001). Инфликсимаб значительно подавляет рентгенологическое прогрессирование и улучшает функциональные возможности и качество жизни.
В третьей фазе исследования Adalimumab Effectiveness in Psoriatic Arthritis Trial (ADEPT) участвовало 313 пациентов. Через 12 недель 58% пациентов, получавших адалимумаб в дозе 40 мг 1 раз в 2 недели, достигли ответа по ACR20, в то время как в группе плацебо их доля составила лишь 14% (р <0,001). PASI 75 был достигнут у 59% пациентов в группе адалимумаба и у 1% пациентов в группе плацебо (р < 0,001). Анализ включал 69 пациентов, для которых была возможна оценка этого показателя. Рентгенологическое прогрессирование болезни достоверно замедлялось, а также отмечалось улучшение функциональных возможностей и качества жизни.
Среди блокаторов ФНО для лечения ПсА самым новым является голимумаб. В исследовании GO-REVEAL 405 пациентов с активным ПсА были случайным образом распределены в группы, где получали п/к инъекции плацебо, голимумаба 50 мг или голимумаба 100 мг 1 раз в 4 недели. К 14 неделе 51% пациентов, получавших голимумаб 50 мг и 45% пациентов, получавших голимумаб 100 мг, достигали ответа по ACR 20, в то время как в группе плацебо их доля составила лишь 9% (р < 0,001 для всех сравнений). Также было отмечено улучшение по показателям HAQ, SF-36, NAPSI и выраженности энтезопатии. Отличий в исходах артрита при применении разных доз голимумаба выявлено не было, различия оказались выраженными только для ПсА при расчете на месячную дозу в 50 мг.
Существенное снижение выраженности дактилита отмечалось при использовании препарата в дозе 100 мг, хотя тенденция к улучшению отмечалась уже на дозе 50 мг. Было показано, что голимумаб также замедляет прогрессирование суставных изменений по данным рентгенограмм.
Таким образом, антагонисты ФНО показали наибольшую эффективность среди всех препаратов в отношении разнообразных клинических аспектов ПсА. По своей эффективности в отношении активности суставных проявлений, замедлении структурных и функциональных нарушений и качества жизни они сходны, при этом они хорошо переносятся и наиболее значимыми нежелательными явлениями являются инъекционные реакции. По сравнению с традиционными БМАРП блокаторы ФНО обладают наилучшим соотношением эффективности/переносимости (токсическая доза/лечебная доза 0,25); переносимость наихудшая у препаратов золота и лефлуномида и плохая у сульфасалазина. Прямых сравнительных исследований между блокаторами ФНО в отношении их эффективности при ПсА не проводилось.
Вместе с тем, мета-анализ РКП по блокаторам ФНО показал, что три препарата из этой группы — инфликсимаб, этанерцепт и адалимумаб — достоверно более эффективны по сравнению с плацебо. Не было обнаружено достоверных отличий между антагонистами ФНО и плацебо в отношении доли пациентов, выбывших из исследования по любой причине: в связи с нежелательными явлениями, серьезными нежелательными явлениями или инфекциями дыхательных путей. Суммарная частота инъекционных реакций была значимо выше для адалимумаба и этанерцепта по сравнению с плацебо, а достоверных различий в частоте инфузионных реакций между инфликсимабом и плацебо отмечено не было. Непрямой анализ не выявил никаких существенных различий между разными блокаторами ФНО.
Данные регистров биологических препаратов, которые создавались в Европе, позволяют предположить, что приверженность к лечению (период времени, в течение которого пациент продолжает принимать определенный препарат) блокаторами ФНО достоверно выше при СпА, чем при РА. Одновременное применение метотрексата ассоциировалось с более высокой приверженностью лечению при РА и ПсА, но не при АС. Существует тенденция к уменьшению приверженности к лечению инфликсимабом по сравнению с этанерцептом и адалимумабом. Факторы риска преждевременного прекращения терапии включают принадлежность к женскому полу, сопутствующие заболевания, применение инфликсимаба по сравнению с этанерцептом и монотерапия без присоединения метотрексата.
6. Устекинумаб. Устекинумаб — человеческие моноклональные антитела, ингибирующие связывание рецепторов ИЛ-12 и ИЛ-23. Было показано, что этот препарат очень эффективен в лечении псориаза и он продвигается на рынке по данному показанию. В исследовании 2 фазы с участием 146 пациентов с ПсА было показано, что к 12 неделе 42% пациентов в группе активного лечения и 14% пациентов в группе плацебо достигли ответа по ACR 20 (р = 0,0002). Из 124 участников, у которых псориаз поражает не менее 3% кожного покрова, 52% в активной группе и 5% в группе плацебо достигли ответа по PASI 75 (р < 0,0001). Препарат хорошо переносился. В настоящее время проводится большое исследование 3 фазы.
7. Препараты, снижающие активность Т-лимфоцитов. Алефацепт представляет собой полностью человеческий гибридный белок, состоящий из антигена-3/иммуноглобулина G1, который влияет на работу эффекторных Т-клеток памяти. Доказана его эффективность при псориазе. В комбинации с метотрексатом алефацепт эффективен при ПсА. В исследовании 3 фазы с участием 185 пациентов в группе комбинированной терапии алефацептом и метотрексатом 54% пациентов достигли ответа по ACR20, в то время как в группе плацебо с метотрексатом их число составило лишь 23% (р < 0,001) к 24 неделе. У пациентов с псориазом с поражением >3% поверхности тела (п = 87), ответ PASI50 к 14 неделе был достигнут у 53% пациентов, получающих алефацепт в комбинации с метотрексатом по сравнению с 17% пациентов, получавших плацебо в сочетании с метотрексатом (р<0,001).
Алефацепт в сочетании с метотрексатом представляет собой возможную терапевтическую опцию у пациентов, у которых неэффективна стандартная терапия.
Абатацепт (CTLA4-Ig) представляет собой рекомбинантный гибридный белок, который связывается с рецептором CD80/86 на антиген-презентирующей клетке, тем самым блокируя активацию второго сигнала на рецепторе CD28 на поверхности Т-лимфоцита. Он одобрен к применению при РА. Результаты исследования 2 фазы по применению абатацепта при ПсА показали, что абатацепт в дозе 10 мг/кг достоверно улучшает ACR20 и физическую функцию у пациентов с ПсА. Абатацепт также приводит к снижению повреждения суставов по данным МРТ-контроля.
- Рекомендуем далее ознакомиться со статьей "Операция при псориатическом артрите (ПсА)"
Оглавление темы "Псориатический артрит.":- Определение и критерии псориатического артрита (ПсА)
- Причины и механизмы развития псориатического артрита (ПсА). Этиология и патогенез
- Симптомы и клиника псориатического артрита (ПсА)
- Анализы и методы обследования при псориатическом артрите (ПсА)
- Течение и прогноз псориатического артрита (ПсА)
- Обследование для ранней диагностики псориатического артрита (ПсА)
- Дифференциальная диагностика псориатического артрита (ПсА)
- Лекарства для лечения псориатического артрита (ПсА)
- Операция при псориатическом артрите (ПсА)

