Изменения кожи при сепсисе
а) Эпидемиология. Сепсис, чаще всего вызываемый грамположительными бактериями, является десятой лидирующей причиной смерти в США. Обзор примерно 750 госпитализаций на протяжении 22 лет в США показал, что сепсис составляет 1,3% всех поступлений в стационар. Частота сепсиса постоянно возрастала с 1971 г., тем не менее смертность снизилась.
б) Этиология и патогенез. Самое распространенное мнение заключается в том, что сепсис является результатом неконтролируемой активации воспалительного ответа на патоген. Этот усиленный воспалительный процесс приводит к неконтролируемой коагуляции, которая, в свою очередь, приводит к высвобождению еще более многочисленных медиаторов воспаления. Сепсис часто характеризуется резкой активацией иммунной системы, включая скачок образования фактора некроза опухоли α.
Считается, что это наступает вследствие связывания специфических патоген-ассоциированных молекул с Толл-схожими рецептором, обнаруженным на клетках иммунной системы. Толл-схожие рецепторы активируют каскад через такие факторы транскрипции, как ядерный фактор κβ, активирующий экспрессию каскада воспалительных цитокинов. Однако затем следует относительный спад иммунитета с нарушением гиперчувствительности замедленного типа, потерей важнейших клеток иммунного ответа, включая В клетки, CD4 Т-хелперы и дендритные клетки, а также неспособность элиминировать инфекцию.
Сепсис часто осложняется нарушением функций органов. Патологические исследования выявили, что даже в условиях глубокого нарушения функций органов, клеточная гибель находится на минимальном уровне и не может объяснять клинической картины. Таким образом, представляется, что сепсис активирует состояние клеточной гибернации, при котором снижается активность клеток до необходимой только для выживания. Это могло бы объяснить, почему функция органов у пациентов после перенесенного сепсиса часто восстанавливается.
в) Анамнез. У пациентов с сепсисом часто присутствует лихорадка или, в некоторых случаях, гипотермия с тахикардией и тахипноэ. У пациентов с тяжелым сепсисом может также возникать дисфункция систем органов, а при септическом шоке развиваться гипотензия, устойчивая к введению жидкости.
г) Кожные проявления сепсиса. Этиологический агент при сепсисе не всегда выявляется при обычном посеве. В некоторых случаях обследование кожи может дать ключ к верификации причинного патогена, представляя надежный клинический инструмент в лечении пациента с сепсисом.
Эритродермия у пациента с сепсисом свидетельствует о стафилококковом или стрептококковом синдроме токсического шока (СТШ). Пациенты с СТШ обычно молодого возраста, здоровые в остальных отношениях. Пациенты со стафилококковым СТШ более склонны к эритродермии, при этом у них реже выявляется положительный посев, чем у пациентов со стрептококковым СТШ.
Стрептококковый СТШ чаще связан с инфекциями мягких тканей. У пациента с сепсисом на коже обнаруживаются гнойники, особенно у новорожденных или лиц с иммунодефицитом, что может указывать на грибковую инфекцию,особенно вида Candida. Врожденный кандидоз, чаще возникающий у детей, рожденных матерями с вагинальным кандидозом, обычно является заболеванием, ограниченным кожей. Однако у детей с сепсисом и пустулами следует подозревать кандидоз кожи.
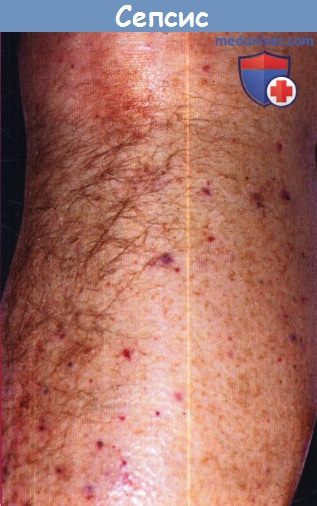
Васкулит и коагулопатия, которые могут возникать у пациента с сепсисом, могут вызывать пурпуру, иногда выраженную в мелких капиллярах ногтевого ложа. Пурпура особенно выражена у пациентов с тромбоцитопенией. Такие инфекции чаще всего возникают у пациентов с онкологическими заболеваниями после трансплантации костного мозга. У лиц с иммунодефицитом оппортунистическая грибковая инфекция, например Aspergillus sp., Fusarium sp. и Candida sp., часто проявляется в виде эритематозных папул, петехий или пустул, прогрессирующих до пурпуры.
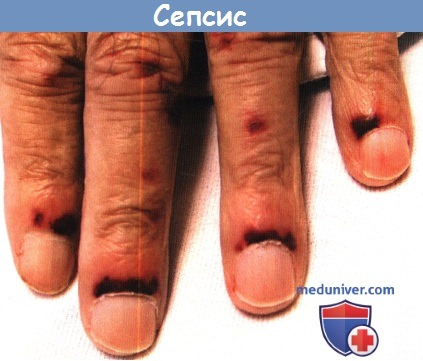
Пустулы вследствие диссеминирующей гонококцемии локализуются на конечностях, обычно болезненные и имеют металлически-серый цвет, геморрагический характер или чернеют, и чаще наблюдаются у здоровых в остальном взрослых и молодых лиц. При окрашивании пустул по Граму выявляются внутриклеточные грамотрицательные диплококки. В самой тяжелой форме менингококцемия может вызывать фульминантную пурпуру. Пустулы могут также возникать вторично в месте обсеменения, как в случае стафилококкового сепсиса. Более агрессивную местную инфекцию мягких тканей, некротизирующий фасциит, можно выявить по положительному посеву на поздней стадии заболевания вследствие гематогенного распространения организмов.
Клинически, некротизирующий фасциит является быстро прогрессирующим, с самого начала болезненным, и сопровождается лихорадкой и лейкоцитозом. Посев крови часто положительный. Через несколько дней пораженная область теряет чувствительность вследствие вторичной деструкции кожных нервов. Целлюлит характеризуется значительным местным воспалением при наличии относительного небольшого числа инфицирующих организмов, а посев крови редко дает положительные результаты. Чаще всего возникает на ногах, пораженная конечность обычно гиперемирована и отечна. Самой частой причиной целлюлита является золотистый стафилококк и стрептококки группы А.
Иногда причинными организмами являются анаэробы, включая виды клостридий и другие анаэробные виды, например, Bacteroides, Peptostreptococcus или Peptococcus. У пациентов с иммунодефицитом целлюлит может вызывать также Cryptococcus neoformans, особенно при СПИДе. У пациентов с нарушением функции печени причиной целлюлита может стать Vibrio vulnificus, грамотрицательный микроорганизм, обитающий в теплой морской воде и накапливающийся в фильтрующих моллюсках. Инфекция развивается либо при употреблении зараженного организма, например, сырых устриц, либо посредством контакта с инфицированной водой. У пациентов с сепсисом, вызванным V. vulnificus, смертность превышает 40%.
Более агрессивную местную инфекцию мягких тканей, некротизирующий фасциит, можно выявить по положительному посеву на поздней стадии заболевания вследствие гематогенного распространения организмов. Клинически, некротизирующий фасциит является быстро прогрессирующим, с самого начала болезненным, и сопровождается лихорадкой и лейкоцитозом. Посев крови часто положительный. Через несколько дней пораженная область теряет чувствительность вследствие вторичной деструкции кожных нервов.
Гангренозная эктима начинается как эритематозные папулы, которые распространяются и иногда превращаются в некротические буллы. Поражения чаще наблюдаются между пупком и коленями. Классическая гангренозная эктима представляет заселение кожи бактериями, обычно Pseudomonas aeruginosa, из гематогенного источника и наблюдается почти исключительно у пациентов с нейтропенией, чаще в связи с указанными онкологическими заболеваниями.
Сообщалось о не классических случаях, вызванных Aeromonas hydrophila, Е. coli, Citrobacter freundii и Corynebacterium diphtheriae, грибковыми инфекциями, включая Candida, Aspergillus, Fusarium и мукоромицетными грибами, даже вирусом простого герпеса.
д) Сопутствующие клинические данные. Сепсис определяется как инфекция, вызывающая системное воспаление, и характеризуется гипер- или гипотермией, тахикардией и тахипноэ. Сепсис подразделяется на тяжелый сепсис, определяемый как инфекция с системным воспалением и нарушением функции органов. Системы органов, чаще поражающиеся при сепсисе, включают почки, печень, центральную нервную систему, легкие, желудочно-кишечный тракт и сердечно-сосудистую систему. Септический шок возникает при развитии у пациентов с тяжелым сепсисом гипотензии (систолическое АД менее 90 мм рт.ст.), устойчивой к введению жидкостей.
е) Анализы при сепсисе. У пациентов с сепсисом число лейкоцитов, как правило, превышает 12х109/л или составляет менее 4х109/л. Часто наблюдаются повышенные уровни С-реактивного белка и прокальцитонина. Дисфункция органов может проявляться в виде сниженного сердечного выброса, повышенного креатинина, тромбоцитопении и повышенного международного нормализованного отношения (МНО) или протромбинового времени, а также гипербилирубинемии. При назначении лечения отдельным пациентам может быть полезен посев крови, однако положительные результаты обнаруживаются только у 30-50% пациентов со специфичными симптомами.
ж) Дополнительные исследования. Иногда при идентификации источника инфекции могут быть полезными дополнительные исследования, включая визуализацию и посевы с подозрительных пораженных тканей.
з) Дифференциальная диагностика. Дифференциальный диагноз кожных проявлений у пациентов с сепсисом представлен в блоке ниже.

и) Осложнения. Осложнения сепсиса включают смерть, потерю конечностей вследствие гипоперфузии и хроническую дисфункцию органов.
к) Прогноз и течение. Каждый год в США регистрируется более 750000 случаев сепсиса, и смертность в результате тяжелого сепсиса и септического шока составляет 30%-60%.
л) Лечение. Лечение сепсиса обычно проводится в отделении интенсивной терапии и включает назначение антибиотиков, которые выбираются эмпирически или, исходя из результатов культурального анализа, против специфического микроорганизма, и применяются как можно скорее, не позже чем через час после установления диагноза сепсиса или септического шока. Выбор антибиотиков для терапии следует пересматривать ежедневно, чтобы свести к минимуму токсичность и оптимизировать эффективность.
Было показано, что назначение активированного дротрекогина-α уменьшало смертность в случаях тяжелого сепсиса, хотя эффективность препарата опровергнута исследованием в 2011 году с последующим отзывом препарата с рынка. Результат лечения пациентов с сепсисом улучшается при применении стандартизированных терапевтических протоколов. Поддерживающие мероприятия играют важную роль для сохранения функций органов.
и) Профилактика. Профилактика сепсиса в госпитальных условиях достигается посредством основных мер контроля инфекции, включая обычное мытье рук, минимальную длительность использования и регулярную смену катетеров. У пациентов с иммуносупрессией, особенно в условиях трансплантации органов или СПИДА, снизить частоту сепсиса можно, используя профилактические антибиотики.
- Рекомендуем далее ознакомиться со статьей "Изменения кожи при ДВС-синдроме"
Редактор: Искандер Милевски. Дата публикации: 31.3.2019

